FACTORES DE RIESGO ASOCIADOS CON UNA MALA RESPUESTA AL TRATAMIENTO ANTICONVULSIVANTE DE PRIMERA LÍNEA EN CRISIS NEONATALES ESTUDIO DE CASOS Y CONTROLES EN LA FUNDACIÓN HOSPITAL DE LA MISERICORDIA
Natalia Penagos Vargas 1, Edwin Forero Sánchez2, Oscar Espitia Segura3
RESUMEN
Objetivo: Describir los factores de riesgo asociados con mala respuesta a fenobarbital como primera línea de tratamiento en crisis neonatales en Fundación Hospital de la Misericordia. Métodos: Estudio de casos y controles. Fueron incluidos pacientes menores de 44 semanas de edad concepcional con diagnóstico de crisis neonatales tratados con fenobarbital. Controles (n=35) fueron los pacientes con adecuada respuesta a fenobarbital. Casos (n=20) fueron aquellos sin respuesta a fenobarbital y que requirieron un segundo anticonvulsivante. Resultados: Se identificaron como factores de riesgo: Más de un tipo de crisis (OR11,625 IC95%2,946–45,877;p<0,001), latencia de inicio de fenobarbital mayor de 12 horas (OR9,917 IC95%2,205–44,607;p=0,001), presencia de crisis sutiles (OR5,167 IC95%1,309–20,39;p=0,014) o tónicas (OR3,271 IC95%1,042–10,278;p=0,039) y crisis mayores a 5 minutos de duración (OR2,824 IC95%1,927–4,137;p=0,026). Los antecedentes perinatales que se identifi caron como factores de riesgo fueron: Apgar bajo al minuto 10 (OR7,071 IC95%1,269–39,415;p=0,014), infección materna intraparto (OR2,944 IC95%2,023–4,286;p=0,05) y choque neonatal (OR5,063 IC95%1,536–16,687;p=0,006). Había aumento de riesgo con la presencia de más de 6 antecedentes del parto o la adaptación (OR3,188 IC95%2,124–4,78;p=0,006) o más de 5 antecedentes postnatales (OR3,56 IC95%1,123–11,285;p=0,028). La alteración hidroelectrolítica fue el único hallazgo paraclínico identificado como factor de riesgo (OR 3,04 IC95% 0,974 – 11,934; p=0,05). Conclusión: Existen antecedentes perinatales, características clínicas de las crisis y hallazgos paraclínicos que se comportan como factores de riesgo de mala respuesta a primera línea de tratamiento en crisis neonatales. La identificación temprana de los pacientes en riesgo puede anticipar la necesidad de tratamiento adicional para prevenir las complicaciones asociadas a esta entidad.
Palabras clave: Crisis neonatales, fenobarbital, factores de riesgo neonatales
RISK FACTORS ASSOCIATED WITH A POOR RESPONSE TO FIRST-LINE TREATMENT IN NEONATAL SEIZURES A CASE-CONTROL STUDY DONE AT MERCY FOUNDATION HOSPITAL
ABSTRACT
Objective: To describe risk factors associated with poor response to phenobarbital as first-line anticonvulsant treatment in neonatal seizures at Mercy Hospital Foundation (Bogotá, Colombia). Methods: Case-Control Study. We included patients younger than 44 weeks of conceptional age with neonatal seizures treated with phenobarbital. Controls (n=35) were patients with adequate response to phenobarbital. Cases (n=20) were those without response, which required a second-line anticonvulsant. Results: Seizure-related risk factors were: More than one seizure semiology (OR11,625 CI95%2,946–45,877;p<0,001), latency to phenobarbital startup greater than 12 hours (OR9,917 CI95%2,205–44,607;p=0,001), subtle (OR5,167 CI95%1,309–20,39;p=0,014) or tonic seizures (OR3,271 CI95%1,042–10,278;p=0,039),seizures longer than 5 minutes (OR2,824 CI95%1,927– 4,137;p=0,026). In perinatal history, the antecedents associated with an increase in risk were: low 10th minute Apgar score (OR7,071 IC95%1,269–39,415;p=0,014), maternal intrapartum infection (OR2,944 IC95%2,023–4,286;p=0,05), neonatal shock (OR5,063 CI95%1,536–16,687;p=0,006). There was a higher risk with more than 6 antecedents at birth/adaptation (OR3,188 IC95%2,124–4,78;p=0,006) or more than 5 postnatal antecedents (OR3,56 IC95%1,123–11,285;p=0,028). Abnormal electrolytes was the only finding at diagnostic tests identified as risk factor (OR 3,04 CI95% 0,974 – 11,934; p=0,05). Conclusion: There are perinatal antecedents, seizure features and diagnostic tests findings that behave as risk factors for therapeutic failure with phenobarbital as first-line anticonvulsant treatment in neonatal seizures. Early identification of patients at risk of poor response can anticipate the need for additional treatment to prevent complications associated with recurrent seizures.
Key words: Neonatal seizures, phenobarbital, neonatal risk factors
INTRODUCCIÓN
Uno de los periodos de mayor riesgo para la presentación de crisis epilépticas, es el neonatal, encontrándose una incidencia de 0,5 – 1,4% en los recién nacidos a término y de 20,2 – 25% de los recién nacidos pretérmino. Su importancia radica en el hecho de que las crisis son el signo clínico más importante de encefalopatía neonatal, y son un factor de riesgo para el desenlace fatal y para la presencia de secuelas neurológicas subsecuentes (1–4). Existe debate sobre la magnitud deletérea de las crisis en el periodo neonatal, aunque está bien demostrada en varios modelos experimentales (5,6). Aunque el determinante más importante del pronóstico es la etiología, varios estudios han identificado múltiples factores pronósticos derivados de las características de las crisis, incluyendo la respuesta al tratamiento (5,7–9).
El tratamiento de las crisis neonatales implica la detección y manejo de causas corregibles (hipoglicemia, trastornos electrolíticos, neuroinfección) y el uso de antiepilépticos. Aunque las crisis neonatales son frecuentes, existen pocos estudios clínicos controlados que evalúen los beneficios de los fármacos antiepilépticos en esta condición.
La práctica clínica actual recomienda el uso de fenobarbital como primera línea de manejo en las crisis neonatales. La segunda línea de manejo más aceptada es la fenitoina o su derivado, fosfenitoina. No existe consenso en cuanto al uso de otras medicaciones, pero el uso de benzodiazepinas y de lidocaina es aceptado como tratamiento farmacológico de segunda/tercera línea (10–15). Medicamento nuevos como el levetiracetam y el topiramato, si bien no están aprobados para este uso, están siendo estudiados y han ganado aceptación en los últimos años dentro del tratamiento de las crisis neonatales (4,11,16–23).
A pesar de la aparente claridad en el protocolo de tratamiento de las crisis neonatales, este es aún un tema de controversia en la neurología neonatal. Las opciones terapéuticas son pocas y los resultados en cuanto a control de crisis son desalentadores (24). El estudio de Painter et al, que compara Fenobarbital con Fenitoina, mostró que 43% de los pacientes respondieron a fenobarbital y 45% a Fenitoina cuando estos se usaron como primera línea de manejo (25). Otro estudio, realizado por Boylan et al, evaluó la efectividad del tratamiento usando video electroencefalograma continuo. En este estudio se encontró control de crisis en 50% de los pacientes en quienes se usó fenobarbital como primera línea de tratamiento (26).
Siempre que los recién nacidos con crisis neonatales que responden al fenobarbital como primera línea de manejo tienen mejor pronóstico neurológico que aquellos que presentan crisis refractarias y requieren más medicamentos para el control de las crisis (1,2,13), consideramos que la identificación temprana de pacientes en riesgo de no responder a este tratamiento puede permitir una aproximación e intervención más eficaz y temprana en este grupo, lo que podría reducir la morbilidad en este escenario clínico.
Se propone en el presente estudio determinar los posibles factores de riesgo asociados con una pobre respuesta al tratamiento antiepiléptico de primera línea en las crisis neonatales. Además, como objetivo secundario, se describirán las características clínicas de los recién nacidos con crisis neonatales en nuestra institución y la experiencia con su estudio y tratamiento. No sobra anotar que la temática no se agota, por el contrario, este estudio busca finalmente aportar información útil para posteriores análisis en el manejo de las crisis neonatales.
MÉTODOS
El presente es un estudio de casos y controles. El estudio se llevó a cabo en la Fundación Hospital de la Misericordia, que cuenta en el área de cuidado crítico neonatal con 27 camas (12 unidades intensivas y 15 unidades intermedias) y en el área de cuidado intermedio/básico neonatal con otras 27 camas (17 incubadoras y 10 cunas). Esta institución es un centro de referencia de alta complejidad de atención pediátrica y neonatal de cobertura nacional. El comité de ética de la institución analizo el protocolo del estudio y autorizó su ejecución.
El tamaño de la muestra se calculó mediante el programa informático Epi Info® elaborado y difundido de forma gratuita por la OMS, asumiendo un error tipo I de 0,05 y un error tipo II de 0,2. Se realizó el cálculo con base en los datos aportados por Painter et al sobre la influencia de la severidad de las crisis en la respuesta al tratamiento. En dicho estudio se encontró un patrón de crisis severo en 37,5% de los pacientes que no respondieron al tratamiento, mientras que solo se presentó en 2,8% de los pacientes con respuesta completa a la primera línea de manejo (10). El tamaño mínimo de muestra calculado por método de Fleiss con corrección de continuidad fue de 18 casos y 35 controles para una relación 1:2.
Fueron incluidos pacientes que cumplían con los siguientes criterios:
• Pacientes menores de 44 semanas de edad concepcional, con diagnóstico de crisis neonatales tratadas farmacológicamente de acuerdo al protocolo usado en la institución.
• Pacientes atendidos entre enero de 2008 y junio de 2012 en la Fundación hospital de la Misericordia.
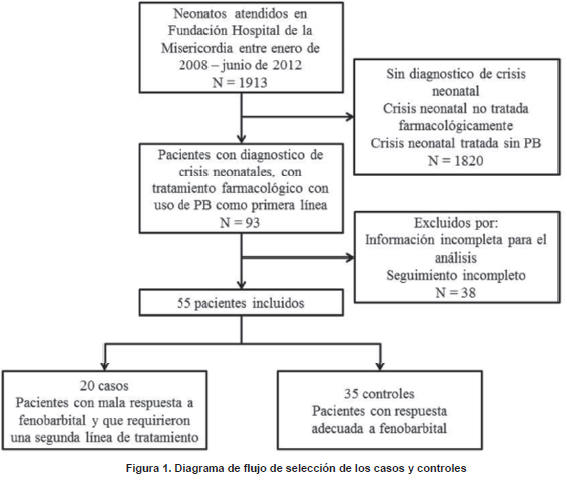
Se revisaron 1913 historias clínicas correspondientes a neonatos atendidos en la institución en este periodo de tiempo, identificados mediante los registros hospitalarios. Se consideró controles a aquellos pacientes con adecuada respuesta a la primera línea de tratamiento, entendida esta como resolución de crisis en los siguientes 30 minutos de inicio de la medicación y ausencia de recurrencia de las mismas en las siguientes 24 horas de iniciado el tratamiento. Se consideró casos a los pacientes con mala respuesta a la primera línea de tratamiento y que requirieron una segunda línea de manejo. Se recolectaron en total 20 casos y 35 controles, permitiendo completar la muestra mínima para el análisis.
Se analizó el efecto de las variables demográfica, variables en relación con las características clínicas de las crisis, variables clínicas del recién nacido, antecedentes prenatales, antecedentes del parto o la adaptación y antecedentes postnatales del paciente. Se documentaron además las características del tratamiento, el diagnóstico y el pronóstico de los pacientes. La información se obtuvo por revisión manual de las historias clínicas y se almacenó en una base de datos con plataforma Excel.
Tras la tabulación, los datos se analizaron mediante el programa estadístico SPSS 17.0®. Se emplearon medidas de tendencia central y dispersión para resumir las variables de tipo numérico. Para las variables categóricas se describen tablas de frecuencias y porcentajes absolutos y válidos. Se realizaron tablas de contingencia para cruzar la información de los hallazgos clínicos con la información de las intervenciones clínicas. La asociación se evaluó por medio de la prueba ji al cuadrado o de la prueba exacta de Fisher cuando no se cumplían los supuestos para emplear la prueba ji al cuadrado. Se consideró significancia estadística cuando el valor de p estaba por debajo de 0,05. Se realizó un análisis multivariado por regresión logística para establecer asociaciones y descartar posibles factores de confusión.
1 MD. Residente IV de Neuropediatría. Universidad Nacional de Colombia, Fundación Hospital de la Misericordia. Bogotá,
Colombia.
2 MD. Residente IV Neuropediatría, Universidad Militar Nueva Granada
3 MD. Neuropediatra, Universidad Nacional de Colombia
RESULTADOS
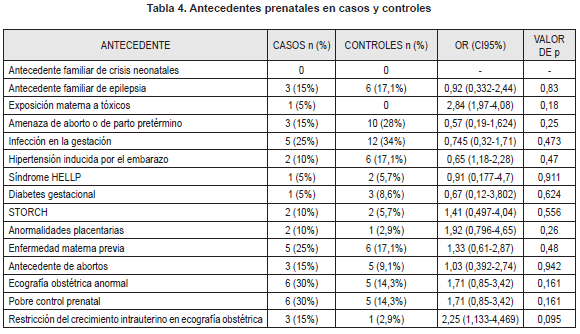
Se recolectaron 35 controles y 20 casos(Figura 1). 46 pacientes (83,6%) se encontraban hospitalizados en unidades de cuidado crítico. De la totalidad de la muestra, 33 recién nacidos (60%) eran varones. 34 pacientes (61,8%) eran de origen urbano. En cuanto a los datos del nacimiento, la edad gestacional media al nacimiento fue de 36,8 semanas (26-41 semanas, Desviación Típica [DT] 3,95). El peso promedio al nacimiento fue de 2581 gramos (700-3370 gramos, DT 736). La edad de la madre al momento del nacimiento fue en promedio de 25,8 años (15-41 años, DT 7,2). La edad cronológica media al momento del diagnóstico de crisis fue de 9,6 días (232 horas) (1 hora-83 días, DT 15,7), siendo la edad media corregida de inicio de crisis de 38,2 semanas (26,2-43,8 semanas, DT 3,88). Al comparar los grupos no hubo diferencia signifi cativa entre los dos grupos en las variables demográfi cas, aunque solo hubo pacientes pretérmino extremo (26 – 30,9 sem) en el grupo control (N=5, 14,3%) (Tabla 1).
 |
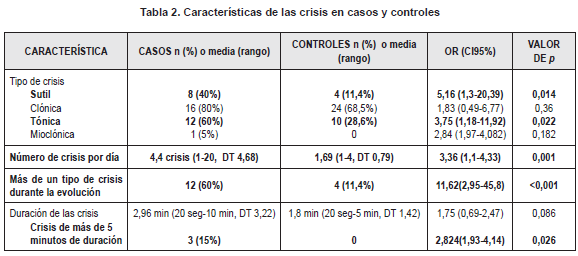
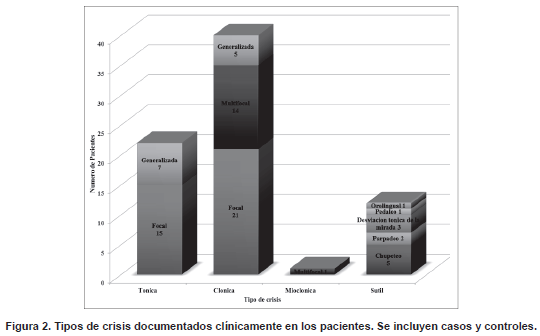
En cuanto a las características de las crisis, el tipo de crisis más frecuente fue la clónica (N=40; 72,7%), seguido de la tónica (N=22; 40%) y la sutil (N=12; 21,8%). La mayoría de las crisis fueron focales (N=36; 65,45%) o multifocales (N=14; 25,4%). Solo un paciente presentó crisis mioclónicas (Figura 2). La duración promedio de las crisis fue de 2,25 minutos (20 segundos – 10 minutos, DT 2,34) y el promedio de crisis por día antes del inicio de la primera línea de tratamiento fue de 2,67 crisis (1-20 crisis, DT 3,13). Se encontró un riesgo aumentado de mala respuesta a la primera línea de tratamiento en los pacientes con más de un tipo semiológico de crisis (OR 11,625 IC95% 2,946 – 45,877; p<0,001), en presencia de crisis sutiles (OR 5,167 IC95% 1,309 – 20,39; p=0,014) o tónicas (OR 3,75 IC95% 1,18 – 11,92; p=0,022), en pacientes con un mayor número de crisis documentadas por día antes del inicio del fenobarbital (OR 3,36 IC95% 1,1 – 4,33; p=0,001) y con crisis de más de 5 minutos de duración (OR2,824 IC95% 1,927 – 4,137; p=0,026) (Tabla 2).
 |
 |
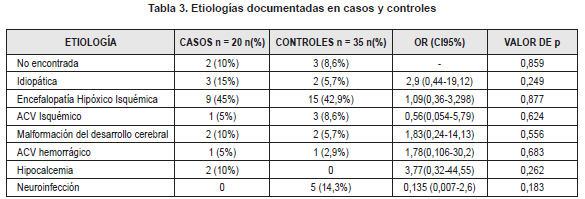
La etiología más frecuente de las crisis fue la encefalopatía hipoxicoisquémica (N=22; 40%) seguida de ACV isquémico o hemorrágico (N=6; 10,9%). En 9,1% de los pacientes no se pudo determinar la causa de las crisis. No se encontró una relación estadísticamente significativa entre la respuesta a tratamiento y la etiología de las crisis (Tabla 3).
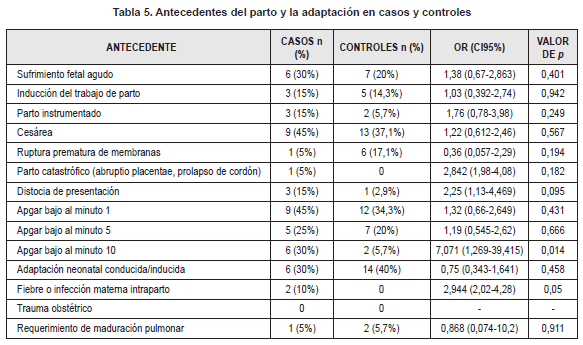
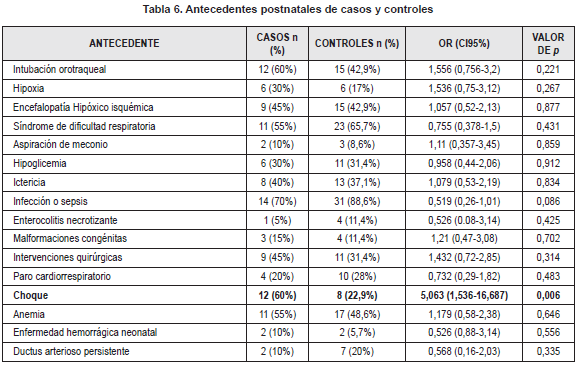
Se evaluó el efecto de los antecedentes prenatales, del parto y la adaptación y postnatales en la respuesta al fenobarbital. En cuanto a los antecedentes prenatales, no se encontró relación estadísticamente significativa entre la presencia de algún antecedente y la respuesta al tratamiento (Tabla 4). Sin embargo, hubo una tendencia estadísticamente no significativa a aumento del riesgo con la exposición a tóxicos (Marihuana, cigarrillo, alcohol) (OR 2,842 IC95% 1,979 – 4,082; p=0,182) y cuando había diagnostico ecográfico de RCIU (OR 2,25 IC95% 1,133 – 4,469; p=0,095). En los factores de riesgo asociados al parto y a la adaptación, se encontró una relación estadísticamente significativa con la presencia de un Apgar bajo (puntaje de 6 o menos) al minuto 10 (OR 7,071 IC95% 1,269 – 39,415; p=0,014) y con la presencia de infección o fiebre materna intraparto (OR 2,944 IC95% 2,023 – 4,286; p=0,05). El antecedente de parto catastrófico (abruptio placentae, prolapso de cordón) (OR 2,842 IC95% 1,979 – 4,082; p=0,182) y la distocia de presentación (OR 2,25 IC95% 1,13-4,469; p=0,095) se comportaron como factores de riesgo pero no se encontró significancia estadística en esta asociación (Tabla 5). En los antecedentes postnatales, se encontró asociación estadísticamente significativa con la presencia de choque (de cualquier causa) (OR 5,063 IC95% 1,536 – 16,687; p=0,006) (Tabla 6).
En cuanto a las características clínicas de los neonatos, el peso promedio fue 3081 g (900-4500g, DT 773,2), la talla promedio fue 50 cm (34-57cm, DT 4,49) y el perímetro cefálico promedio fue 34,3 cm (24-40,5 cm, DT 2,86), sin que hubieran diferencias significativas entre los dos grupos. El examen general fue anormal en 11 casos y en 18 controles (55% vs 51,4%, p=0,0799), con hallazgos en relación con las patologías concurrentes de los pacientes y algunos rasgos dismórficos aislados. El examen neurológico fue anormal en 18 casos y en 24 controles (90% vs 68,6%, p=0,072), siendo el hallazgo más frecuente la encefalopatía (N=27; 49,1%) seguida por la hipotonía (N=13; 23,6%). Solo 6 pacientes (10,9%) presentaban microcefalia. El único hallazgo al examen neurológico que se asoció con un riesgo mayor de no respuesta a fenobarbital fue la encefalopatía, que se presentó en 75% de los casos (N=15) frente a un 34,4% de los controles (N=12) (OR 5,75 IC95% 1,68 – 19,66; p=0,04).
 |
 |
 |
 |
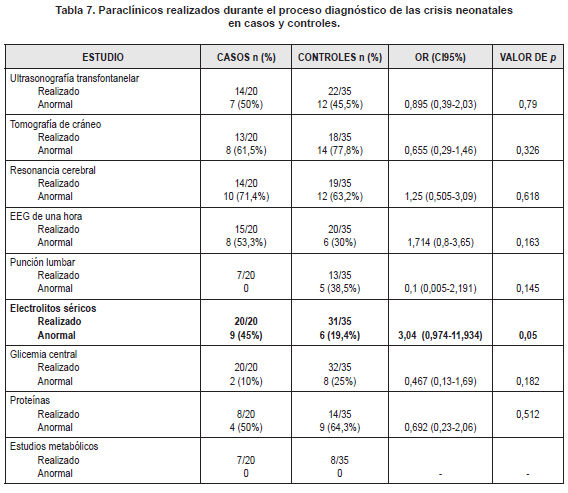
Se evaluó el efecto de los resultados de los estudios de ecografía transfontanelar, tomografía craneal, resonancia cerebral, electroencefalograma prolongado, punción lumbar, electrolitos séricos, glicemia central, proteínas séricas y estudios metabólicos. La anormalidad en los electrolitos fue el único hallazgo que se comportó como un factor de riesgo de pobre respuesta a primera línea de manejo (OR 3,04 IC95% 0,974 – 11,934; p=0,05) (Tabla 7).
En cuanto al tratamiento, no hubo diferencia significativa en la respuesta a primera línea de tratamiento con la dosis de impregnación de fenobarbital o con la dosis de mantenimiento usada. La dosis media de impregnación usada fue 17,8 mg/kg (12 – 22 mg/kg) y la dosis media de mantenimiento fue 5,96 mg/kg/día (4,4 – 11 mg/kg/día). Los niveles séricos promedio fueron de 25,7 mcg/ mL (13,5 – 41,4 mcg/mL), sin diferencia significativaentre los grupos. El único factor relacionado con el tratamiento de primera línea que aumento el riesgo de mala respuesta, fue una latencia de inicio del Fenobarbital mayor a 12 horas desde el inicio de las crisis (OR 9,917 IC95% 2,205 – 44,607; p=0,001).
 |
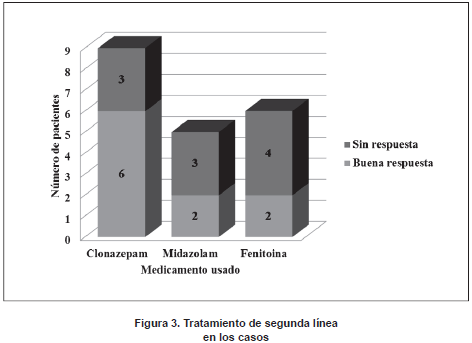
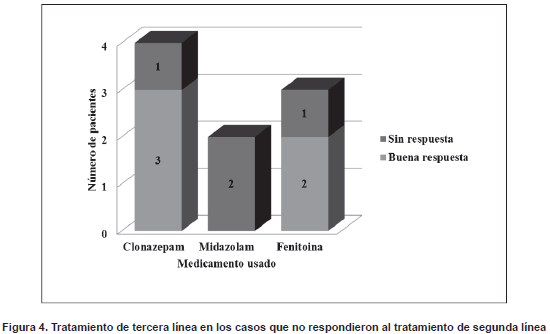
Se presentaron efectos adversos en 3 pacientes (15%) en el grupo de casos, dos de ellos por Fenitoina (Encefalopatía, Arritmia con paro cardiorrespiratorio) y uno con fenobarbital (Encefalopatía). En el grupo de casos, los medicamentos usados como segunda línea de tratamiento fueron el Clonazepam (N=9; 45%), la Fenitoina (N=6, 30%) y el Midazolam (N=5;25%) (Figura 3). 10 pacientes (50%) no respondieron a este tratamiento. Uno de ellos falleció y se administró un tercer medicamento a 9. Los medicamentos de tercera línea usados fueron Clonazepam (N=4; 44,4%), Fenitoina (N=3; 33,3) y Midazolam (N=2; 22,22%) (Figura 4). De estos, 4 pacientes (44,4%) no respondieron. 2 de ellos fallecieron y a 2 se les administró una cuarta medicación: Clonazepam en un caso y Valproato de sodio en el otro, con buena y mala respuesta, respectivamente.
No hubo diferencia significativa en el estado al alta entre el grupo de casos y el de controles: Vivo sin secuelas neurológicas 7 (35%) en casos vs 18 (51,4%) en controles (p=0,239); vivo con secuelas neurológicas 8 (40%) en casos vs 10 (28,6%) en controles (p=0,385); Fallecido 5 (25%) en casos vs 7 (20%) en controles (p=0,666). La duración media de hospitalización fue 34,2 días (2 – 115 días, DT 31,2), sin diferencia significativa entre los grupos (p=0,917). Se dio salida con medicamento a 41 pacientes (74,5%): 15 casos (100% de los sobrevivientes) y 26 controles (92,8% de los sobrevivientes). En todos los controles se dio salida solo con fenobarbital, mientras que 40% de los casos requirieron más de una medicación para el manejo ambulatorio (p<0,001).
El análisis multivariado por regresión logísticafalló en encontrar asociaciones estadísticamente significativas entre las asociaciones que se hallaron en el análisis bivariado.
 |
 |
DISCUSIÓN
Las crisis son particularmente frecuentes en el periodo neonatal y son la urgencia neurológica más frecuente en este grupo etáreo. Su presencia es una manifestación frecuente de encefalopatía neonatal sin importar cuál sea su causa y son un factor de riesgo para el desenlace fatal y para la presencia de secuelas neurológicas subsecuentes (1–4). Dado el potencial deletéreo de las crisis neonatales en el cerebro en desarrollo, es de vital importancia su identificación temprana y un tratamiento oportuno y eficaz (5,6,8). Sin embargo, al día de hoy no se han establecido estrategias completamente eficaces en el control de este tipo de crisis y los estudios en torno al tratamiento considerado de primera línea apuntan a una baja efectividad de los medicamentos, con tasas de éxito de cerca de 50% (18,24,25). En tanto el Fenobarbital continúe siendo el tratamiento de primera línea en el manejo de crisis neonatales, la aproximación más práctica al tratamiento eficaz y oportuno de esta condición clínica puede ser la identificación de pacientes en riesgo de no respuesta a esta medicación, que probablemente requieran desde el primer momento un tratamiento más agresivo y exhaustivo. Se realizó este estudio buscando determinar si existen factores de riesgo en los pacientes con crisis neonatales de nuestra institución que permitan esta identificación y, eventualmente, la modificación de los protocolos de manejo buscando mejorar la atención de estos pacientes.
En nuestros pacientes encontramos un riesgo aumentado de mala respuesta a la primera línea de tratamiento en los pacientes con más de un tipo semiológico de crisis, en presencia de crisis sutiles o tónicas, en pacientes con un mayor número de crisis documentadas por día antes del inicio del fenobarbital y con crisis de más de 5 minutos de duración, siendo todos estos factores indicadores
de la severidad de las crisis. En estudios previos se había establecido que la respuesta a primera línea de manejo se relaciona inversamente con la severidad de las crisis y la presencia de estatus epiléptico, dato con el que nuestros hallazgos son concordantes (25,26).
Entre los antecedentes que se comportaron como factores de riesgo de no respuesta a fenobarbital se encontraron un Apgar bajo (puntaje de 6 o menos) al minuto 10, la presencia de infección o fiebre materna intraparto y la presencia de choque en el periodo neonatal. No se encontraron datos en la literatura que asociaran estos factores con la respuesta al tratamiento de crisis neonatales.
En cuanto a las características clínicas de los neonatos, el único hallazgo al examen neurológico que se asoció con un riesgo mayor de no respuesta a fenobarbital fue la encefalopatía. Debido a que carecemos de monitorización electroencefalográfica continua, no fue posible determinar cuántos de estos pacientes presentaban además crisis subclínicas, por lo que el hallazgo puede estar sesgado y podríamos estar subvalorando el efecto de este tipo de crisis en la determinación de la asociación. Sin embargo, en tanto no se establezca un adecuado protocolo de monitorización, se debe tener un alto índice de sospecha en estos pacientes considerando la posibilidad de que no respondan a fenobarbital.
La anormalidad en los electrolitos fue el único hallazgo paraclínico que se comportó como un factor de riesgo de pobre respuesta a primera línea de manejo. Ya se ha descrito previamente que una causa de refractariedad de las crisis neonatales frente al tratamiento son las anormalidades bioquímicas coexistentes, independientemente de la etiología de las crisis, por lo que estas deben corregirse en cuanto se documentan para mejorar la respuesta al tratamiento farmacológico (27). Nuestro hallazgo está en relación con esa observación y recalca la importancia del estudio electrolítico completo en estos recién nacidos para poder establecer un tratamiento adecuado.
Aunque se evidenció una adecuada adherencia a los protocolos de tratamiento en términos de dosificación de la medicación, un hallazgo importante en nuestro estudio es que el inicio tardío de la primera línea de tratamiento se relacionó con un riesgo aumentado de refractariedad. Además, no se encontró adherencia en los protocolos diagnósticos, con bajo porcentaje de neonatos con estudio completo. Este hallazgo habla de la necesidad imperativa del establecimiento de protocolos claros que puedan aplicarse a nuestra institución o la modificación de protocolos internacionales que se ajusten a nuestra condición en salud pública, como el propuesto por la Co et al en 2007 (10), que permita un tratamiento oportuno y bien dirigido.
Aunque no encontramos diferencias significativas en el pronóstico inmediato de los casos y los controles, probablemente por efecto del tamaño de la muestra, al analizar las tasas de mortalidad y secuelas neurológicas al egreso, se evidencian porcentajes mayores en el grupo de casos, concordando con los datos de la literatura que hablan de un peor pronóstico en los pacientes con crisis neonatales refractarias a fenobarbital (1,2).
Este estudio tiene varias limitaciones. Primero, la selección de los pacientes del medio hospitalario de nuestra institución, que es un centro de referencia donde en general se manejan pacientes que requieren manejo de mayor complejidad, no permite que la muestra sea completamente representativa de los recién nacidos con crisis. Segundo, el tamaño de muestra es pequeño, lo que disminuye el poder de las posibles asociaciones encontradas y pudo haber limitado el hallazgo de otras asociaciones. Este aspecto limitó también la realización del modelo de regresión logística, en el que no fue posible confirmar el poder de las asociaciones encontradas. Tercero, la identificación de los pacientes se basó en la identificación meramente clínica de los pacientes con crisis, debido a que no se cuenta con monitorización electroencefalográfica continua. Sin embargo, estos resultados podrían conducir a la identificación temprana de los recién nacidos con crisis neonatales en riesgo de no respuesta a fenobarbital y permitir una aproximación terapéutica dirigida que pudiera mejorar las tasas de control de crisis y finalmente incidir en el pronóstico de estos pacientes. Se requieren estudios más grandes con diseño prospectivo basados en población que confirmen y completen los hallazgos.
CONCLUSIONES
La semiología, duración y severidad de las crisis neonatales son determinantes de la respuesta al tratamiento en nuestros pacientes, como se había documentado en estudios anteriores por otros autores. Sin embargo, también son determinantes los antecedentes pre y perinatales del recién nacido, los hallazgos clínicos como la presencia de encefalopatía y las alteraciones bioquímicas concomitantes, por lo que la aproximación diagnostica es de vital importancia para optimizar la respuesta al tratamiento. Es posible que la búsqueda de estos factores permita la identificación temprana del recién nacido en riesgo de refractariedad, permitiendo una intervención más temprana y eficaz orientada a mejorar el pronóstico. Se encontró además que la tardanza en el inicio del tratamiento disminuye la probabilidad de respuesta a la primera línea de tratamiento, por lo que la identificación y manejo tempranos de las crisis son imperativos. Se requieren estudios más grandes y prospectivos que confirmen estos hallazgos.
AGRADECIMIENTOS
A la Dra Angélica María Uscategui Daccarett y al Dr Álvaro Hernando Izquierdo Bello por su orientación durante todo el proceso. A mis compañeras Diana Carol Benítez Ramírez y Sandra Milena Ramírez Rodríguez, por su colaboración en la realización del estudio. A John Jairo Páez López, compañero de la vida y la academia por su apoyo y guía incondicional. A mi familia por su incansable cooperación con este proyecto. A la fundación Hospital de la Misericordia por hacer posible la realización del presente.
REFERENCIAS
1. Maartens I a, Wassenberg T, Buijs J, Bok L, De Kleine MJK, Katgert T, et al. Neurodevelopmental outcome in full-term newborns with refractory neonatal seizures. Acta paediatrica. 2012 Apr;101(4):e173–8.
2. Ronen GM, Buckley D, Penney S, Streiner DL. Long-term prognosis in children with neonatal seizures: a populationbased study. Neurology. 2007 Nov 6;69(19):1816–22.
3. Castellar IC. Crisis neonatales. Acta neurol. colomb. 2008;24(1):s25–33.
4. Seshia SS, Huntsman RJ, Lowry NJ, Seshia M, Yager JY, Sankaran K. Neonatal seizures: diagnosis and management. Chinese journal of contemporary pediatrics. 2011 Feb;13(2):81–100.
5. Thibeault-Eybalin M-P, Lortie A, Carmant L. Neonatal seizures: do they damage the brain? Pediatric neurology. Elsevier Inc.; 2009 Mar;40(3):175–80.
6. Nardou R, Ferrari DC, Ben-Ari Y. Mechanisms and effects of seizures in the immature brain. Seminars in fetal & neonatal medicine. Elsevier Ltd; 2013 May 20;(Articulo en prensa):1–10.
7. Lai Y-H, Ho C-S, Chiu N-C, Tseng C-F, Huang Y-L. Prognostic factors of developmental outcome in neonatal seizures in term infants. Pediatrics and neonatology. Elsevier Taiwan LLC; 2013 Jun;54(3):166–72.
8. Uria-Avellanal C, Marlow N, Rennie JM. Outcome followingneonatal seizures. Seminars in fetal & neonatal medicine. Elsevier Ltd; 2013 Feb 25;(Articulo en prensa):1–9.
9. Legido A. Efecto de las convulsiones neonatales y de los fármacos antiepilépticos sobre el cerebro en desarrollo: aspectos controvertidos e implicaciones terapéuticas. Revista de Neurología. 2007;44(Supl 3):27–30.
10. Co JPT, Elia M, Engel J, Guerrini R, Mizrahi EM, Moshé SL, et al. Proposal of an algorithm for diagnosis and treatment of neonatal seizures in developing countries. Epilepsia. 2007 Jun;48(6):1158–64.
11. Van Rooij LGM, Hellström-Westas L, De Vries LS. Treatment of neonatal seizures. Seminars in fetal & neonatal medicine. Elsevier Ltd; 2013 Feb 8;(Articulo en prensa):1–7.
12. Castro Conde JR, Hernández Borges AA, Doménech MartínezE, González Campo C, Perera Soler R. Midazolam in neonatal seizures with no response to phenobarbital. Neurology. 2005 Mar 8;64(5):876–9.
13. Boylan GB, Rennie JM, Chorley G, Pressler RM, Fox GF, Farrer K, et al. Second-line anticonvulsant treatment of neonatal seizures: a video-EEG monitoring study. Neurology. 2004 Feb 10;62(3):486–8.
14. Rennie JM, Boylan GB. Neonatal seizures and their treatment. Current opinion in neurology. 2003 Apr;16(2):177–81.
15. Lundqvist M, Agren J, Hellström-Westas L, Flink R, Wickström R. Efficacy and safety of lidocaine for treatment of neonatal seizures. Acta paediatrica. 2013 Jun 5;(Articulo en prensa):1–5.
16. Silverstein FS, Ferriero DM. Off-label use of antiepileptic drugs for the treatment of neonatal seizures. Pediatric neurology [Internet]. 2008 Aug [cited 2012 Oct 16];39(2):77–9. Available from: http://www.ncbi.nlm.nih. gov/pubmed/18639748
17. Pressler RM, Mangum B. Newly emerging therapies for neonatal seizures. Seminars in fetal & neonatal medicine. Elsevier Ltd; 2013 May 17;(Articulo en prensa):1–8.
18. Slaughter L a, Patel AD, Slaughter JL. Pharmacologicaltreatment of neonatal seizures: a systematic review. Journal of child neurology. 2013 Mar;28(3):351–64.
19. Glass HC, Poulin C, Shevell MI. Topiramate for the treatmentof neonatal seizures. Pediatric neurology. Elsevier Inc.; 2011 Jun;44(6):439–42.
20. Abend NS, Gutierrez-Colina AM, Monk HM, Dlugos DJ, Clancy RR. Levetiracetam for treatment of neonatal seizures. Journal of child neurology. 2011 Apr;26(4):465–70.
21. Fürwentsches A, Bussmann C, Ramantani G, Ebinger F, Philippi H, Pöschl J, et al. Levetiracetam in the treatment of neonatal seizures: a pilot study. Seizure : the journal of the British Epilepsy Association. 2010 Apr;19(3):185–9.
22. Rakshasbhuvankar A, Rao S, Kohan R, Simmer K, Nagarajan L. Intravenous levetiracetam for treatment of neonatal seizures. Journal of clinical neuroscience : official journal of the Neurosurgical Society of Australasia. Elsevier Ltd; 2013 Aug;20(8):1165–7.
23. Ramantani G, Ikonomidou C, Walter B, Rating D, Dinger J. Levetiracetam: safety and efficacy in neonatal seizures. European journal of paediatric neurology : EJPN : official journal of the European Paediatric Neurology Society. Elsevier Ltd; 2011 Jan;15(1):1–7.
24. Spagnoli C, Pavlidis E, Pisani F. Neonatal seizures therapy:we are still looking for the efficacious drug. Italian journal of pediatrics. Italian Journal of Pediatrics; 2013 Jan;39(1):37.
25. Painter MJ, Scher MS, Stein AD, Armatti S, Wang Z, Gardiner JC, et al. Phenobarbital compared with phenytoin for the treatment of neonatal seizures. The New England journal of medicine. 1999 Aug 12;341(7):485–9.
26. Boylan GB, Rennie JM, Pressler RM, Wilson G, Morton M, Binnie CD. Phenobarbitone, neonatal seizures, and video- EEG. Archives of disease in childhood. Fetal and neonatal edition. 2002 May;86(3):F165–70.
27. Sood A, Grover N, Sharma R. Biochemical abnormalities in neonatal seizures. Indian journal of pediatrics. 2003 Mar;70(3):221–4.
Fecha de Recibido: Agosto 13, 2013.
Fecha de Aprobado: Septiembre 17, 2013.
Dirección para correspondencia:
Natalia Penagos Vargas, Sección de Neuropediatría,
Fundación Hospital de la Misericordia. Carrera 27ª Numero
24 – 28. Bogotá, Colombia. Nepenagosv@gmail.com