ARTÍCULO DE REFLEXIÓN
Terapia nutricional médica hipocalórica e hiperproteica en enfermos en estado crítico: un homenaje al profesor José Félix Patiño
Hypocaloric high-protein medical nutrition therapy in critically ill patients; a tribute to Professor Jose Felix Patiño
Juan B. Ochoa Gautier, MD., FACS., FCCM.1
1. Director médico, Unidad de Cuidados Intensivos. Hunterdon Medical Center. Flemington, Nueva Jersey
Recibido:
Diciembre 16, 2022
Aceptado:
Febrero 23, 2023
Correspondencia:
jochoa@hhsnj.org
DOI: 10.56050/01205498.2243
Resumen
Este
artículo rinde un homenaje al profesor José Félix Patiño Restrepo y sus
aportes fundamentales para un mejor entendimiento de los trastornos
metabólicos causados por enfermedades médicas o quirúrgicas
agudas y el papel que la terapia médica nutricional (TMN) desempeña en
el cuidado de esta población de pacientes. A mi entender, el profesor
Patiño y su equipo en Bogotá, Colombia, fueron los primeros en señalar
que unas bajas cantidades de calorías y una ingesta moderada de proteína
eran beneficiosas y necesarias para tratar los trastornos metabólicos
vistos con enfermedades agudas críticas, lo que rompe el paradigma de
larga data de que la desnutrición observada durante la enfermedad podría
resolverse simplemente evitando el déficit calórico.
Palabras clave: Enfermedades
agudas críticas; Hipocalórica; Alteraciones metabólicas; Desnutrición
relacionada con la enfermedad; Hiperalimentación.
Abstract
This
article plays tribute to Professor Jose Felix Patino and his seminal
contributions to better understanding the metabolic alterations
associated with acute medical and surgical illnesses and the role that
medical
nutrition therapy (MNT) plays in the care of this patient population.
Professor Patino and his team in Bogotá, Colombia, to my knowledge
were the first to point out that lower amounts of calories and moderate
protein intake was beneficial and necessary to address the metabolic
alterations observed with acute critical illness, breaking with the
long-standing paradigm that malnutrition observed during illness could
be solved by merely avoiding a caloric deficit.
Keywords: Acute critical illness; Hypocaloric; Protein; Metabolic alterations; Disease related malnurition; Hyperalimentation.
Introducción
La desnutrición durante la enfermedad (también llamada desnutrición relacionada con la enfermedad [DRE])
es alarmantemente frecuente en pacientes con múltiples enfermedades,
todas asociadas con una respuesta inflamatoria. La desnutrición
relacionada con la enfermedad generalmente empeora los resultados
clínicos. La anorexia y el desarrollo de un déficit calórico (es decir,
una ingesta calórica insuficiente para cumplir con las necesidades
metabólicas) se observan con frecuencia durante los procesos
patológicos.
El
objetivo de la terapia médica nutricional (TMN) es proporcionar un
aporte nutricional que mejore los resultados clínicos. La TMN es
complementaria a los tratamientos médico y quirúrgico. Sin embargo, al
igual que otras intervenciones médicas, sus efectos beneficiosos
deben ser medibles en cuanto a la mejora de los resultados objetivo,
como una estancia hospitalaria más corta, mejores puntajes funcionales,
mejor cicatrización, una tasa menor de infecciones, así como una
reducción de la mortalidad, entre otros (Figura 1).
Es
razonable suponer que la prevención del déficit calórico mejoraría
los resultados clínicos mediante el tratamiento o la prevención de la
DRE. De acuerdo con esta suposición, la idea de administrar soporte
nutricional artificial para la prevención del déficit calórico se
convirtió en el método central de la nutrición clínica. El paradigma
de “sustitución de alimentos” ha predominado y es fundamental para
establecer los enfoques clínicos y de investigación con miras al inicio
de la intervención nutricional en pacientes con enfermedades agudas o
crónicas.
El
método de sustitución de alimentos asume que la falta de ingesta de
alimentos es la causa principal de la desnutrición relacionada con la
enfermedad (DRE), similar a lo que se observa en sujetos sanos que se
ven privados de una ingesta suficiente de alimentos.
Además,
el paradigma de sustitución de alimentos establece que un objetivo
principal de la terapia médica nutricional (TMN) es prevenir o tratar la
aparición de un déficit calórico.
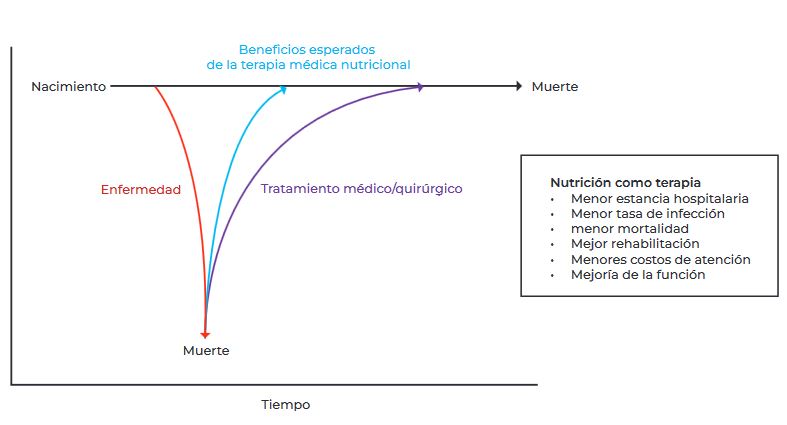
Figura 1.
Efecto de la terapia médica nutricional. La enfermedad “roba” a los
pacientes una adecuada calidad y cantidad de vida. Las terapias médicas y
quirúrgicas tienen por objetivo restaurar la esperanza de vida natural
del paciente, idealmente con una calidad de vida óptima. La terapia
nutricional médica, aunque es de soporte, debe demostrar efectos
clínicos beneficiosos.
El
surgimiento de la nutrición parenteral en 1968, junto con el desarrollo
del aporte de nutrientes por vía enteral, brindó a los profesionales
clínicos la posibilidad de prevenir con éxito el desarrollo de un
déficit calórico. De hecho, los profesionales clínicos pudieron
administrar mayores cantidades de calorías (generalmente a través de la
nutrición parenteral) destinadas a superar la respuesta hipermetabólica
observada en la enfermedad aguda, lo que se denominó una estrategia de hiperalimentación.
En
lugar de prevenir o tratar con éxito la DRE, la hiperalimentación se
asoció con efectos secundarios significativos y una mayor morbilidad y
mortalidad. Se responsabilizó a la nutrición parenteral de los malos
resultados, aunque el paradigma de sustitución de alimentos se mantuvo.
Por tanto, la nutrición enteral se adoptaría y se convertiría en el
cuidado estándar de atención. Sin embargo, los profesionales clínicos y
los investigadores encontraron que era difícil cumplir los objetivos
de aporte calórico a través de la nutrición enteral y que durante la
enfermedad seguía acumulándose un déficit calórico persistente.
Después
se desarrollaron estrategias mixtas de nutrición parenteral
complementaria asociada con nutrición enteral. Se realizaron múltiples
ensayos clínicos aleatorizados y prospectivos en la década entre 2010 y
2020. En su gran mayoría, todos estos estudios no lograron demostrar que
cumplir los objetivos de aporte calórico tuviera algún beneficio y, de
hecho, en algunos casos se asoció con lesiones.
Las
guías internacionales de soporte nutricional en cuidados intensivos
ahora aceptan que la aparición de un déficit calórico, al menos durante
la primera semana de la llegada del paciente a una unidad de cuidados
intensivos, es el cuidado estándar de atención.
Haría
falta alguien de la talla del profesor José Félix Patiño para iniciar
con éxito el debate de que suministrar menos calorías a los enfermos
agudos es realmente beneficioso y que debemos cuestionar la validez
del paradigma de sustitución de alimentos. Ya en la década de 1980, el
Dr. Patiño promovía la nutrición hipocalórica. Sin embargo, como
ocurre tantas veces en la ciencia, el cuestionamiento temprano de los
paradigmas debe lidiar con la resistencia, el rechazo y la
desestimación. Ahora sabemos que, hace más de 40 años, el profesor
Patiño tenía razón.
Este
artículo es, por lo tanto, un homenaje a las contribuciones proféticas
del profesor Patiño. Ahora depende de nosotros, sus estudiantes, tomar
la bandera de cuestionar el paradigma de sustitución de alimentos
utilizando los instrumentos de la ciencia para dar lugar a nuevas
observaciones e hipótesis y permitir el surgimiento de nuevos métodos
en nutrición clínica.
Primeros avances históricos y el enfoque en nutrición para las masas
¿Cómo
surgió el paradigma de sustitución de alimentos? Tenemos que volver
al pasado para comprender mejor la lógica detrás de este paradigma. Al
igual que con todos los paradigmas, el método de sustitución de
alimentos debe abordarse con respeto, aunque debemos comprender sus
limitaciones.
La
desnutrición en sujetos sanos ocurre por la falta de acceso a los
alimentos. De hecho, durante toda la evolución de nuestra especie, la
búsqueda de alimentos ha sido fundamental para la supervivencia, con
períodos ocasionales de abundancia intercalados con largos períodos de
hambre. La revolución agrícola ha llevado alimentos en abundancia a mi
les de millones de seres humanos, aunque todavía quedan lugares en el
mundo y poblaciones desatendidas que tienen que enfrentar el desafío
diario de la inseguridad alimentaria.
Qué
comer y cuánto está instintivamente presente en cada sujeto, lo que
obedece a señales simples como el hambre y la saciedad, la sed y el
antojo. Además, las preferencias y los comportamientos alimentarios se
modifican según la crianza familiar (incluida la orientación de los
padres) y las normas sociales. Durante eones,
mantener una nutrición adecuada estuvo determinado por la
disponibilidad de alimentos, con poco conocimiento sobre la calidad y la
cantidad de alimentos que debe ingerirse (1).
El
interés científico por comprender las necesidades nutritivas es,
desde el punto de vista evolutivo, un fenómeno reciente. Hace
aproximadamente 200 años, la aparición de las prisiones inglesas du
rante la “era de la iluminación” condujo a un cambio radical en la
filosofía con respecto al cuidado de los presos. El enfoque se convirtió
en la rehabilitación y no en el castigo, lo que resultó en tiempos
de prisión prolongados. Esto llevó a la toma de consciencia de que era
necesario suministrar cantidades y proporciones “suficientes” de
nutrientes a los reclusos para evitar su muerte por desnutrición, pero
no tanto como para que pareciera que el crimen “paga” (2).
De igual importancia, hubo un entendimiento claro de la limitación en
los presupuestos que podrían verse superados si se utilizaran en
exceso fuentes costosas de nutrientes, como las carnes.
Es
interesante señalar que incluso antes de que conociéramos la
importancia de la composición de los macro y micronutrientes en los
alimentos, los seres humanos ya éramos capaces de definir la calidad y
conveniencia de los alimentos. No es sorprendente que los alimentos
más buscados como la carne (fuente de proteínas de alta calidad) fueran
mucho más costosos y difíciles de conseguir que otras fuentes de
alimentos de menor valor nutricional como el pan y las papas. La
motivación de estos primeros intentos de desarrollar la nutrición como
ciencia se centró en establecer el mínimo de nutrientes para mantener la
salud con un gasto mínimo.
La
Segunda Guerra Mundial (1939-1945) provocó una interrupción a gran
escala del suministro de alimentos en todo el mundo, con el riesgo de
una hambruna mundial. Además, se hizo indispensable encontrar mejores
formas de alimentar a los millones de soldados movilizados durante la
guerra. Sobre la base de los esfuerzos fundamentales en el desarrollo
de las ciencias de la nutrición por parte de Atwater, Ancel Keys, de la
Universidad de Minnesota, realizó los ahora famosos experimentos sobre
el hambre en jóvenes voluntarios varones que se opusieron a luchar en
la guerra. Los voluntarios permanecieron semihambrientos durante seis
meses y desarrollaron desnutrición severa. Luego, fueron asignados al
azar en diferentes grupos con el objetivo de comprender mejor el
proceso de realimentación de un paciente desnutrido durante un período
de 12 semanas. Este trabajo permitió tener una comprensión inicial
sobre cómo se desarrolla la desnutrición en seres humanos sanos con
acceso limitado a los alimentos, y cómo garantizar el acceso a los
alimentos restaura lentamente el estado nutricional del paciente (3, 4).
La glucosa como principal fuente de energía y la evolución de la proporción de macronutrientes en nuestra dieta
El
experimento de inanición se basó en las observaciones hechas por
Gamble y otros investigadores en el llamado “experimento para erradicar
la inanición”. En este trabajo, Gamble demostró que una pequeña
cantidad de glucosa parenteral podría prevenir una mayor pérdida de masa
muscular en pacientes que ya habían sufrido pérdida. Este efecto ahorrador de proteínas de la glucosa (PSEG,
por sus siglas en inglés) se volvió fundamental para determinar qué y
cómo alimentar no solo a los seres humanos sanos, sino también a los
pacientes que no podían comer (5).
Así,
en conclusión, hasta finales de la década de 1960, el objetivo
principal de la ciencia de la nutrición era el de alimentar a grandes
masas de seres humanos, que por lo demás eran sanas, aunque que podían
ser víctimas del hambre por falta de acceso a los alimentos. Las
observaciones hechas por diferentes investigadores demostraron que la
cantidad de proteína que debía administrarse en un paciente podía
disminuir si los pacientes recibían preferentemente mayores cantidades
de glucosa. Al ahorrar
proteínas,
que eran costosas y estaban disponibles en cantidades limitadas, podía
proporcionarse una ingesta nutricional adecuada a un mayor número de
personas.
Además
de su trabajo sobre la inanición, Ancel Keys centró gran parte de su
trabajo en intentar comprender cómo la nutrición afectaba el riesgo de
desarrollar enfermedades cardiovasculares. En su estudio realizado en
siete países, Keys sugirió una correlación directa entre la ingesta de
grasas, el colesterol y el riesgo cardiovascular (6).
Las grasas, en especial las saturadas, eran “malas” y las proteínas
eran costosas y difíciles de obtener. Eso dejó a los carbohidratos como
los macronutrientes más importantes de nuestra dieta.
Ancel
Keys fue un excelente relacionista público y una persona clave en la
difusión del mensaje sobre la importancia de la nutrición, reuniendo a
los profesionales clínicos (particularmente a los especialistas en
cardiología) y a los políticos (portada de la revista TIME: Ancel Keys enero 13 de 1961).
Su trabajo e influencia finalmente llevaron al Gobierno a desarrollar
directrices en nutrición, que se centraron en aumentar los
carbohidratos y limitar la ingesta de grasas. También se limitó la
ingesta de proteínas (Resumen para el desarrollo de guías en nutrición | Directrices en nutrición para estadounidenses).
Luego se establecieron las proporciones de macronutrientes y, a pesar
de la falta de evidencia de que esta proporción sea la óptima, siguen
siendo hasta el día de hoy nuestro estándar de atención (Tabla 1).
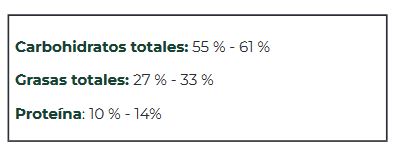
Tabla 1. Proporción
de macronutrientes (basada en el porcentaje de aporte calórico) en
nuestra alimentación según lo establecido por las directrices en
nutrición para estadounidenses de 1977.
El auge de la nutrición clínica moderna
Es
en el contexto de la perspectiva histórica que una generación de
jóvenes investigadores y profesionales clínicos en la década de 1960
intentó resolver los problemas relacionados con la desnutrición que se
presentaba durante la enfermedad. Al igual que la desnutrición que
ocurre durante la inanición, los pacientes habitualmente no pueden o no
quieren comer y rápidamente desarrollan un déficit calórico
significativo. Además, hay cambios metabólicos (a menudo descritos como hipermetabolismo o hipercatabolismo)
que aumentan las demandas nutricionales durante la enfermedad. Como
resultado, con frecuencia se produce desnutrición relacionada con la
enfermedad, lo que empeora por igual el pronóstico de cualquier es
tudio en enfermedad realizado hasta el momento. La desnutrición
relacionada con la enfermedad es alarmantemente frecuente en nuestros
hospitales, independientemente de la ubicación geográfica o el
desarrollo económico que exista en un país determinado, y se observa
en el 30 % o más de los pacientes en un momento dado.
Stanley
Dudrick, en Filadelfia, dio lugar a un avance fundamental en nuestra
capacidad para suministrar cantidades adecuadas de calorías, proteínas y
micronutrientes a pacientes que no querían o no podían comer. En
1968, Dudrick publicó un artículo que demostraba que la administración
de glucosa, proteínas, micronutrientes y lípidos a través de un acceso
intravenoso insertado en un vaso sanguíneo central en cachorros Beagle
era comparable con la alimentación normal que recibían los otros
cachorros de la camada. Pronto, este trabajo de laboratorio se adaptó
al lado de la cama del paciente para alimentar con éxito a aquellos que
no podían comer (7, 8).
La
eficacia de la nutrición parenteral al superar las limitaciones para
suministrar cantidades adecuadas de calorías a los pacientes, fue
revolucionaria. La capacidad de administrar grandes cantidades de
calorías y otros nutrientes por una vía diferente al tracto digestivo
llevó a los investigadores a adoptar la infusión de cantidades
significativas de glucosa
como
mecanismo para evitar las pérdidas de proteína. Entre estos
investigadores, fueron claves los aportes hechos por George Blackburn y
colaboradores (9, 10).
La
nutrición parenteral ha salvado millones de vidas de pacientes que no
pueden comer. Una generación de jóvenes médicos y científicos acogió
con entusiasmo el uso de la nutrición parenteral. Entre ellos, el
profesor Patiño, formado en Yale como cirujano cardiotorácico, vino a
Colombia y trajo nuevas técnicas e ideas. El profesor Patiño conformó
los primeros equipos de soporte nutricional, y se capacitó a una
generación de nuevos investigadores y profesionales clínicos. No es
sorprendente que este grupo de profesionales haya llegado a desempeñar
un papel destacado en las ciencias en Colombia y en el extranjero. Los
aportes de Jaime Escallón, Patricia Savino, Arturo Vergara, Sonia
Echeverry, Saúl Rugeles y otros (mis disculpas por los que merecen
mención y no lo hice) han sido significativos. A su vez, han
capacitado a decenas de profesionales de la salud, que brindan
intervenciones nutricionales adecuadas y de vanguardia para todos los
pacientes.
Thomas Kuhn, la acumulación de “anomalías” y la crisis del paradigma
En
1962, un físico llamado Thomas Kuhn nos proporcionó una mejor
comprensión de cómo se desarrolla la ciencia. Los paradigmas,
definidos como un concepto filosófico predominantemente aceptado
(generalmente basado en observaciones empíricas intuitivas), orientan a
los científicos en su búsqueda de conocimiento. Los paradigmas
constituyen el marco que permite a los científicos diseñar, realizar
experimentos y ‒en nuestro caso‒ estudios clínicos y guiar la
interpretación de los resultados. Los paradigmas se refuerzan con
resultados compatibles con el concepto filosófico general imperante.
Sin
embargo, a medida que la ciencia se desarrolla, los resultados de los
experimentos u observaciones son “anómalos” y contrarios al paradigma
predominante. Estas anomalías se acumulan con el tiempo. Interesante
ver ‒como ocurre con la naturaleza humana‒, que las observaciones de
estas anomalías habitualmente son descartadas o criticadas. A veces, se
desarrollan explicaciones elaboradas para aclarar las anomalías sin
cuestionar el paradigma, pero, eventualmente, el peso de las anomalías
obliga a los investigadores y médicos a aceptar que el nuevo co
nocimiento acumulado hace que el paradigma predominante quede
obsoleto, lo que obliga a desarrollar nuevas ideas y conceptos, que
finalmente darán como resultado el surgimiento de un nuevo paradigma.
Tal es el caso de la nutrición clínica moderna.
Es
lógico suponer que en la década de 1970 los nacientes equipos de
soporte clínico, capacitados en nutrición e influenciados en gran manera
por los paradigmas imperantes en nutrición poblacional, acogieran el
paradigma de sustitución de alimentos para prevenir, utilizando la nueva
técnica de nutrición parenteral, el desarrollo de un déficit calórico
y, por tanto, tratar adecuadamente la DRE. Las observaciones anómalas
se acumularon rápidamente. La incidencia de la desnutrición relacionada
con la enfermedad se mantuvo esencialmente sin cambios (11).
En
lugar de cuestionar el paradigma, los médicos e investigadores
asumieron que el problema era el suministro insuficiente de calorías
para satisfacer las mayores demandas metabólicas vistas. Por ello,
sobrevino la era de la hiperalimentación, que consistía en administrar grandes cantidades de calorías más allá de las demandas metabólicas basales observadas (12).
Aunque la hiperalimentación no logró mejorar los resultados clínicos y,
de hecho, se asoció con efectos secundarios significativos, mayor
morbilidad y mortalidad, el paradigma de sustitución de alimentos
predominó y, en su lugar, se “culpó” a la nutrición parenteral como la
causante de los malos resultados clínicos.
En
paralelo a la nutrición parenteral surgieron nuevas técnicas para la
administración de nutrición enteral en los pacientes. Se pusieron a
disposición nuevas sondas de alimentación, nuevas técnicas para la
inserción de sondas de gastrostomías y múltiples fórmulas comerciales de
nutrición enteral. Los médicos adoptaron estas técnicas y, hasta el día
de hoy la nutrición enteral sigue siendo el estándar de atención en
aquellos pacientes que no pueden o no quieren comer. Cabe destacar que
la nutrición enteral es menos eficiente para lograr los objetivos
calóricos que la nutrición parenteral, y esto produce un déficit
calórico. Luego se responsabilizó al desarrollo de este déficit calórico
como la causa de la prevalencia continua de DRE en enfermos agudos y
críticos (13). De nuevo, el paradigma de la sustitución de alimentos se mantuvo a pesar de las anomalías acumuladas.
En
2005, J. Bryk, entonces estudiante de medicina en mi laboratorio
(JBO), analizó retrospectivamente los resultados clínicos en pacientes
que recibieron distintas cantidades de calorías en función de dos
fórmulas comerciales diferentes. En contra de las suposiciones
predominantes, Bryk demostró que los pacientes alimentados con
cantidades más bajas de calorías habían mejorado significativamente
los resultados metabólicos y clínicos, además de la disminución de la
incidencia de hiperglucemia, una estancia hospitalaria más corta y una
posible disminución en la necesidad de rehabilitación hospitalaria.
Estos resultados, al igual que otros resultados anómalos, fueron
recibidos con escepticismo y rechazo.
La
década entre 2010 y 2020 trajo una gran cantidad de ensayos
prospectivos, controlados y aleatorizados bien dirigidos, todos
generalmente destinados a prevenir la acumulación del déficit calórico
con la administración de fórmulas de nutrición parenteral y enteral
mixtas en pacientes en estado crítico. Se esperaba que esta
combinación evitara las complicaciones de la nutrición parenteral, al
tiempo que sustituía los alimentos que el paciente no podía ingerir.
Una vez más, contrario a las creencias intuitivas, la TMN destinada a
evitar un déficit calórico no pudo demostrar un beneficio significativo.
De hecho, estudios importantes, como el realizado por Casaer y
colaboradores, demostraron una mayor mortalidad, un mayor riesgo de
infecciones y una mayor duración de la estancia en la unidad de cuidados
intensivos en los pacientes que recibieron nutrición parenteral complementaria (14).
Otros estudios demuestran un aumento de las complicaciones me
tabólicas (en especial hiperglucemia) cuando se previenen los déficits
calóricos (15).
Atreviéndose a cuestionar el paradigma de sustitución de alimentos
Se
necesita valentía y convicción de lo que es correcto para cuestionar
un paradigma. A mi entender, el artículo fundamental de Patiño que
cuestiona la necesidad de suministrar grandes cantidades de calorías
en los pacientes es, probablemente, uno de los primeros artículos que se
atreven a poner en duda verdaderamente el paradigma de la sustitución
de alimentos (16).
En lugar de centrarse en la prevención del déficit calórico, Patiño y
colaboradores proponen que se permita un déficit calórico moderado que
podría ser beneficioso (17).
Por
un lado, la nutrición hipocalórica y la subalimentación permisiva son
dos paradigmas emergentes similares. En la nutrición hipocalórica los
pacientes recibieron cantidades más bajas de calorías al disminuir la
cantidad de carbohidratos o lípidos, mientras que las proteínas, los
ácidos grasos esenciales y los micronutrientes se administran según
los objetivos nutricionales. Por otro lado, la subalimentación permisiva
“permite” el desarrollo de un déficit nutricional de calorías,
proteínas y micronutrientes durante un corto período (18-21).
Se
han desarrollado fórmulas enterales comerciales que incluyen
nutrición hipocalórica. Estas fórmulas contienen cantidades muy altas
de proteína (35 % - 37 %) y cantidades más bajas de carbohidratos o
lípidos. Las pruebas de ensayos clínicos de fase 2 de una de estas
fórmulas sugieren que puede haber algunos beneficios metabólicos
importantes, como una menor incidencia de hiperglucemia y una posible
protección del hígado, según lo demuestran las concentraciones más
bajas de fosfatasa alcalina (22).
Por
último, el paradigma de la sustitución de alimentos ha sido
cuestionada tímidamente. Las directrices de la Asociación Americana de
Nutrición Parenteral y Enteral (ASPEN) y la Sociedad Europea de
Nutrición Clínica y Metabolismo (ESPEN) determinaron que era válido
alimentar al enfermo crítico con menos del 100 % de los objetivos caló
ricos (durante los primeros siete días en la UCI), aceptando tácitamente
la subalimentación permisiva en esta población de pacientes (23, 24).
Aún quedan muchas preguntas. Es interesante observar que, por ejemplo,
el aporte temprano de proteína -en las primeras 72 horas en UCI- en las
cantidades esperadas puede ser perjudicial (25).
La administración de TMN ha entrado en una era de humildad, en la
que el paradigma de sustitución de alimentos finalmente está siendo
cuestionado (26).
Conclusiones
La indicación es “Alimentarse con cuidado y moderación” (18).
Es hora de enfocarse en el entendimiento de la complejidad de la
respuesta metabólica a la enfermedad y cómo la TMN, mediante la
administración de sustratos complementarios, puede afectar el proceso
bioquímico y, a su vez, los resultados clínicos. En lugar de temerle al
porvenir, debemos abrazar el futuro con optimismo. Es normal, en el
mundo de la ciencia, aceptar que el paradigma alimentario ha llegado a
su fin. Necesitamos acoger las anomalías y desarrollar nuevas hipótesis
e ideas. El Dr. Patiño nos dejó como legado tener la valentía de
cuestionar los paradigmas. Solo a través de este proceso surgirán nuevos
paradigmas.
Agradecimientos
Agradezco
a la Dra. María Elena Goiburu por revisar el manuscrito. Sus
comentarios fueron importantes para mejorar la calidad de este
artículo. Igualmente a Patricia Savino, RD, MBA, por su evaluación
crítica del manuscrito.
Conflictos de interés
El
Dr. Ochoa recibe honorarios por charlas educativas sobre nutrición a
nivel nacional e internacional, pero no tiene ningún conflicto con el
contenido de este artículo.
Financiación
Ninguna declarada por el autor.
Referencias
1. Phichonsatcha
T, Pentrakoon D, Gerdsri N, Kanjana-Opas A. Extending indigenous
knowledge to unveil the evolutionary journey of food preferences and so cio-cultural phenomena. Appetite. 2022;170:105884.
2. Carpenter K.J. Nutritional studies in Victorian prisons. J Nutr. 2006;136(1):1-8.
3. Kalm
LM;.Semba RD. They starved so that others be better fed: remembering
Ancel Keys and the Minnesota experiment. J Nutr. 2005;135(6):1347-52.
4. Brozek
J., Bibliographical note on behavioral aspects: on the margin of the
50th anniversary of the Minnesota Starvation-Nutritional Rehabilitation
experiment. Percept Mot Skills, 1995;81(2):395-400.
5. Gamble
JL. The Harvey Lectures, Series XLIII, 19461947: Physiological
information gained from studies on the life raft ration. Nutr Rev.
1989;47(7):199-201.
6. Keys
A, Aravanis C, Blackburn H, Djordevic BS, Buzina R, et al. The seven
countries study: 2,289 deaths in 15 years. Prev Med. 1984;13(2):141-54.
7. Dudrick
SJ, Wilmore DW, Vars HM, Rhoads JE. Long-term total parenteral
nutrition with growth, development, and positive nitrogen balance.
Surgery, 1968;64(1):134-42.
8. Wilmore
DW. Dudrick SJ. Growth and development of an infant receiving all
nutrients exclusively by vein. JAMA;1968;203(10):860-4.
9. Clark NG. Blackburn GL.Nutritional devices and hyperalimentation in the elderly. Med Instrum. 1982;16(5):257-8.
10. Pomposelli
JJ, Moldawer LL, Palombo JD, Babayab VK, Bistrian BR, Blackburn GL.
Short-term administration of parenteral glucose-lipid mixtures
improves protein kinetics in portacaval shunted rats. Gastroen
terology. 1986;91(2):305-12.
11. Long
CL, Crosby F, Geiger JW, Kinney JM. Parenteral nutrition in the
septic patient: nitrogen balance, limiting plasma amino acids, and
calorie to nitrogen ratios. Am J Clin Nutr. 1976;29(4):380-91.
12. Hatfield AR. Hyperalimentation. Br J Hosp Med. 1982;28(3):220, 225-7, 228, passim.
13. Peev
MP, Yeh DD, Quraishi SA, Osler P, Chang Y, Gillis E, et al. Causes and
consequences of interrupted enteral nutrition: a prospective
observational study in critically ill surgical patients. JPEN J Paren
ter Enteral Nutr. 2015;39(1):21-7.
14. Casaer
MP. Mesotten D, Hermans G, Wouters PJ, Schetz M, Meyfroidt G, et al.
Early versus late parenteral nutrition in critically ill adults. N
Engl J Med. 2011;365(6):506-17.
15. Allingstrup
MJ, Kondrup J, Wiis J, Claudius C, Pedersen UG, Hein-Rasmussen RH, et
al. Early goal-directed nutrition versus standard of care in adult
intensive care patients: the single-centre, randomised, outcome
assessor-blinded EAT-ICU trial. Intensive Care Med.
2017;43(11):1637-1647.
16. Patiño
JF, de Pimiento SE, Vergara A, Savino P, Rodríguez M, Escallón J.
Hypocaloric support in the critically ill. World J Surg.
1999;23(6):553-9.
17. Savino, P., Metabolism and Nutrition in the Critically ill Patient. Revista Colombiana de Cirugia. 2016;31(2).
18. Ochoa-Gautier
JB, Machado FR. Early nutrition in critically ill patients: feed
carefully and in moderation. JAMA. 2013;309(20):2165-6.
19. Rice
TW, Mogan S, Hays MA, Bernard GR, Jensen GJ, Wheeler AP. Randomized
trial of initial trophic versus full-energy enteral nutrition in
mechanically ventilated patients with acute respiratory failure. Crit
Care Med. 2011;39(5):967-74.
20. Casaer
MP,Van den Berghe G. Editorial on the original article entitled
“Permissive underfeeding of standard enteral feeding in critically ill
adults” published in the New England Journal of Medicine on June 18,
2015. Ann Transl Med. 2015;3(16):226.
21. Ochoa-Gautier JB. Quick Fix for Hospital-Acquired Malnutrition? JPEN J Parenter Enteral Nutr. 2016;40(3):302-4.
22. Rice
TW, Files DC, Morris PE, Bernard AC, Ziegler TR, Drover JW. Dietary
Management of Blood Glucose in Medical Critically Ill Overweight and
Obese Patients: An Open-Label Randomized Trial. JPEN J Parenter Enteral
Nutr. 2019;43(4):471-480.
23. Compher
C, Bingham AL, McCall M, Patel J, Rice TW, Braunschweig C, et al.
Guidelines for the provision of nutrition support therapy in the adult
critically ill patient: The American Society for Parenteral and
Enteral Nutrition. JPEN J Parenter Enteral Nutr., 2022:46(1):12-41.
24. Singer
P, Blaser AR, Berger MM, Alhazzani W, Calder PC, Casaer MP, et al.
ESPEN guideline on clinical nutrition in the intensive care unit. Clin
Nutr. 2019;38(1):48-79.
25. Chapple LS, van Gassel RJJ, Rooyackers O. Protein metabolism in critical illness. Curr Opin Crit Care. 2022;28(4):367-373.
26. Matejovic
M, Huet O, Dams K, Elke G, Alonso CV, Csomos A, et al., Medical
nutrition therapy and clinical outcomes in critically ill adults: a
European multinational, prospective observational cohort study
(EuroPN). Crit Care. 2022;26(1):143.