::::: REFORMA AL SISTEMA DE SALUD COLOMBIANO
Proyecto de Ley 339 de 2023 Cámara
Herman Redondo Gómez, MD ¹
.........................................................
¹ Miembro de número de la Academia Nacional de Medicina. Comité de Asuntos Legislativos. Coordinador Grupo de Acuerdos Fundamentales
“Por medio del cual se transforma el Sistema de Salud y se dictan otras disposiciones”.
Presentado el texto del proyecto de reforma del sistema de salud se empiezan a despejar algunas dudas y desde ya se vislumbran apuestas muy proactivas que coinciden con los Acuerdos Fundamentales expuestos por 14 organizaciones médicas y de profesiones de la salud, tales como:
- El artículo 1 del proyecto de ley 339 de 2023 Cámara (PL)
define el objeto
y establece que la ley de ser aprobada, de conformidad con la Ley
Estatutaria en Salud 1751 de 2015 (LES), restructura el Sistema General
de
Seguridad Social en Salud (SGSSS), establece el Sistema de Salud
como
lo define el artículo 4 de la LES, desarrolla sus principios, enfoque,
estructura organizativa y competencias. No obstante, omite incluir a
los regímenes exceptuados por el artículo 279 de la Ley 100 de 1993,
los cuales en
nuestro criterio forman parte del Sistema de Salud, en la medida en que
este “incluye todo lo que el Estado disponga para la garantía del
derecho humano fundamental a la salud”.
- La atención primaria en salud (APS) y las acciones positivas
para los determinantes sociales de la salud que toman alta importancia
en el Sistema
de Salud con la constitución de la Comisión Intersectorial Nacional de
Determinantes Sociales de la Salud, con participación del presidente y
de
todos los ministros (Art. 9 LES).
- La constitución de los equipos médicos interdisciplinarios territoriales
(EMIT), empezando por las zonas de población más dispersas y vulnerables.
- El fortalecimiento de la red pública de servicios de salud.
- Los regímenes diferenciados en las zonas de población dispersa con subsidios de oferta (Art. 24 LES).
- La constitución del Consejo Nacional de Salud.
- La creación y puesta en marcha del Sistema
Público Único Integrado de Información en
Salud (Art. 19 de la LES).
- El fortalecimiento de la participación ciudadana (Art. 12 de la LES).
- La autonomía de los profesionales de la salud
con la consecuente eliminación de las autorizaciones administrativas (Art. 17 de la LES).
- La eliminación parcial de las cuotas moderadoras y los copagos.
- El Fortalecimiento de la Superintendencia de
Salud.
- El desarrollo de políticas públicas para la formación del talento humano, procurando su formalización laboral y la mejora en las condiciones de vida y de trabajo en el sector (Art. 18 de la LES), entre otros aspectos.
“Artículo 4°. Definiciones. El Sistema de Salud se organiza a partir de los siguientes conceptos”: (…)
21. Entidades Promotoras de Salud -EPS: “Las entidades promotoras de salud son las entidades públicas, privadas o mixtas que ejercerán actividades de acuerdo con lo que disponga la presente ley y su reglamentación”.
- Nivel Nacional
- Fortalecimiento del Ministerio de Salud y Protección Social
- Fortalecimiento de la Superintendencia Nacional de Salud
- Creación de la Comisión Intersectorial Nacional de Determinantes Sociales de Salud
- Creación del Consejo Nacional de Salud
- Fortalecimiento y desconcentración de la ADRES
- Creación del Fondo Único Público de Salud
- Nivel Regional
- • Creación de Consejos de Administración del Fondo Regional de Seguridad Social en Salud
- • Creación del Consejo Regional de Planeación y Evaluación en Salud
- • Creación de Fondo Regional de Seguridad Social
- Nivel Territorial
- Creación de las Comisiones Intersecotirales Departamentales, distritales y municipales de Determinantes Sociales en Salud
- Consolidación de los Consejos Territoriales de Salud
- Creación del Consejo Territorial de Planeación y Evaluación en Salud
- Creación de las Unidades Zonales de Planeacion y Evaluación en Salud del orden Departamental y Distrital
- Fortalecimiento de las capacidades de la autoridad sanitaria territorial
- Consolidación de los Fondos Territoriales de Salud
Se cambia la definición y los objetivos de las EPS establecidas en la Ley 1122 de 2007, por una definición gaseosa que dice muy poco. Como está en el PL, este tipo de entidades no formarán parte del Consejo Nacional de Salud.
El PL fomenta la proliferación de entidades nuevas, incluso generando colisión de competencias entre ellas y creando mayor burocracia innecesaria, veamos:
Al leer el contenido del PL, se despejan preguntas como:
¿Qué pasará con las EPS?
Las EPS no se liquidan -o no de inmediato- su liquidación será lenta porque se necesitan durante la transición; inicialmente se marchitan, se les quitan sus principales funciones y cambia su Misión; pero no sobrevivirán después del período de transición durante el cual, paradójicamente, deberán colaborar con la reforma que las liquida entregando progresivamente su población afiliada.También podrá suceder que las EPS voluntariamente se retiren ante el horizonte que la reforma les plantea, bajo el riesgo de que reclamen vía acción de reparación directa por daño especial generado por el Estado a una empresa privada, sumas billonarias.
“Artículo 54.
Entidades Promotoras de Salud. Las entidades promotoras de salud que cumplan las disposiciones técnicas que establece está ley y las normas de inspección, vigilancia y control podrán ejercer las siguientes actividades entre otras:
- Crear y administrar Centros de Atención Primaria en Salud de los territorios asignados después de la territorialización dispuesta en esta ley.
- Administrar los sistemas de referencia y contrarreferencia de las personas vinculadas a sus Centros de Atención Primaria en Salud.
- Realizar o ejecutar las auditorías contratadas que requiera el Sistema de Salud”.
La Nueva EPS, con más de 10 millones de afiliados (4,7 millones del régimen contributivo y 5,3 millones, del subsidiado), cumpliría un papel protagónico al convertirse en el gigante del nuevo Sistema de Salud propuesto, mientras se realiza la transición con el actual Sistema General de Seguridad Social en Salud (SGSSS). Es decir, durante la transición los usuarios inicialmente se pasarán de las EPS que se vayan liquidando a la Nueva EPS, para finalmente trasladarse por adscripción a los Centros de Atención Primaria Integral Resolutiva en Salud (CAPIRS). Evidentemente, este doble tránsito será traumático y generará circunstancias que afectarán la prestación del servicio y propiciarán la vulneración del derecho fundamental a la salud.
¿Quién asumirá las funciones que hoy, bien, regular o mal, desempeñan las EPS?
Ese es el tema grueso ante quienes hemos sido críticos de las EPS, pero defendemos el concepto de aseguramiento como vehículo para la garantía del derecho fundamental a la salud. En todo caso se requiere de un articulador, llámese como se llame. Si se liquidan las EPS, deberíamos tener garantía de que quien asuma sus funciones lo haga mejor que las 10 o 12 EPS que hoy cumplen adecuadamente los criterios de permanencia establecidos por la Superintendencia Nacional de Salud.Dichas funciones son de aseguramiento que comprende: afiliación (que en el nuevo Sistema no habrá), manejo de bases de datos con toda la caracterización de cada persona para alimentar la base de datos única de afiliados (BDUA), recaudo de aportes tanto de trabajadores formales como de independientes a través de la planilla integrada de liquidación de aportes (PILA), contratación con IPS públicas y privadas, constitución y garantía de suficiencia de redes de servicios, establecer el sistema de referencia y contrarreferencia de pacientes, auditoría de cuentas médicas (unas 2,5 millones de facturas diarias, cerca de 800 millones de actividades de salud al año) y de acciones de promoción de la salud y de prevención de la enfermedad, gestión del riesgo (administrativo, financiero y de salud), más la garantía del derecho fundamental a la salud (acatamiento de acciones de tutela).
Todo lo anterior, pasará a manos de la ADRES Nacional, de las 7 regionales de ADRES (Figura 1) que se crearán y de los fondos regionales de salud, más los CAPIRS que no harán afiliación, sino adscripción, y que a su nivel formarán las bases de datos.
La afiliación no es un simple requisito, es el mecanismo por el cual se le garantiza a la persona que la institución a la cual se afilia deberá responder por sus necesidades de atención en salud, con base en lo dispuesto en el plan de beneficios (Art. 15 de la LES). En caso de negación del servicio, el usuario podrá acudir ante la Superintendencia Nacional de Salud para exigir su derecho o, inclusive, a la acción de tutela, frente a la cual la EPS debe responder. Si el ciudadano se adscribe en el CAPIRS más cercano a su domicilio, ¿ante quién se quejará? ¿Ante el Ministerio de Salud y Protección Social, MSPS? ¿Podrá el ministerio responder por más de 200.000 acciones de tutela al año?
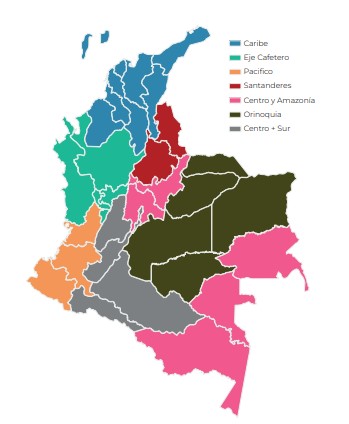
Figura 1. Regionales ADRES.
No se debe olvidar el temor justificado de que los recursos públicos de salud drenen por los canales -no siempre pulcros de la política regional-, más la captura burocrática de las nuevas entidades y festín de nuevos cargos (7 gerentes regionales con todo un equipo administrativo), más el riesgo de reclamaciones billonarias de las EPS vía acción de reparación directa por daños y perjuicios generados por el Estado a unas empresas privadas (me refiero a aquellas que cumplen con lo exigido en las normas legales vigentes).
“Art. 76.
Redes Integrales e Integradas de Servicios de Salud. Se constituirán 7 tipos de redes:
1. Redes de Atención Primaria Integral Resolutiva en Salud - APIRS.
2. Redes de servicios especializados ambulatorios.
3. Redes de servicios de hospitalización, incluye hospitalización domiciliaria.
4. Redes de urgencias médicas y odontológicas.
5. Redes de rehabilitación.
6. Redes de laboratorios.
7. Redes integrales de apoyo en materia de vigilancia en salud pública, servicios diagnósticos, farmacéuticos y de tecnologías en salud”.
Lo contrario a la fragmentación es la integración. El objetivo de la constitución de las redes es eliminar la fragmentación de la atención en salud, de manera que en cada red se dé solución al paciente de su motivo de consulta; es decir, que cada red sea resolutiva. Si son 7 redes, seguirá la fragmentación y no habrá resolutividad en una misma red porque persistirán las referencias y las autorizaciones entre una y otra red.
Con el modelo que se propone de 7 tipos de redes se desmonta la política integral de atención en salud (PAIS) y el modelo integral de atención en salud (MIAS – MAITE); por tanto, las rutas de atención integral en salud (RIAS) que con esos 7 tipos de redes no funcionarán. Se perderá un avance importante logrado tras años de esfuerzos.
Según los Acuerdos Fundamentales, las redes deben funcionar sobre el soporte de una política integral de APS, constituidas con los tres o cuatro niveles de complejidad tradicional, para que el paciente transite por ellas según su necesidad. Se requiere que las redes sean integrales (cubran todos los niveles de atención) e integradas (bajo una sola administración) para que sean resolutivas en su propia organización, como se ilustra en la Figura 2.
“El MSPS definirá los estándares y mecanismos para la conformación de las redes. La participación en las redes por parte de las entidades privadas será voluntaria”.
Es decir, las redes podrán ser de naturaleza pública, privada o mixta y estar constituidas por IPS de una o varias entidades territoriales, lo cual es necesario para garantizar la resolutividad.
“Artículo 83.
Adscripción de la población para atención primaria. Todas las personas, sus familias y hogares deberán estar adscritos a un CAPIRS en función de su lugar de residencia. Las personas podrán solicitar temporalmente la atención primaria en un sitio diferente al lugar permanente de residencia.
Cuando una persona, familia o grupo cambie de residencia, debe registrarse en el Centro de Atención Primaria Integral Resolutiva en Salud del respectivo municipio, barrio o sector donde tenga su nueva residencia”.
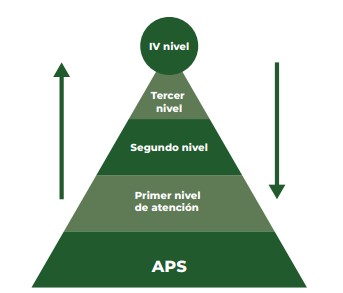
Figura 2. Redes integrales e integradas. Diseño propio
Así sea transitoriamente, un fin de semana o unos días nada más, deberá registrarse en el CAPIRS Hasta 25.000 personas Remisión: Urg - CE - AyudaDX - Hospitalización Red correspondiente 400 C A P S 2500 Equipos de salud Adscripción Figura 3. Libertad de escogencia. Diseño propio. más cercano ¡Tramitología! Con esta medida se vulnera el principio de portabilidad logrado en la Ley 1122 de 2007, el cual garantiza que sin importar donde se afilie la persona, la EPS garantizará su atención a donde quiera que se desplace (“la seguridad social debe seguir al individuo como su sombra”). También se pierde otro avance adquirido desde la Ley 100 de 1993, como es la libertad de escogencia. Ver Figura 3.
CAPÍTULO XV RÉGIMEN LABORAL DE LOS TRABAJADORES DE LA SALUD
En este punto se recuerda tomar en cuenta el Acuerdo Fundamental No. 10 que desarrolla el artículo 18 de la LES. Así mismo el documento emitido por la ACSC, “RELATORIA SOBRE EL CONVERSATORIO LIDERADO POR LA ACSC REFERENTE A LA POLITICA PARA EL TALENTO HUMANO EN SALUD”.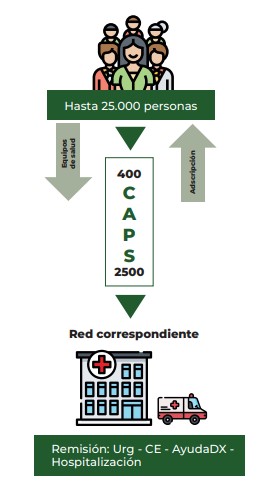
Figura 3. Libertad de escogencia. Diseño propio.
Aunque se aplaude la voluntad política del Gobierno de impulsar un régimen laboral especial para el sector salud, el cual es perfectamente posible como sucedió en el pasado con el régimen especial para los funcionarios de la seguridad social vinculados al antiguo ISS, es muy importante precisar que dicho régimen deberá ser concertado con las organizaciones gremiales, científicas y sindicales del sector. Igualmente, además de la estimación del costo ($9 billones en 4 años), es necesario establecer un plan financiero que defina las fuentes de los recursos y la sostenibilidad a mediano y largo plazo.
“Artículo 129.
Servicio Social Obligatorio (SSO) y Médicos Residentes. (…) En el marco del Sistema Nacional de Residencias Médicas, de que trata la Ley 1917, los médicos residentes podrán ser incluidos en los equipos de atención en regiones apartadas según las necesidades de cada región conforme al concepto de Territorios Saludables, mediante convenios entre las autoridades regionales y las instituciones hospitalarias, públicas o privadas, donde estén realizando su práctica de formación especializada”.
Si bien los médicos recién graduados cumplen con el servicio social obligatorio o “año rural”, y son enviados a zonas apartadas para cubrir esa necesidad, para estos médicos se reclama condiciones laborales justas y dignas, así como condiciones de seguridad personal.
El residente, en cambio, es un profesional de la medicina en formación para una especialización médica o quirúrgica que se matricula y paga en una universidad y que, en su desarrollo, requiere de prácticas formativas bajo supervisión docente que no tendrá en las zonas apartadas, a menos que lo que se pretenda es adquirir talento humano en formación de bajo costo. Por tanto, se deberá precisar el nivel de dichas prácticas, el tiempo, el lugar, la infraestructura disponible, las garantías de docencia para el residente, el riesgo de responsabilidad legal en esas condiciones precarias de modo, tiempo y lugar, así como la remuneración por su trabajo asistencial.
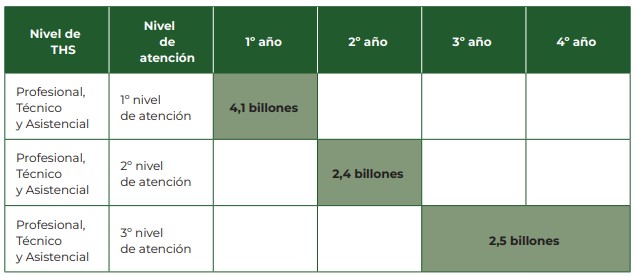
Tabla 1. Distribución del dinero por niveles de atención.
“Artículo 130.
Recertificación de los Trabajadores de la Salud. El Ministerio de Salud y Protección Social establecerá los lineamientos para la recertificación de los trabajadores de la salud del régimen privado, mixto y público”. (…)
En este aspecto, se recuerda que la Corte Constitucional declaró inexequible la recertificación obligatoria establecida en el artículo 25 de la Ley 1164 de 2007, mediante Sentencia C-756 de 2008 (MP, Dr. Marco Gerardo Monroy) ² , en la medida en que fue aprobada mediante ley ordinaria, a pesar de que regulaba el núcleo esencial de los derechos a ejercer la profesión y al trabajo de los médicos, por lo que debe ser tramitada mediante ley estatutaria y, el PL en comento, es ordinario.
CAPITULO XVI AUTONOMÍA PROFESIONAL Y AUTORREGULACION
“Artículo 134.
Comité de Autorregulación Médica. El Comité de Autorregulación Médica de las instituciones públicas, privadas y mixtas de las redes integrales e integradas, tiene como propósito analizar y formular políticas acerca de la utilización racional y eficiente de procedimientos, medicamentos, insumos y demás tecnologías en salud. Sesionará al menos dos veces al mes y consignará en actas sus análisis y actuaciones. Podrá apoyarse en los Comités de Compras, Comités de Farmacia y Terapéutica, Comités de Infecciones y Comités de Ética, así como en otros profesionales y expertos para la toma de decisiones que serán de obligatorio cumplimiento para los médicos y toda la Institución”.
Como se plantea en los Acuerdos Fundamentales la autorregulación debe ser por pares, de tal manera que la presencia de “otros profesionales y expertos para la toma de decisiones” no médicos, vulneran el principio de autorregulación que debe ser de médicos para médicos y así, con otros profesionales de la salud. La razón es que los pares son los profesionales mejor capacitados para identificar riesgos éticos o de racionalidad técnico científica (riesgo técnico en el ordenamiento de procedimientos o en la prescripción) bajo la luz de la evidencia científica.
CAPITULO XVII RÉGIMEN DISCIPLINARIO Y SANCIONATORIO
“Artículo 137.
Objeto del Régimen Disciplinario y Sancionatorio. El Régimen Disciplinario y Sancionatorio tiene por objeto definir las sanciones penales y disciplinarias a las entidades públicas, privadas y mixtas que prestan servicios de salud hospitalarios o ambulatorios y a las personas que participan en acciones que limiten o impidan el disfrute del derecho fundamental a la salud, nieguen servicios o retrasen u obstaculicen su prestación. Son también sujetos de sanción por responsabilidad de su cargo los miembros de las Juntas Directivas, los Representantes Legales y demás personas que contribuyan a la misma dentro de las Instituciones que conforman el Sistema de Salud.
El Tribunal Nacional de ética médica, y los tribunales seccionales de ética médica ejercen la autoridad para conocer los procesos éticos-disciplinarios que se presenten en la práctica de quienes ejercen la medicina en Colombia”.
.........................................................
² Sentencia C-756 de 2008. MP, Dr. Marco Gerardo Monroy: “La inconstitucionalidad que se ha constatado de la consagración de la recertificación para los profesionales de la salud no reside en el hecho de que el legislador hubiere excedido su facultad de inspección y vigilancia sobre las profesiones o que la Corte no hubiere reconocido la potestad para exigir títulos de idoneidad cuando el ejercicio de las mismas genera riesgos sociales, puesto que podría ser válido constitucionalmente que el legislador cambie, modifique o renueve los requisitos para el ejercicio de una profesión. El problema de las disposiciones acusadas se circunscribe al hecho de que fueron aprobadas mediante ley ordinaria a pesar de que regulaban el núcleo esencial de los derechos a ejercer la profesión y al trabajo de los profesionales de la salud, por lo que debían ser tramitadas mediante ley estatutaria”.
El capítulo XVII implica la aplicación de nuevas sanciones penales y disciplinarias derivadas como consecuencia de las acciones u omisiones en que el personal de salud puede incurrir debido a su especial posición como garante del cuidado de los derechos fundamentales como la vida, la dignidad humana y la salud; lo cual parece a simple vista loable. No obstante, cuando el servicio o tecnología se niegue, retrase u obstaculice por omisión, serán responsables los miembros de la junta directiva, los representantes legales y demás personas que contribuyan a la misma.Los representantes de las juntas directivas no coadministran, aunque intervienen para definir la estrategia del servicio, asignar recursos, adoptar y adaptar normas de eficiencia y calidad, controlando su aplicación en la gestión institucional. No atienden pacientes, por tanto no tienen la capacidad de negar servicios. Se debe igualmente precisar que existen dos tipos de representantes en dichas juntas: los gubernamentales, que lo son debido a sus cargos y, los no gubernamentales (representantes de la comunidad y del estamento científico interno y externo).
De otra parte, los miembros de las juntas directivas, entre ellos representantes de la comunidad y del estamento científico, no son por sí mismos ordenadores del gasto, lo es el gerente de la Institución (IPS). Debe diferenciarse por ello la responsabilidad cuando por alguna razón, en un momento y circunstancia específica, de día, de noche, en dominical o festivo, el servicio de atención inicial de urgencias se niegue, retrase u obstaculice, en hechos que el miembro de la junta directiva no gubernamental no tiene competencia de resolver.
En el caso del jefe, director o coordinador de la unidad de urgencias, o aquella persona que, de acuerdo con la normatividad interna de la IPS tenga dicha función que en nuestro medio, es generalmente el cirujano de turno, quién no ordena gasto, ni tiene capacidad de nombrar funcionarios, es un jefe o coordinador circunstancial, desde el punto de vista médico, ¿cómo podría entrar a responder penal o disciplinariamente por temas administrativos que no son de su competencia? En esta circunstancia, sería el representante legal de la entidad quién debería responder, si no tiene políticas claras y expresas que garanticen la inexistencia de barreras de acceso para la atención a los pacientes.
En tanto que, los trabajadores y profesionales de la salud, que no son ordenadores del gasto, ni son responsables de la gestión, administración, organización de los recursos humanos y de los insumos necesarios para garantizar la calidad y la oportunidad de los servicios, son los encargados directos de la atención, con los recursos disponibles, según las circunstancias de modo, tiempo y lugar y el nivel de complejidad de la institución para la cual laboran.
Si las competencias y funciones son diferentes, también deben ser diferenciadas las responsabilidades y eventuales sanciones. A nuestro juicio, debe diferenciarse la responsabilidad del representante legal de las EPS o IPS, la de los directores administrativos y asistenciales de las respectivas instituciones, quienes son los tomadores de decisiones que puedan traducirse en negación, retraso o constituirse en barreras de acceso para los pacientes, según sus respectivas competencias, considerando las circunstancias para los médicos asistenciales que están directamente en los servicios, como línea de frente.
Judicializar a los trabajadores de los servicios de urgencias que no tienen la capacidad de tomar decisiones administrativas, que deben trabajar con lo que tengan disponible, resulta, no solo injusto sino contraproducente, dado que trabajar en un servicio de urgencias se convertiría en una actividad riesgosa, sometida a nuevos tipos penales y disciplinarios.
CAPITULO XVIII TRANSICIÓN Y EVOLUCIÓN DEL SISTEMA DE SALUD
“Artículo 147.
Empresas de Medicina Prepagada y Seguros Privados. Las empresas privadas que tienen como objeto social la venta de planes prepagados o voluntarios de salud podrán seguir funcionando y comercializando sus servicios, bajo las reglas y normas de funcionamiento, financiación y prestación de servicios que los rigen. Los suscriptores de los planes y seguros no tendrán prelación alguna cuando utilicen el Sistema de Salud, al cual tienen derecho”.
Las empresas de medicina prepagada se desvinculan del Sistema, lo cual podría significar una elevación de costos de los planes por ellas administrados, afectando a quienes están actualmente afiliados a estas entidades. El PL 339/23 no se refiere a los planes complementarios que actualmente ofrecen las EPS.
“Artículo 150.
Sujeción a disponibilidades presupuestales y al Marco Fiscal de Mediano Plazo. Las normas de la presente ley que afecten recursos del Presupuesto General de la Nación deberán sujetarse a las disponibilidades presupuestales, al Marco de Gasto de Mediano Plazo y al Marco Fiscal de Mediano Plazo”.
En la Sentencia C-313 de 2013 de la Corte Constitucional, al analizar el principio de sostenibilidad fiscal establecido en el artículo 6° de dicha Ley, recordó el parágrafo del artículo 334 de la Constitución Política:
“Al interpretar el presente artículo, en ninguna circunstancia, autoridad alguna de naturaleza administrativa, legislativa o judicial, podrá invocar la sostenibilidad fiscal para menoscabar los derechos fundamentales, restringir su alcance o negar su protección efectiva”. Por tanto, queda claro que los derechos fundamentales no deben tener limitación por disponibilidad presupuestal.
Una debilidad general del PL es que, aunque estima costos parciales, carece de un estudio, de un plan financiero que precise fuentes de recursos y sostenibilidad en el mediano y largo plazo.
Así mismo, como ha sido denunciado por la Superintendencia Nacional de Salud, existe una voluminosa deuda a los prestadores públicos y privados. El proyecto debería incluir una orden general para sincerar los estados financieros de todas las entidades que participan en el actual SGSSS y aclarar realmente cuánto se debe, quién le debe a quién, la antigüedad de esa cartera, y establecer mecanismos de saneamiento de las deudas. De manera que el nuevo Sistema inicie sin el pesado fardo de una voluminosa carga de deudas impagas.
CAPITULO XVIII TRANSICIÓN Y EVOLUCIÓN DEL SISTEMA DE SALUD
En este período, el MSPS adelantará progresivamente un proceso de territorialización de las EPS, concentrando su operación en las ciudades y departamentos donde tengan mayor número de afiliados, liberándolas de la dispersión geográfica. En los territorios donde no queden EPS o queden afiliados de EPS liquidadas, la Nueva EPS asumirá preferentemente el aseguramiento. Un primer traslado masivo de usuarios.La Nueva EPS contratará los CAPIRS o adscribirá la población a ella afiliada a tales Centros cuando estén operando bajo las reglas del nuevo Sistema de Salud, generando un segundo y voluminoso traslado de usuarios.
La transición tendrá un período de tiempo indeterminado, dependerá de la disponibilidad de recursos y de la colaboración de las EPS para ir entregando progresivamente su población afiliada, bien a la Nueva EPS o a los CAPIRS, todo lo cual será traumático para la población con evidentes riesgos en la prestación del servicio.
“Artículo 151.
Facultades extraordinarias. Facultase al Presidente de la República por el término de seis (6) meses a partir de la vigencia de la presente Ley para:
- Expedir las disposiciones laborales para garantizar condiciones de trabajo justas y dignas, con estabilidad y facilidades para incrementar los conocimientos del talento humano en salud, tanto del sector privado como del sector público.
- Dictar las disposiciones laborales de los servidores públicos del sector salud para garantizar el mérito, así como las condiciones de reclutamiento y selección de los directores de las Instituciones Estatales Hospitalarias.
- Establecer los procedimientos aplicables a las
actuaciones administrativas y jurisdiccionales
a cargo de la Superintendencia Nacional de
Salud y el régimen sancionatorio que le corresponda aplicar.
- Modificar y complementar las normas en
materia de salud pública.
- Dictar las disposiciones adicionales que
sean reserva de ley y que garanticen un ordenado proceso de transición del Sistema
General de Seguridad Social en Salud al
Sistema de Salud, conforme a lo ordenado
por la presente ley, para garantizar el derecho
fundamental a la salud.
- Dictar las disposiciones y realizar las operaciones presupuestales que se requiera
para capitalizar a la Nueva EPS en el periodo de transición, así como dictar las disposiciones orgánicas que corresponda para su
adecuada operación”.
“PND 2023 – 2026. Artículo 78. FORTALECIMIENTO PATRIMONIAL DE LAS EMPRESAS DEL ORDEN NACIONAL. Dentro de esta perspectiva se fortalecerá la Nueva EPS”.
Este aspecto deberá ser estudiado a profundidad por el Congreso. En mi criterio, de aprobarse las facultades solicitadas debería definirse con mayor precisión su destinación y establecerse directrices y límites precisos, para que no se interprete como una “carta en blanco” que sustituya el poder legislativo del Congreso.
Por lo anterior, se reconocen los avances, pero las preocupaciones son enormes. Desafortunadamente, el debate técnico con expertos, con la academia, las sociedades científicas, las asociaciones de pacientes y los gremios, entre otros, no se permitió, y el trámite en sesiones extras no ayuda en este propósito. Quedamos a la espera de los foros y las audiencias públicas que organizará el Congreso para que toda la sociedad tenga la oportunidad de expresarse y que el legislativo, con plena responsabilidad social, con criterios de conveniencia y progresividad, defina un Sistema de Salud que no retroceda en lo logrado por cerca de 30 años, sino que mejore lo existente, construyendo sobre lo construido.