La muerte anticipada
En el marco del derecho a morir dignamente
..................
1. INTRODUCCIÓN
En Colombia, con la promulgación de la Constitución Política de 1991 y la creación de la Corte Constitucional, se ha dado paso a derechos fundamentales emergentes, entre ellos el de la salud, con la Sentencia T-780 (M. P. Manuel José Cepeda Espinosa), la despenalización del aborto con la Sentencia C-355 de 2006 (M. P. Jaime Araújo Rentería y Clara Inés Vargas Hernández) y, desde 1997, con la Sentencia C-239 (M. P. Carlos Gaviria Díaz), la eutanasia, con todas sus profundas connotaciones médicas, sociales, políticas, religiosas, jurídicas, éticas y morales. En esta sentencia, se exhortó al Congreso para que, en ejercicio de su potestad legislativa, avanzara en la protección del derecho fundamental a morir dignamente, lo cual no ha sucedido a pesar de varios intentos fallidos. La Corte ha insistido en su exhorto y ha proferido varias sentencias y órdenes en este tema, entre ellas, la T-970 de 2014 (MP. Luis Ernesto Vargas Silva ¹), T-423 de 2017 (MP. Iván Humberto Escrucería Mayolo ²), T-544 de 2017 (MP. Gloria Stella Ortiz Delgado ³), T-721 de 2017 (MP. Antonio José Lizarazo Ocampo ⁴), T-060 de 2020 (MP. Alberto Rojas Ríos ⁵) y la Sentencia C-233 de 2021 (M.P. Diana Fajardo Rivera).En esta última, la Corte afirmó en el comunicado de prensa No. 27 de julio de 2021⁶ : “En el marco del respeto por la dignidad humana no puede obligarse a una persona a seguir viviendo cuando padece una enfermedad grave e incurable que le produce intensos sufrimientos, y ha adoptado (el paciente) la decisión autónoma de terminar su existencia ante condiciones que considera incompatibles con su concepción de una vida digna”.
Más recientemente, en mayo 12 de 2022, la Corte expidió la Sentencia C-164, en virtud de la cual se declaró la exequibilidad condicionada del artículo 107 de la Ley 599 de 2000 (Código Penal), con la que se despenaliza en Colombia el suicidio médicamente asistido (SMA) en el marco del derecho a morir dignamente (DMD).
El avance del conocimiento científico, técnico y tecnológico, ha generado aumento de la esperanza de vida y, consecuentemente, incremento del número de personas que alcanzan edades muy avanzadas, por lo que pueden padecer enfermedades degenerativas o intratables que se acompañan de intenso dolor y sufrimiento.
La Academia Nacional de Medicina, como entidad asesora del Gobierno Nacional en materia de salud pública y de educación médica y considerando los deberes más tradicionales del médico y de los fines más antiguos de la medicina, como son: “Cuidar la salud del paciente y aliviar su sufrimiento” y, recordando que: “El médico pocas veces cura, algunas veces mejora, pero siempre debe consolar y aliviar el sufrimiento” ha decidido abordar el tema desde un punto de vista ético y de salud pública, a manera de orientación para quienes deben acometer la atención de tan controvertido servicio.
La Academia acata las disposiciones legales vigentes proferidas en los fallos de la Honorable Corte Constitucional, sin dejar de señalar que al ser el médico el profesional comprometido en la ejecución de la eutanasia, para este profesional tal circunstancia entraña un gran conflicto ético, moral y de conciencia, que en Colombia se suma a los derechos emergentes con protección en el bloque de constitucionalidad.
2. MARCO ÉTICO
“Ninguna otra profesión desde la antigüedad se ha ocupado con tanta intensidad de su identidad moral como los médicos. Nadie como ellos ha sabido compaginar el cultivo de su arte o de su ciencia con lo que me gusta llamar el cultivo de la conciencia” ⁷ .En Colombia, desde el punto de vista ético, los médicos estamos regulados por la LEY 23 DE 1981. “Por la cual se dictan normas en materia de ética médica”.
Esta Ley, en el artículo 1°, en la declaración de principios que constituyen el fundamento esencial para el desarrollo de las normas sobre Ética Médica, establece: 1.
“La medicina es una profesión que tiene como fin cuidar de la salud del hombre y propender por la prevención de las enfermedades, el perfeccionamiento de la especie humana y el mejoramiento de los patrones de vida de la colectividad, sin distingos de nacionalidad, ni de orden económico-social, racial, político y religioso. El respeto por la vida y los fueros de la persona humana constituyen su esencia espiritual. Por consiguiente, el ejercicio de la medicina tiene implicaciones humanísticas que le son inherentes” (resaltado fuera de texto).
3. “Tanto en la sencilla investigación científica antes señalada como en las que se lleve a cabo con fines específicos y propósitos deliberados, por más compleja que ella sea, el médico se ajustará a los principios metodológicos y éticos que salvaguardan los intereses de la ciencia y los derechos de la persona, protegiéndola del sufrimiento y manteniendo incólume su integridad”.
En el artículo 2º, en el cual se adoptan los términos contenidos en el juramento aprobado por la Convención de Ginebra de la Asociación Médica Mundial, con la adición consagrada en el texto de la Ley 23 de 1981, el médico en Colombia deberá conocer y jurar cumplir con lealtad y honor el siguiente Juramento Médico:
“Velar con sumo interés y respeto por la vida humana, desde el momento de la concepción y, aun bajo amenaza, no emplear mis conocimientos médicos para contravenir las leyes humanas” (resaltado fuera del texto original) (…)
“Artículo 13. El médico usará los métodos y medicamentos a su disposición o alcance, mientras subsista la esperanza de aliviar o curar la enfermedad. Cuando exista diagnóstico de muerte cerebral, no es su obligación mantener el funcionamiento de otros órganos o aparatos por medios artificiales” (…)
“Artículo 17. La cronicidad o incurabilidad de la enfermedad no constituye motivo para que el médico prive de asistencia a un paciente” (…)
“Artículo 54. El médico se atendrá a las disposiciones legales vigentes en el país y a las recomendaciones de la Asociación Médica Mundial, con relación a los siguientes temas:
1. Investigación biomédica en general.
2. Investigación terapéutica en humanos; aplicación de nuevas tecnologías, tanto con fines de diagnóstico, tales como biopsias cerebrales, o bien con fines terapéuticos, como es el caso de algunos tipos de cirugía cardiovascular y psico-cirugía y experimentación en siquiatría y sicología médica y utilización de placebos.
3. Trasplante de órganos; organización y funcionamiento de bancos de órganos y tejidos, producción, utilización y procesamiento de sangre, plasma y otros tejidos.
4. Diagnóstico de muerte y práctica de necropsias.
5. Planificación familiar.
6. Aborto.
7. Inseminación artificial.
8. Esterilización humana y cambio de sexo.
9. Los demás temas de que se ocupen las disposiciones legales vigentes sobre la materia o las recomendaciones de las Asambleas de la Asociación Médica Mundial.
Parágrafo primero. En caso de conflicto entre los principios o recomendaciones adoptadas por la Asociación Médica Mundial, y las disposiciones legales vigentes, se aplicarán las de la legislación colombiana” (resaltado propio).
La Ley 23 de 1981, preserva la vigencia de los principios del Juramento Hipocrático y su fundamentación ética y moral, basada en el respeto por la vida y en la prioridad de no causar daño físico o moral y, al mismo tiempo, procurar bienestar y alivio del sufrimiento.
Visto lo anterior, señala el Profesor Fernando Sánchez Torres8 : “… es fácil deducir que los códigos de moral médica apuntan a tutelar los dos bienes más preciados del ser humano, como son su vida y su salud, bienes sin los cuales el individuo jamás podrá alcanzar su autorrealización. Pero además de bienes, una y otra poseen características que las hacen dignas de mayor reconocimiento. En efecto, siendo el hombre el bien mayor de la naturaleza, sirve de vehículo a valores morales, entre los cuales la vida y la salud ocupan lugar preeminente en la escala jerárquica”. (…)
Más adelante continua: “… el Juramento Hipocrático, moral objetiva o tabla de ley para los médicos del mundo occidental, se sustenta en principios beneficentistas, con un gran componente paternalista, el cual se ha prestado para que algunas corrientes filosóficas modernas lo encuentren inconveniente, dado que suele reñir con el principio de autonomía, base esencial de la nueva moral. En virtud de la tendencia autonomista, el médico dejó de ser el padre solícito que caracterizó al curador de antaño, para darle paso al derecho moral y legal que asiste a toda persona -en nuestro caso a los pacientes- para tomar sus propias determinaciones en relación con sus propios bienes e intereses. Desde la época de Immanuel Kant se acepta que el principio de autonomía es un principio moral básico; sin embargo, solo fue a partir de la década de los años 70 -del siglo pasado- cuando se les concedió a los pacientes el derecho a tomar sus propias decisiones, a dejar de ser incompetentes mentales y convertirse en sujetos activos durante el proceso de enfermedad; en otros términos, a autorregularse frente a lo que su médico les proponga en relación con su salud y su vida. Fue entonces cuando adquirió carta de ciudadanía la figura del consentimiento informado, de suma importancia legal y moral en el ejercicio actual de la medicina…” (…)
Ciertamente, en la actualidad, con la práctica médica centrada en el paciente, el respeto por su autonomía es un derecho inherente del enfermo y la obtención del consentimiento informado se ha transformado en una obligación ética y profesional.
Principio de autonomía del paciente. El principio de autonomía se entiende como la capacidad de autodeterminación acorde a la razón, como la facultad de decidir sin coerción alguna ⁹ .
Alude al derecho del paciente de decidir por sí mismo sobre los actos médicos que se le practicarán en razón a su patología y que afectan de manera directa o indirecta su salud, su integridad y su vida.
La bioética ha concebido la ética médica a partir de cuatro principios fundamentales: los principios de autonomía, de beneficencia, de no maleficencia y el principio de justicia. Lo nuevo en esta concepción, en contraste con la tradición hipocrática, es la vigorización del principio de autonomía, que es considerado como el más importante de los cuatro, aunque su interpretación debe ser de manera armónica, sin privilegiar alguno de ellos sobre los demás.
En el pensamiento hipocrático tradicional no se expresa el principio de autonomía, pero esta ética secular está soportada en el respeto a la dignidad del ser humano; y la dignidad, se fundamenta en la libertad y, por tanto, en la autonomía y autodeterminación, en el sentido de la capacidad de optar por el bien.
Una autonomía no acorde con la razón deja de ser autonomía y pasa a ser heteronomía; es decir, habría ausencia de autonomía de la voluntad, dado que se regiría por un poder o una ley externos.
Dignidad humana. La Corte Constitucional expresa en la Sentencia C-233/21 (M.P. Diana Fajardo Rivera ¹⁰): “En los primeros pronunciamientos de la Corte Constitucional, las alusiones a la dignidad humana se remontaban a la Declaración de los Derechos del Hombre y del Ciudadano de la Revolución Francesa de 1789; y, poco después se cifraban en alusiones a dos mandatos de la moral crítica kantiana: la autonomía del ser humano, como agente capaz de un razonamiento que orienta su voluntad de acuerdo con una ley moral universal, producto de su reflexión moral, y la prohibición de hacer del ser humano un mero instrumento para otros fines, pues su dignidad lo convierte en un fin en sí mismo”.
“Bajo esa perspectiva, el contenido mínimo de la dignidad humana se cifra en dos grades aristas. Primero, la dignidad en tanto valor intrínseco hace referencia al elemento ontológico de la dignidad humana vinculada a la naturaleza del ser. De allí se predica el conjunto de características que le son inherentes y comunes a todos los seres humanos y que les otorgan un estatus especial en el mundo…”
“Segundo, la autonomía, concebida como elemento ético de la dignidad humana, fundamenta el libre arbitrio de los individuos que nos permite buscar aquello que podemos entender cómo vivir bien; aspirar a una vida buena. La autodeterminación es la pieza fundamental de esta dimensión. Una persona es autónoma cuando puede definir las reglas que han de regir su forma de vivir y obrar conforme a ellas”.
El artículo 15 de la Ley 23 de 1981, al referirse a que el médico no expondrá a su paciente a riesgos injustificados, ordena: “…Pedirá su consentimiento para aplicar los tratamientos médicos y quirúrgicos que considere indispensables y que puedan afectarlo física o síquicamente, salvo en los casos en que ello no fuere posible, y le explicará al paciente o a sus responsables de tales consecuencias anticipadamente” (resaltado fuera del texto original).
La autonomía como atributo inherente al ser humano permite concederse a sí mismo la capacidad de tomar las decisiones que lo afectan, de autogobernarse. En la ética Kantiana, la autonomía tiene un sentido formal; es decir, que las normas morales se las impone el individuo por su propia razón, sus convicciones, sus valores, sus principios, no por una persona o autoridad externa a él.
En un sentido más concreto, la autonomía del paciente frente a su salud se identifica con la capacidad de tomar decisiones sobre su propio cuerpo, voluntad que debe ser respetada por el médico tratante; de allí la afirmación de la AMM: “…el médico que respeta el derecho básico del paciente a rechazar el tratamiento médico no actúa de manera contraria a la ética al renunciar o retener la atención no deseada, incluso si el respeto de dicho deseo resulta en la muerte del paciente”.
Los seres humanos estamos abocados a vivir nuestra propia existencia con autonomía y responsabilidad en el autocuidado y a hacernos cargo de las consecuencias de nuestros actos, como expresión del libre desarrollo de la personalidad, derecho consagrado en la Constitución Política; por tanto, el médico no debe imponer su decisión al paciente en respeto a su libre albedrío y autodeterminación. No obstante, el médico siempre actuará de acuerdo con su conciencia, su propio imperativo ético y en el mejor interés del enfermo, sin dejar de lado los principios de autonomía y justicia con el paciente.
De lo anterior, se desprende la importancia del consentimiento informado, en el cual, para la práctica de un procedimiento diagnóstico o terapéutico el profesional de la medicina previamente brindará información sobre los beneficios y riesgos inherentes a este, sobre las posibles alternativas si las hay o, el riesgo de no realizarlo. La información deberá darse de manera clara, veraz, comprensible para el enfermo o para quien lo represente, a fin de obtener su consentimiento con base en una información adecuada.
Se exceptúan las situaciones de urgencia o emergencia que exijan una intervención inmediata o los casos en que el paciente no se encuentre consciente o se encuentre en incapacidad legal, física o mental para manifestar su voluntad, circunstancias en las cuales el consentimiento podrá ser expresado por los responsables del paciente. Es muy recomendable que el consentimiento informado conste por escrito en la historia clínica, suscrito por el paciente o su representante; igualmente debe constar que el consentimiento podrá ser revocado por el paciente o su representante en cualquier momento del proceso de atención, sin menoscabo de la continuidad de la atención en salud.
Autonomía médica. Consagrada en el artículo 17 de la Ley Estatutaria en Salud, el Sistema de Salud garantizará “la autonomía de los profesionales de la salud para adoptar decisiones sobre el diagnóstico y tratamiento de los pacientes que tienen a su cargo.
Esta autonomía será ejercida en el marco de esquemas de autorregulación, la ética, la racionalidad y la evidencia científica” (resaltado fuera del texto original).
El resaltado hace énfasis en que la autonomía de los profesionales de la salud no es una patente de Corzo para hacer y deshacer sobre el diagnóstico y tratamiento de los pacientes que tienen a su cargo, sino que implica en cada acto médico, realizar un ejercicio de conciencia dentro de los propios principios del galeno, sus conocimientos, su imperativo ético, para dar la mejor recomendación posible, según el cuadro clínico del enfermo puesto bajo su cuidado y, de acuerdo con las circunstancias de modo, tiempo y lugar donde el acto médico se lleva a cabo.
La autonomía de los médicos trae consigo un acuerdo entre la sociedad y la profesión médica, en el que se exige autorregulación, un compromiso para que la misma profesión establezca y haga cumplir unas reglas de control ético de sus asociados y de un ejercicio basado en el estado del arte.
Los esquemas de autorregulación, la ética, la racionalidad y la evidencia científica que plantea el artículo 17 citado, se decantan en dos niveles: el autocontrol individual ejercido a partir de sus motivaciones intrínsecas y el control externo que debe realizarse en las Juntas de Pares o ante los Tribunales de Ética Médica.
Ligada a la autonomía, está la capacidad del médico de expresar su objeción de conciencia, la cual permite negarse a prestar un servicio que, si bien es legal y corresponde a las competencias técnicas de su profesión, no le es posible prestar por razones basadas en profundas creencias religiosas o en principios morales o éticos. Así lo expresa el artículo 6 de la Ley 23 de 1981:
“Artículo 6º. El médico rehusará la prestación de sus servicios para actos que sean contrarios a la moral, y cuando existan condiciones que interfieran el libre y correcto ejercicio de la profesión” (resaltado fuera del texto original).
Según el profesor Eduardo Díaz Amado¹¹, “en el complejo mundo de los hospitales y las tecnologías de la salud, la muerte tiene hoy el riesgo de quedar suspendida, aplazada e incluso olvidada. En este escenario, y de la mano de la preeminencia de la que hoy goza el principio del respeto por la autonomía (del paciente), ha surgido el derecho a decidir cuándo se ha de morir y a recibir ayuda para ello. Sigue teniendo sentido prepararse para la muerte, solo que ahora la preparación incluye, sobre todo si se está en el terreno de lo médico, luchar para que la muerte no sea incierta y podamos decidir cuándo”: “mors incerta, hora certa”.
3. EUTANASIA EN COLOMBIA
Desde el año 2015, cuando se emitió la Resolución 1216 del Ministerio de Salud y Protección Social, por la cual se dio cumplimiento a lo ordenado por la Corte en la Sentencia T-970 de 2014, según el Ministerio de Salud y Protección social, en Colombia se han realizado 284 trámites eutanasia, con corte a abril de 2022.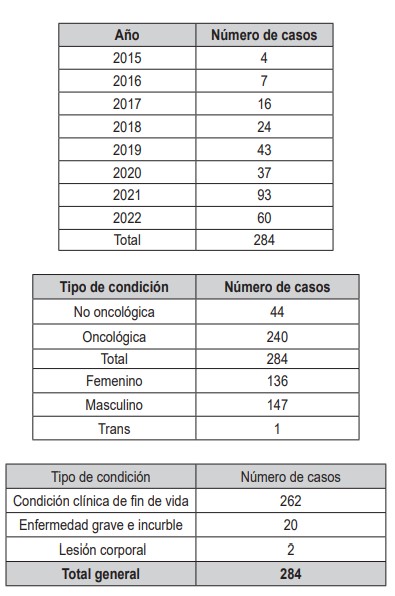
Las ciudades donde se han atendido mayor número de solicitudes son, en su orden: Medellín con 146 procedimientos, sigue Bogotá con 96, en tercer lugar, Cali con 24 y en el cuarto lugar Pereira con 17.
4. LA EUTANASIA EN LA COMUNIDAD INTERNACIONAL
El debate sobre la eutanasia se ha extendido por todo el mundo, apoyado entre otros factores por el acelerado desarrollo biotecnológico, el aumento universal de la esperanza de vida, la colectivización o socialización de la atención en salud, el consumo creciente de bienes y productos farmacéuticos que llevan a incidir en los determinantes sociales y comerciales de la salud y los cambios diversos en los modos de morir ocurridos en los últimos años.Los países donde es legal la eutanasia o el suicidio médicamente asistido son: Luxemburgo, Suiza, Países Bajos, España, Canadá, Alemania, Australia y Estados Unidos (en 11 Estados). Colombia es el primer país en América Latina en adoptar esta decisión ¹².
En México, por ejemplo, el Código Penal establece que la práctica de la eutanasia y el suicidio asistido son delitos. No obstante, hay voces que preconizan sobre la necesidad de legalizar la eutanasia en ese país, como la del profesor José Rubén Herrera de la UNAM, quién manifestó:
“El argumento poderoso a favor de la eutanasia es permitir al paciente poner término a sufrimientos innecesarios y degradantes que no le permiten llevar una vida digna, sino de dolor y agonía, situación que atentaría contra el libre desarrollo de su personalidad y su dignidad como persona humana, evitando así ser sometido a un encarnizamiento terapéutico, ante los avances de la ciencia médica, y el deseo de los médicos de mantener con vida a un ser sin esperanza de recuperación” ¹³.
4.1 DECLARACIÓN DE LA ASOCIACIÓN
MÉDICA MUNDIAL -AMM- SOBRE LA
EUTANASIA Y SUICIDIO CON AYUDA
MÉDICA¹⁴.
Adoptada por la 70ª Asamblea General de la AMM, Tiflis, Georgia, Octubre 2019.
Traemos algunos apartes de tan importante declaración:“La Asociación Médica Mundial -AMM reitera su fuerte compromiso con los principios de la ética médica y con que se debe mantener el máximo respeto por la vida humana”.
“Por lo tanto, la AMM se opone firmemente a la eutanasia y al suicidio con ayuda médica”.
“Para fines de esta declaración, la eutanasia se define como el médico que administra deliberadamente una substancia letal o que realiza una intervención para causar la muerte de un paciente con capacidad de decisión por petición voluntaria de éste”.
“El suicidio con ayuda médica se refiere a los casos en que, por petición voluntaria de un paciente con capacidad de decisión, el médico permite deliberadamente que un paciente ponga fin a su vida al prescribir o proporcionar substancias médicas cuya finalidad es causar la muerte” (…) “Ningún médico debe ser obligado a participar en eutanasia o suicidio con ayuda médica, ni tampoco debe ser obligado a derivar un paciente con este objetivo”.
“Por separado, el médico que respeta el derecho básico del paciente a rechazar el tratamiento médico no actúa de manera contraria a la ética al renunciar o retener la atención no deseada, incluso si el respeto de dicho deseo resulta en la muerte del paciente”.
5. MARCO JURÍDICO
5.1 CORTE CONSTITUCIONAL. SENTENCIA C-239 DE 1997
La despenalización de la eutanasia en Colombia se dio con esta sentencia de la H. Corte Constitucional. Magistrado ponente, doctor Carlos Gaviria Díaz (QEPD), razón por la que consideramos necesario recordar sus apartes más importantes.HOMICIDIO POR PIEDAD. Elementos. HOMICIDIO PIETÍSTICO O EUTANÁSICO/ HOMICIDIO EUGENÉSICO
“El homicidio por piedad, según los elementos que el tipo describe, es la acción de quien obra por la motivación específica de poner fin a los intensos sufrimientos de otro. Doctrinariamente se le ha denominado homicidio pietístico o eutanásico. Por tanto, quien mata con un interés distinto, como el económico, no puede ser sancionado conforme a este tipo. Se confunde los conceptos de homicidio eutanásico y homicidio eugenésico; en el primero la motivación consiste en ayudar a otro a morir dignamente, en tanto que en el segundo se persigue como fin, con fundamento en hipótesis seudocientíficas, la preservación y el mejoramiento de la raza o de la especie humana”.“Es, además, el homicidio pietístico, un tipo que precisa de unas condiciones objetivas en el sujeto pasivo, consistentes en que se encuentre padeciendo intensos sufrimientos, provenientes de lesión corporal o de enfermedad grave o incurable, es decir, no se trata de eliminar a los improductivos, sino de hacer que cese el dolor del que padece sin ninguna esperanza de que termine su sufrimiento. El comportamiento no es el mismo cuando el sujeto pasivo no ha manifestado su voluntad, o se opone a la materialización del hecho porque, a pesar de las condiciones físicas en que se encuentra, desea seguir viviendo hasta el final; al de aquel que realiza la conducta cuando la persona consiente el hecho y solicita que le ayuden a morir”.
PIEDAD. Definición.
“La piedad es un estado afectivo de conmoción y alteración anímica profundas, similar al estado de dolor que consagra el artículo 60 del Código Penal como causal genérica de atenuación punitiva; pero que, a diferencia de éste, mueve a obrar en favor de otro y no en consideración a sí mismo”.
HOMICIDIO POR PIEDAD. Consideración subjetiva del acto. HOMICIDIO POR PIEDAD. Conducta antijurídica y sanción menor.
“Quien mata a otro por piedad, con el propósito de ponerles fin a los intensos sufrimientos que padece, obra con un claro sentido altruista, y es esa motivación la que ha llevado al legislador a crear un tipo autónomo, al cual atribuye una pena considerablemente menor a la prevista para el delito de homicidio simple o agravado. Tal decisión no desconoce el derecho fundamental a la vida, pues la conducta, no obstante, la motivación, sigue siendo antijurídica, es decir, legalmente injusta; pero en consideración al aspecto subjetivo la sanción es menor, lo que se traduce en respeto por el principio de culpabilidad, derivado de la adopción de un derecho penal del acto”.
“La medida de esa pena que, se insiste, como tal, comporta reproche por la materialización de un comportamiento que desconoce el bien jurídico protegido de la vida, pero que, de otra parte, considera relevante la motivación del acto, sólo puede ser determinada en abstracto por el legislador, sin que le sea dable al juez constitucional desconocer los criterios de utilidad que lleva implícita esa elección”.
DERECHOS. Límites al deber de garantizarlos.
“La Constitución no sólo protege la vida como un derecho, sino que además la incorpora como un valor del ordenamiento, que implica competencias de intervención, e incluso deberes, para el Estado y para los particulares. La Carta no es neutra frente al valor vida, sino que es un ordenamiento claramente en favor de él, opción política que tiene implicaciones, ya que comporta efectivamente un deber del Estado de proteger la vida.
Sin embargo, tal y como la Corte ya lo mostró en anteriores decisiones, el Estado no puede pretender cumplir esa obligación desconociendo la autonomía y la dignidad de las propias personas. Por ello ha sido doctrina constante de esta Corporación que toda terapia debe contar con el consentimiento informado del paciente, quien puede entonces rehusar determinados tratamientos que objetivamente podrían prolongar la duración de su existencia biológica pero que él considera incompatibles con sus más hondas convicciones personales. Sólo el titular del derecho a la vida puede decidir hasta cuándo es ella deseable y compatible con la dignidad humana. Y si los derechos no son absolutos, tampoco lo es el deber de garantizarlos, que puede encontrar límites en la decisión de los individuos, respecto a aquellos asuntos que sólo a ellos les atañen”.
ENFERMO TERMINAL. Consentimiento informado del paciente de morir dignamente. DERECHO A MORIR EN FORMA DIGNA.
“El deber del Estado de proteger la vida debe ser entonces compatible con el respeto a la dignidad humana y al libre desarrollo de la personalidad. Por ello la Corte considera que frente a los enfermos terminales que experimentan intensos sufrimientos, este deber estatal cede frente al consentimiento informado del paciente que desea morir en forma digna. En efecto, en este caso, el deber estatal se debilita considerablemente por cuanto, en virtud de los informes médicos, puede sostenerse que, más allá de toda duda razonable, la muerte es inevitable en un tiempo relativamente corto”.
“En cambio, la decisión de cómo enfrentar la muerte adquiere una importancia decisiva para el enfermo terminal, que sabe que no puede ser curado, y que por ende no está optando entre la muerte y muchos años de vida plena, sino entre morir en condiciones que él escoge, o morir poco tiempo después en circunstancias dolorosas y que juzga indignas. El derecho fundamental a vivir en forma digna implica entonces el derecho a morir dignamente, pues condenar a una persona a prolongar por un tiempo escaso su existencia, cuando no lo desea y padece profundas aflicciones, equivale no sólo a un trato cruel e inhumano, prohibido por la Carta, sino a una anulación de su dignidad y de su autonomía como sujeto moral. La persona quedaría reducida a un instrumento para la preservación de la vida como valor abstracto”.
DERECHO A MORIR EN FORMA DIGNA. Estado no puede oponerse.
“El Estado no puede oponerse a la decisión del individuo que no desea seguir viviendo y que solicita le ayuden a morir, cuando sufre una enfermedad terminal que le produce dolores insoportables, incompatibles con su idea de dignidad”.
“Por consiguiente, si un enfermo terminal que se encuentra en las condiciones objetivas que plantea el Código Penal considera que su vida debe concluir, porque la juzga incompatible con su dignidad, puede proceder en consecuencia, en ejercicio de su libertad, sin que el Estado esté habilitado para oponerse a su designio, ni impedir, a través de la prohibición o de la sanción, que un tercero le ayude a hacer uso de su opción. No se trata de restarle importancia al deber del Estado de proteger la vida sino, de reconocer que esta obligación no se traduce en la preservación de la vida sólo como hecho biológico”.
MUERTE DIGNA - Puntos esenciales de regulación legal
“Los puntos esenciales de esa regulación serán sin duda:
1. Verificación rigurosa, por personas competentes, de la situación real del paciente, de la enfermedad que padece, de la madurez de su juicio y de la voluntad inequívoca de morir;
2. Indicación clara de las personas (sujetos calificados) que deben intervenir en el proceso;
3. Circunstancias bajo las cuales debe manifestar su consentimiento la persona que consiente en su muerte o solicita que se ponga término a su sufrimiento: forma como debe expresarlo, sujetos ante quienes debe expresarlo, verificación de su sano juicio por un profesional competente, etc.;
4. Medidas que deben ser usadas por el sujeto calificado para obtener el resultado filantrópico, y
5. Incorporación al proceso educativo de temas como el valor de la vida y su relación con la responsabilidad social, la libertad y la autonomía de la persona, de tal manera que la regulación penal aparezca como la última instancia en un proceso que puede converger en otras soluciones”.
En resumen, esta sentencia plantea que, con respecto a los enfermos terminales que experimentan intenso dolor y sufrimiento, el deber estatal de proteger la vida cede frente a la decisión del individuo que no desea seguir viviendo y que solicita le ayuden a morir con dignidad, expresándolo claramente en el consentimiento informado. En este caso, el derecho fundamental a vivir en forma digna implica entonces el derecho a morir dignamente, pues condenar a una persona a prolongar su vida cuando no lo desea y padece intensas aflicciones, equivale no solo a un trato cruel e inhumano, sino a una anulación de su dignidad y de su autonomía como sujeto moral¹⁵.
5.2 SENTENCIA T-970 DEL 2014. M. P.: LUIS ERNESTO VARGAS SILVA.
EUTANASIA - En este procedimiento deben concurrir los siguientes elementos:(i) El sujeto pasivo que padece una enfermedad terminal;
(ii) El sujeto activo que realiza la acción u omisión tendiente a acabar con los dolores del paciente quien, en todos los casos, debe ser un médico;
(iii) Debe producirse por petición expresa, reiterada e informada de los pacientes.
Así, la doctrina ha sido clara en señalar que cuando no existen de los anteriores elementos, se estará en presencia de un fenómeno distinto que no compete en sí mismo a la ciencia médica. Sin embargo, cuando se verifican en su totalidad, la eutanasia puede provocarse de diferentes maneras.
DERECHO FUNDAMENTAL A MORIR DIGNAMENTE - Alcance y contenido.
“El derecho a morir dignamente, es un derecho fundamental. Esta garantía se compone de dos aspectos básicos: por un lado, la dignidad humana y por otro, la autonomía individual”. “En efecto, la dignidad humana es presupuesto esencial del ser humano que le permite razonar sobre lo que es correcto o no, pero también es indispensable para el goce del derecho a la vida. El derecho a morir dignamente es un derecho autónomo, independiente pero relacionado con la vida y otros derechos. No es posible considerar la muerte digna como un componente del derecho a la autonomía, así como tampoco es dable entenderlo como una parte del derecho a la vida. Sencillamente, se trata de un derecho fundamental complejo y autónomo que goza de todas las características y atributos de las demás garantías constitucionales de esa categoría. Es un derecho complejo pues depende de circunstancias muy particulares para constatarlo y autónomo en tanto su vulneración no es una medida de otros derechos”.
DERECHO FUNDAMENTAL A MORIR DIGNAMENTE - Orden al Ministerio de Salud: “Emitir una directriz a todos los prestadores del servicio de salud, para que conformen un grupo de expertos interdisciplinarios que cumplirán varias funciones cuando se esté en presencia de casos en los que se solicite el derecho a morir dignamente” (…)
(…) “sugerir a los médicos un protocolo médico que será discutido por expertos de distintas disciplinas y que servirá como referente para los procedimientos tendientes a garantizar el derecho a morir dignamente”.
DERECHO FUNDAMENTAL A MORIR DIGNAMENTE - “Exhortar al Congreso de la República para que proceda a regular el derecho fundamental a morir dignamente”.
5.3 SENTENCIA T-544 DE 2017. M. P. GLORIA STELLA ORTIZ DELGADO¹⁶.
“El derecho a la salud de los menores de edad demanda una mayor actividad de las autoridades en aras de que accedan a todos los servicios requeridos para preservación de su vida en condiciones dignas”.En virtud de esta Sentencia se ordena al MSPS que disponga lo necesario para que los prestadores cuenten con Comités Interdisciplinarios, como los reglamentados en la Resolución 1216 de 2015, en aras de garantizar el DMD de los niños, niñas y adolescentes. Los comités incluirán expertos en NNA en todas las disciplinas participantes.
5.4 SENTENCIA C-233/2021. M. P.: DIANA FAJARDO RIVERA¹⁷.
“La corte garantiza el derecho a una muerte digna por lesiones corporales o enfermedades graves e incurables”.Norma acusada: Ley 599 de 2000, por la cual se expide el Código Penal.
“Artículo 106. Homicidio por piedad. El que matare a otro por piedad, para poner fin a intensos sufrimientos provenientes de lesión corporal o enfermedad grave e incurable, incurrirá en prisión de dieciséis (16) a cincuenta y cuatro (54) meses”.
2. Decisión. “Primero. Declarar EXEQUIBLE el artículo 106 de la Ley 599 de 2000, “Por la cual se expide el Código Penal”, por los cargos analizados, en el entendido de que no se incurre en el delito de homicidio por piedad, cuando la conducta (i) sea efectuada por un médico, (ii) sea realizada con el consentimiento libre e informado, previo o posterior al diagnóstico, del sujeto pasivo del acto, y siempre que (iii) el paciente padezca un intenso sufrimiento físico o psíquico, proveniente de lesión corporal o enfermedad grave e incurable”.
“Segundo. Reiterar el EXHORTO al Congreso de la República efectuado por esta Corte en otras sentencias, para que, en ejercicio de su potestad de configuración legislativa, avance en la protección del derecho fundamental a morir dignamente, con miras a eliminar las barreras aún existentes para el acceso efectivo a dicho derecho”. (…)
“7. Reiteró que, el derecho a la vida no puede reducirse a la mera subsistencia biológica, sino que implica la posibilidad de vivir adecuadamente en condiciones de dignidad; y que el Estado no cumpliría con su obligación de proteger el derecho a la vida, cuando desconoce la autonomía, la dignidad de las personas y la facultad del individuo de controlar su propia vida”. (…)
“9. En torno al derecho a morir dignamente, la Corte consideró que:
(i) Existen barreras para su ejercicio que resultan irrazonables y desproporcionadas, entre las que se destaca la inexistencia de una regulación integral con jerarquía legal;
(ii) A pesar de que en el Congreso se ha iniciado el trámite de distintos proyectos con esta finalidad, ninguno ha sido aprobado, lo que comporta un vacío normativo que, a su vez, se traduce en una desprotección inadmisible desde el punto de vista constitucional, en torno al derecho a morir dignamente.
(iii) Mantener la restricción de enfermedad en fase terminal para acceder a los servicios de salud asociados a la muerte (conocidos como eutanasia) termina por agravar, de facto, las citadas barreras”. (…)
“11. El derecho a morir dignamente no es unidimensional, ni se circunscribe exclusivamente a servicios concretos para la muerte digna o eutanásicos. Abarca el acceso a cuidados paliativos, la adecuación o suspensión del esfuerzo terapéutico o el ejercicio de la voluntad para la terminación de la vida, con ayuda del personal médico, respecto de lesiones corporales o enfermedades graves e incurables, que le producen intensos sufrimientos.
Corresponde al paciente elegir la alternativa que mayor bienestar le produce, en el marco de su situación médica, con la orientación adecuada por parte de los profesionales de la medicina, y, en cualquier caso, en ejercicio de su autonomía”.
“12. La Sala precisó, asimismo, que otras garantías asociadas al derecho fundamental a morir dignamente, se refieren a la existencia de condiciones adecuadas para la expresión del consentimiento informado, la suscripción de documentos de voluntad anticipada, la viabilidad del consentimiento sustituto o la valoración del dolor y el sufrimiento…”.
De esta manera, dijo la Corte: “…es imperativo avanzar en el precedente de la Sentencia C-239 de 1997, en el sentido de ampliar los supuestos de circunstancias médicas respecto de los cuales el sujeto puede ejercer su derecho a morir dignamente sin que, en estas circunstancias, sea penalizado el médico que acude en apoyo del paciente para protegerlo del sufrimiento y preservar su dignidad. Ante este escenario es obligación del Estado ofrecer y prestar los servicios, técnicas y asistencia necesaria para la protección de la vida, la disminución del dolor y el tratamiento terapéutico, pero como ya se señaló, la Corte debe reiterar el derecho del sujeto a decidir autónomamente sobre su muerte, siempre que este padezca lesiones corporales o enfermedad grave e incurable que le cause intenso sufrimiento” (resaltado propio).
En virtud de esta Sentencia, la Corte Constitucional amplió el derecho fundamental a morir dignamente para aquellos pacientes que padezcan una enfermedad o lesión grave e incurable que les provoque intenso sufrimiento; es decir, ya no es necesario ser un paciente terminal para solicitar el derecho a morir dignamente, con lo cual fue más allá de lo dispuesto por la misma Corte en la Sentencia C-239 de 1997.
5.5 SENTENCIA C-164-2022. M.P. Antonio José Lizarazo Ocampo.
Expediente: D-14.389. Suicidio Médicamente Asistido.Antes de esta Sentencia de mayo 12/2022, en Colombia el suicidio médicamente asistido (SMA) era un delito que se castigaba con penas de 16 a 36 meses de cárcel, de acuerdo con lo establecido en el Código Penal Colombiano (Ley 599 de 2000), artículo 107, sobre el cual la Corte declaró la exequibilidad condicionada.
Decisión. “Declarar la EXEQUIBILIDAD CONDICIONADA del inciso segundo del artículo 107 de la Ley 599 de 2000, por la cual se expide el Código Penal, por los cargos analizados, en el entendido de que no se incurre en el delito de ayuda al suicidio, cuando la conducta:
(i) Se realice por un médico.
(ii) Con el consentimiento libre, consciente e informado, previo o posterior al diagnóstico, del sujeto pasivo del acto.
(iii) Siempre que el paciente padezca un intenso sufrimiento físico o psíquico, proveniente de lesión corporal o enfermedad grave e incurable”.
El fallo de la Corte de mayo de 2022 es derivado de la demanda presentada por el Laboratorio de Derechos Económicos, Sociales y Culturales (DescLab). La Corte resolvió la demanda de inconstitucionalidad contra el inciso segundo del artículo 107 del Código Penal que tipifica el delito de ayuda al suicidio, argumentando que dicha tipificación desconoce:
“(i) los límites constitucionales a la competencia del legislador para configurar la ley penal;
(ii) la dignidad humana y los derechos fundamentales a la vida digna, la muerte digna, y el libre desarrollo de la personalidad, de quienes padecen un intenso sufrimiento físico o psíquico, proveniente de lesión corporal o enfermedad grave e incurable; y
(iii) el principio de solidaridad.
La Corte concluyó que el artículo 107 atacado, desconocía los límites constitucionales al poder punitivo. Encontró que se vulneraban los principios de exclusiva protección de bienes jurídicos y de lesividad, dado que el médico que ayuda a quien padece intensos sufrimientos o grave enfermedad y decide libremente disponer de su propia vida, actúa dentro del marco constitucional sin que pueda predicarse una lesividad que justifique la persecución penal. Concluyó la Corte que el legislador en el citado artículo 107, desconocía la dignidad humana y los derechos a la vida digna, la muerte digna y el libre desarrollo de la personalidad.
Para la Corte, “tales derechos se materializan cuando un paciente que sufre intensamente a causa de una lesión grave e incurable decide libremente dar por terminada su vida y solicita para ello la asistencia de un médico que pueda minimizar los riesgos de sufrimiento y daños del suicidio.
El suicidio médicamente asistido es, en tales circunstancias, un medio para llevar a cabo una muerte digna y su persecución penal afecta, por tanto, los derechos a la vida digna y a la autonomía personal. Aún más, dado que el derecho al libre desarrollo de la personalidad encuentra sus límites en la necesidad de protección de los derechos de los demás, es claro que la ayuda a diferencia de la inducción al suicidio no constituye una interferencia, sino por el contrario una garantía para quien acude a la ayuda médica de manera libre con conocimiento de su diagnóstico y del procedimiento…” (resaltados fuera del texto original).
“El derecho a morir dignamente implica permitir que una persona que padezca una enfermedad o lesión intensamente dolorosa e incompatible con su idea de dignidad pueda dar por terminada su vida con pleno consentimiento y libre de presiones de terceros, sin que el Estado pueda afirmar un deber de preservación de la vida a toda costa” (resaltados fuera del texto original).
Por último, la Corte concluyó que:
“El legislador desconoció el principio y deber de solidaridad social consagrado en los artículos 1 y 95 constitucionales, al impedir que un médico preste una ayuda que le es pedida por una persona que en ejercicio de su autonomía personal escoge materializar su derecho a morir dignamente a través de un suicidio asistido. Si bien este es un deber de todos los colombianos, es predicable en estas circunstancias respecto del médico, pues es quien cuenta con las mejores herramientas técnicas, científicas y éticas para procurar garantizar la salvaguarda de la dignidad humana en el procedimiento”.
La ponencia sobre el suicidio médicamente asistido fue presentada por el magistrado Antonio José Lizarazo. En total fueron seis votos a favor de la despenalización contra tres salvamentos de voto.
El concepto técnico emitido por el MSPS al respecto resalta que, desde el punto de vista del acto médico, el suicidio médicamente asistido:
“Enmarca nuevas condiciones y funciones de la medicina, que en este caso tiene como propósito la muerte de una persona, lo que supone exponer a los profesionales de la salud a que estén de acuerdo como parte del proceso, pues tal y como lo denominan algunas legislaciones relacionadas con el tema a prestar ayuda para morir, ningún profesional debe ser obligado a aceptar la voluntad del paciente, sea por incompatibilidad moral o por diferencias sobre la condición objetiva del paciente”.
Otro de los argumentos presentados por el MSPS es la necesidad de contar con una estructura de prestación de servicios, especialmente en lo que se refiere al acceso de medicamentos y red de prestación para su dispensación, vigilancia y control. Sin contar con la evaluación que requiere implementar el suicidio médicamente asistido como proceso asistencial ¹⁸.
5.6 MINISTERIO DE SALUD Y PROTECCIÓN SOCIAL
5.6.1 Resolución 1216 de abril de 2015.“Por medio de la cual se da cumplimiento a la orden cuarta de la Sentencia T-970 de 2014 de la Honorable Corte Constitucional en relación con las directrices para la organización y funcionamiento de los Comités para hacer efectivo el derecho a morir con dignidad”. (Derogada por la Resolución 971 de 2021).
Esta Resolución establecía en el artículo 5 que las IPS que tengan habilitados los servicios de hospitalización de mediana o alta complejidad oncológica o los servicios de atención institucional o atención domiciliaria de pacientes crónicos que cuenten con los protocolos de manejo para el cuidado paliativo, conformarán al interior de cada entidad un Comité Científico e Interdisciplinario para el derecho a morir con dignidad, conformado por profesionales no objetores de conciencia:
- Un médico de la especialidad de la patología que padece el solicitante, diferente al médico tratante.
- Un abogado.
- Un psiquiatra o psicólogo clínico.
El Comité, entre otras funciones, revisará la solicitud del médico tratante, verificará que al paciente se le han ofrecido o está recibiendo cuidados paliativos, ordena a la IPS responsable, la designación de un médico no objetor practicar el procedimiento en los términos de la Sentencia T-970 de 2014 y verificar su cumplimiento.
5.6.2 Resolución 825 de 2018 - MSPS.
“Por medio de la cual se reglamenta el procedimiento para hacer efectivo el derecho a morir con dignidad de los niños, niñas y adolescentes”.
En cumplimiento de lo ordenado en la Sentencia T-544 de 2017, el MSPS estableció en esta resolución el derecho a los cuidados paliativos pediátricos para todos los niños, niñas y adolescentes con condiciones limitantes para la vida o que acortan el curso de la misma, en las cuales no hay esperanza razonable de cura y por la cual podría morir.
En cuanto a la capacidad de toma de decisiones de los niños, niñas y adolescentes en el ámbito médico, la resolución la define por la concurrencia de las siguientes aptitudes: (i) capacidad de comunicar la decisión, (ii) capacidad de entendimiento, (iii) capacidad de razonar y (iv) capacidad de juicio.
Sujetos de exclusión de la solicitud del procedimiento eutanásico. Se excluyen de la posibilidad de presentar una solicitud para el procedimiento eutanásico, las siguientes personas:
- Recién nacidos y neonatos.
- Primera infancia.
- Grupo poblacional de los 6 a los 12 años, salvo que se
cumplan las siguientes condiciones: (i) Si alcanzan un
desarrollo neurocognitivo y psicológico excepcional
que les permita tomar una decisión libre, voluntaria,
informada e inequívoca en el ámbito médico y, (ii) su
concepto de muerte alcanza el nivel esperado para un
niño mayor de 12 (vinculado a la capacidad de abstracción desde el cual
se logra el entendimiento de la propia muerte. El concepto de muerte se
consolida como
irreversible, universal e inexorable).
- Niños, niñas y adolescentes que presenten estados
alterados de conciencia.
- Niños, niñas y adolescentes con discapacidades intelectuales.
- Niños, niñas y adolescentes con trastornos psiquiátricos
diagnosticados que alteren la competencia para
entender, razonar y emitir un juicio reflexivo.
5.6.3 Resolución 971 de 2021 (MSPS)
“Por medio de la cual se establece el procedimiento de recepción, trámite y reporte de las solicitudes de eutanasia, así como las directrices para la organización y funcionamiento del Comité para hacer efectivo el Derecho a Morir con Dignidad a través de la Eutanasia”.Emitida con anterioridad a las últimas sentencias de la Corte, la C-233 de 2021 y la C-164 de 2022, por lo cual esta resolución, probablemente sea motivo de revisión; no obstante, mientras esto no suceda, seguirá vigente y lo está en el momento de este pronunciamiento.
Solicitud de la eutanasia. “Debe ser voluntaria, informada, inequívoca y persistente. Puede ser expresada de manera directa por el paciente por medio de una declaración verbal o escrita, y de manera indirecta a través de un documento de voluntad anticipada -DVA, en los términos de la normativa vigente en el momento de su suscripción” (artículo 5).
Previo el cumplimiento de los siguientes requisitos establecidos en el artículo 7 de la Resolución:
- La presencia de una condición
clínica de fin de
vida, esto es, enfermedad incurable avanzada, enfermedad terminal o
agonía.
- Presentar sufrimiento secundario a esta.
- Estar en condiciones de expresar la solicitud de manera directa.
Información al paciente solicitante de la eutanasia. Corresponde al médico que recibe la solicitud, verificar si el paciente cumple con los requisitos establecidos en el artículo 7:
- Derecho a la adecuación de esfuerzos terapéuticos.
- Derecho a recibir atención por cuidados paliativos.
- Derecho a desistir de la solicitud en cualquier momento.
- Proceso de activación del Comité Científico interdisciplinario
para el derecho a morir con dignidad.
Comité Científico Interdisciplinario para el Derecho a Morir con Dignidad. Es una comisión conformada por un médico con la especialidad de la enfermedad que padece el paciente (diferente al médico tratante), un abogado y un psiquiatra o psicólogo clínico, que en un plazo máximo de 10 días calendario siguientes a la solicitud hecha por la persona deberá verificar, entre otros aspectos, el diagnóstico de enfermo terminal, la competencia del paciente para suscribir el consentimiento informado, determinar si recibió cuidados paliativos, y ratificar con el paciente o su familia (en los casos en que exista un documento de voluntad previa) la decisión de continuar con el proceso.
En caso de no encontrar ninguna irregularidad, el Comité deberá programar el procedimiento en una fecha que el paciente indique o, en su defecto, en un máximo de 15 días calendario.
Si el comité considera que no se cumplen los criterios necesarios, simplemente no se configura el derecho y el procedimiento no podrá ser autorizado. En tales casos tanto el paciente como sus familiares recibirán la información y asesoría pertinente.
Estos Comités se podrán convocar en cualquier IPS que tenga habilitados el servicio de hospitalización de mediana o alta complejidad para hospitalización oncológica o el servicio de atención domiciliaria para paciente crónico.
Objeción de conciencia. En todo caso, como no se trata de una imposición, el médico tiene derecho a objetar conciencia si así lo considera, en esa circunstancia, deberá presentar por escrito y debidamente motivada la objeción al Comité, el cual deberá designar a otro médico no objetor en un término no mayor a 24 horas.
Como en cualquier atención en salud, las EPS deberán ser garantes del acceso y prestación efectiva del procedimiento de muerte anticipada como forma de ejercer el derecho a la muerte digna.
Las EPS tienen que, entre otras responsabilidades, comunicarse con el Comité y hacer que se cumpla este derecho. No interferir, en ningún sentido, en la decisión que adopte el paciente en relación con el derecho a morir con dignidad mediante actuaciones o prácticas que la afecten o vicien y tramitar con celeridad cualquier solicitud relacionada con este procedimiento.
6. DEFINICIONES Y CONCEPTOS
Con el objeto de unificar conceptos, se adoptan las siguientes definiciones, todas las cuales se derivan del derecho a morir dignamente (DMD) preconizado en Colombia como derecho fundamental desde 1997, con la Sentencia C-239 de la Corte Constitucional arriba citada.6.1 DERECHO FUNDAMENTAL A MORIR DIGNAMENTE
El MSPS en la Resolución 971 de 2021, lo define como las “facultades que le permiten a la persona vivir con dignidad al final de su ciclo vital, permitiéndole tomar decisiones sobre cómo enfrentar el momento de muerte”.Para la Fundación pro DMD, la muerte Digna es un derecho humano. “El derecho a morir dignamente es una extensión natural del derecho fundamental a vivir dignamente” ¹⁹. “De todas estas disposiciones aquella que tradicionalmente se destaca, y cuya protección ha sido el objetivo de los esfuerzos de diversas organizaciones en el mundo, es la de poder solicitar, cumplidos los requisitos de Ley, la muerte anticipada. No obstante, el derecho a morir dignamente y la eutanasia, no son conceptos idénticos, sino que esta última es un mecanismo para garantizar la primera. Son diversas las decisiones que puede tomar una persona o quien lo representa al final de la vida y que hacen parte de la muerte digna. La más frecuente es el respeto a la voluntad para permitir que el proceso de la muerte siga su curso natural en la fase terminal de la enfermedad, en ausencia de sufrimiento. Esto incluye que la persona o quien lo representa, pueda optar por cuidados paliativos. Entre otras de las decisiones que se pueden tomar en el marco de la muerte digna, se encuentran: la posibilidad de elegir si se desea o no ser informado sobre la enfermedad que se padece y el pronóstico de ésta; consultar o no una segunda opinión; el sitio donde se quiere morir (casa o hospital); de quiénes se desea estar acompañado; si se quiere o no apoyo religioso, espiritual o moral; quién desea que los represente; si se quiere ser o no donante; y quiénes pueden acceder a su información clínica”.
El derecho a morir dignamente (DMD) debe ser visto de una manera integral, desde el acompañamiento moral, espiritual, psicológico, familiar, asistencial y terapéutico; es decir, multi e interdisciplinario; comprende el cuidado integral durante el proceso de fallecimiento e incluye el cuidado paliativo y la adecuación del esfuerzo terapéutico como componentes básicos que bien administrados suplen las principales necesidades de quien padece intenso sufrimiento causado por una enfermedad incurable. Otro componente del DMD es la muerte anticipada que, con base en las recientes sentencias de la Corte, se materializa con la eutanasia o con el suicidio médicamente asistido (SMA).
Cuidados paliativos. Definidos en la Resolución 971 de 2021 como los “cuidados apropiados para el paciente con una enfermedad terminal, enfermedad incurable avanzada, degenerativa e irreversible, donde el control del dolor y otros síntomas, requieren atención integral a los elementos físicos, psicológicos, emocionales, sociales y espirituales, durante la enfermedad y el duelo. El objetivo de los cuidados paliativos es lograr la mejor calidad de vida posible para el paciente y su familia”.
Adecuación de los esfuerzos terapéuticos (AET). Definido en la citada Resolución 971 como el “ajuste de los tratamientos y objetivos de cuidado a la situación clínica de la persona, en los casos en que esta padece de enfermedad incurable avanzada, degenerativa o irreversible o enfermedad terminal, cuando estos no cumplen con los principios de proporcionalidad terapéutica o no sirven al mejor interés de la persona y no representan una vida digna para esta.
La AET supone la retirada o no instauración de actividades, intervenciones, insumos, medicamentos, dispositivos, servicios, procedimientos o tratamientos donde la continuidad de estos pudiera generar daño y sufrimiento, o resultar desproporcionados entre los fines y medios terapéuticos”.
Analgesia para mitigar dolor extremo. La aplicación de fármacos para aliviar el dolor u otros síntomas en un paciente terminal, cuando sea aconsejable y necesario, no es considerado como eutanasia, aunque con ello se produzca riesgo inevitable. No obstante, cuando los medios usados lleven a la obnubilación o pérdida de conciencia, será necesario previamente el consentimiento del enfermo²⁰.
Sufrimiento. El sufrimiento es de carácter subjetivo y lo define el paciente. Es individual, único e inherente a cada persona.
El sufrimiento físico, emocional y psicosocial es común en las personas que enfrentan estados terminales de una enfermedad y, por tanto, de sus vidas²¹ . Razón por la que intentar definir y comprender al que sufre resulta relevante para ofrecer un cuidado paliativo integral. Mientras la sensación dolorosa es consecuencia de una lesión orgánica, el sufrimiento tiene una dimensión más íntima y personal, difícil de traducir a escalas objetivas, que conduce a la persona a una situación ante la que se considera incapaz de disponer de los recursos necesarios para superarla.
La Corte reiteró el derecho de la persona a decidir autónomamente sobre su muerte, siempre que este padezca lesiones corporales o enfermedad grave e incurable que le cause intenso sufrimiento; se trata de hacer que cese el dolor del que padece sin ninguna esperanza. El tratamiento del dolor y el sufrimiento son parte fundamental de la asistencia en situación terminal.
6.2 EUTANASIA
Etimológicamente significa “buena muerte” (del griego eu: bueno y thanatos: muerte), en el sentido de muerte apacible, sin dolores; con esta acepción la introdujo en el vocabulario científico Francis Bacon en 1623 ²².La Fundación Pro DMD, la define como: “Acto médico, sinónimo de homicidio por piedad, con el cual se busca terminar la vida de una persona que, de manera consciente, así lo ha solicitado ante el sufrimiento que padece y la imposibilidad de un tratamiento curativo, pues la enfermedad es irreversible” ²³.
El Ministerio de Salud (Resolución 971 de 2021), la define como: “Procedimiento médico en el cual se induce activamente la muerte de forma anticipada a una persona con una enfermedad terminal que le genera sufrimiento, tras la solicitud voluntaria, informada e inequívoca de la persona. La manifestación de la voluntad puede estar expresada en un documento de voluntad anticipada de la misma”.
Eutanasia pasiva. Implica omisión y está encaminada a permitir la muerte, de una manera indolora, a los enfermos incurables; en esta posibilidad, se causa la muerte omitiendo los medios habitualmente proporcionados o necesarios para sostener la vida, con el fin de que la muerte llegue en el curso natural de un padecimiento intratable.
Eutanasia directa o activa. Implica acción; para la OMS se define como “el acto deliberado de poner fin a la vida, a petición propia o de algún familiar” ²⁴.
Homicidio piadoso o por piedad. A la eutanasia también se le conoce con estas acepciones, cuando la muerte se busca como medio para aliviar al enfermo de dolores muy severos, de una ancianidad penosa o de un padecimiento incurable que cause sufrimiento al paciente; algo que genere tal grado de compasión que induzca al médico a practicarla con la intencionalidad liberadora y compasiva ²⁵.
Para la Comisión Permanente de Ética Médica de la ANM y el ICEB ²⁶, “es aquel en el cual la muerte se ocasiona intencionalmente para poner fin a intensos sufrimientos”.
Distanasia. viene del griego dis (dificultad) y thanatos (muerte); implica la utilización de medios extraordinarios o desproporcionados para prolongar artificialmente la vida de un enfermo terminal. Para la citada Comisión de Ética, “…se refiere a la prolongación innecesaria de un sufrimiento, de una agonía, en casos de enfermedad irreversible. Es el encarnizamiento terapéutico, en el cual se aplican medios que en nada van a mejorar la situación del paciente”.
Ortotanasia. Viene del griego orthos (derecho, recto) y thanatos (muerte). Cuando la muerte llega a su tiempo, sin acortar la vida y sin alargarla innecesariamente mediante medios extraordinarios o desproporcionados ²⁷. Comprende la aplicación de cuidados paliativos de apoyo al enfermo en estado terminal.
Con la ortotanasia, no se abrevia ni se prolonga el proceso natural de la muerte. La Comisión de Ética de la ANM considera que propiciar la ortotanasia, es un deber ético del médico ²⁸.
6.3 SUICIDIO MÉDICAMENTE ASISTIDO
Definido en el Boletín 10 de OMS, OPS y CONAMED, como “la ayuda que da un médico a un paciente, en respuesta a su solicitud, proporcionándole los medios para suicidarse y es el paciente quien realiza la acción final que causa la muerte” ²⁹.Para la Comisión de Ética Médica de la ANM ³⁰, era la “circunstancia en la cual el médico, por solicitud expresa del paciente, le suministra los medios para que este se quite la vida”.
En Colombia, hasta antes de la Sentencia C-164 de mayo 12 de 2022, era un delito castigado con penas de 16 a 36 meses de cárcel, de acuerdo con lo establecido en el Código Penal Colombiano (Ley 599 de 2000), artículo 107, sobre el cual la Corte declaró la exequibilidad condicionada; por tanto, la ANM, hasta ahora, siempre se refirió a este procedimiento como un delito que no debía ser practicado por ningún médico.
6.4 OTRAS DEFINICIONES AL FINAL DE LA VIDA
Estado crítico. Para la Comisión de Ética de la Academia Nacional de Medicina, “es el que vive una persona que, como consecuencia de un accidente o una enfermedad, ha llegado a una situación de deficiencia grave de las condiciones generales que, en caso de no intervenir oportuna y adecuadamente, la muerte sobrevendrá en forma irremediable”.Enfermo en fase terminal. El Ministerio de Salud y Proyección Social lo define como: “aquel paciente que es portador de una enfermedad o condición patológica grave, que haya sido diagnosticada en forma precisa por un médico experto, que demuestre un carácter progresivo e irreversible, con pronóstico fatal próximo o en plazo relativamente breve, que no sea susceptible de un tratamiento curativo y de eficacia comprobada, que permita modificar el pronóstico de muerte próxima; o cuando los recursos terapéuticos utilizados con fines curativos han dejado de ser eficaces” ³¹ .
Estado vegetativo persistente. Los pacientes en este estado pertenecen a la categoría de incurables e incapaces, aunque no necesariamente son terminales; son pacientes con pérdida permanente de conciencia, en coma irreversible, pero que pueden mantener sus signos vitales y funciones vegetativas, mientras se le suministren los medicamentos o instrumentos adecuados para prolongar la vida, como el ventilador mecánico o una sonda para alimentación parenteral. En esta condición clínica hay ausencia de conciencia sobre sí mismo y su entorno, con preservación total o parcial de las funciones hipotalámicas y autonómicas del tallo encefálico.
Agonía. Según la citada Resolución 971, es la “situación que precede a la muerte cuando se produce de forma gradual y en la que existe deterioro físico, debilidad extrema, pérdida de capacidad cognoscitiva, conciencia, capacidad de ingesta de alimentos y pronóstico de vida de horas o de días”.
Voluntad anticipada. Entendida como “el proceso mediante el cual una persona planifica los tratamientos y cuidados de salud que desea recibir o rechazar en el futuro, en particular para el momento en que no sea capaz por sí misma de tomar decisiones” ³².
Se expresa en el documento de voluntad anticipada (DVA), en el que toda persona capaz, sana o en estado de enfermedad, en pleno uso de sus facultades legales y mentales y como previsión de no poder tomar decisiones en el futuro, declara, de forma libre, consciente e informada su voluntad sobre las preferencias al final de la vida que sean relevantes para su marco de valores personales.
El DVA garantiza el derecho al libre desarrollo de la personalidad y a la autonomía de la persona que lo suscriba y que posteriormente se encuentre, por diversas circunstancias y en determinado momento, en imposibilidad de manifestar su voluntad.
En todo caso, no suplanta la posibilidad de decidir y expresar su consentimiento actual en el proceso de atención si la persona es capaz y está en pleno uso de sus facultades legales y mentales ³³.
Calidad de vida. La Asamblea General de las Naciones Unidas declaró mediante resolución, el período de 2021 - 2030, como la Década del Envejecimiento Saludable. En este sentido, la OMS define el envejecimiento saludable como el proceso de fomentar y mantener la capacidad funcional que permite el bienestar en la vejez. La capacidad funcional consiste en tener los atributos que permiten a todas las personas ser y hacer lo que para ellas es importante (OMS, 2020).
De acuerdo con la OMS la calidad de vida es ³⁴: “La percepción que tiene una persona sobre su posición en la vida dentro del contexto cultural y el sistema de valores en el que vive y con respecto a sus metas, expectativas, estándares y preocupaciones.
Es un concepto de amplio alcance que está atravesado de forma compleja por la salud física de la persona, su estado fisiológico, el nivel de independencia, sus relaciones sociales y la relación que tiene con su entorno.” (OMS, 2002).
Para la Comisión de Ética Médica de la ANM ³⁵, los objetivos del tratamiento médico de un paciente que se encuentre en estado crítico o en estado terminal, la preservación o búsqueda de una satisfactoria calidad de vida, se alcanza cuando:
“El individuo se encuentra libre de dolor físico y moral, con posibilidades de alcanzar su autorrealización. Se debe tener en cuenta que la calidad de vida del enfermo va a incidir en la de sus allegados”.
Si bien la calidad de vida relacionada con la salud es una valoración subjetiva con un componente multidimensional, reúne aspectos fundamentales que involucran el entorno del enfermo que podría interferir en la toma de decisiones. La calidad de vida del enfermo en la vivencia de una enfermedad terminal incide directamente en su voluntad a la hora de solicitar la eutanasia.
Consentimiento informado. Bajo estos criterios, para la eutanasia, el consentimiento informado del paciente debe darse como una aceptación libre, voluntaria, consiente y en pleno uso de las facultades mentales de la persona.
La Resolución 971 establece: “Para tal fin, la persona deberá entender la naturaleza de la decisión tras recibir la información sobre los beneficios, riesgos, alternativas e implicaciones del acto asistencial. El consentimiento informado se da en el momento de la realización del procedimiento eutanásico y se da como resultado de un proceso de comunicación donde el médico y el equipo interdisciplinario han dado información clara, objetiva, idónea y oportuna sobre la enfermedad o condición, estado clínico y pronóstico, así como el proceso de la solicitud y el procedimiento a realizarse, así como su derecho a desistir de la misma”.
La muerte anticipada bajo un concepto holístico. Se busca estudiar tan complejo tema, analizando los eventos globalmente, contemplando las múltiples circunstancias que lo rodean.
La eutanasia o el suicidio médicamente asistido, además de ser vistos a partir de sus significados sociales, políticos, religiosos, morales, éticos, médicos, jurídicos y técnicos, debe mirarse desde un concepto integral que toma en cuenta todas las aristas y, principalmente, al ser humano que sufre durante la progresión de su enfermedad, su pronóstico, su entorno, sus relaciones familiares, su situación económica y la vivencia de su calidad de vida, que hacen cada caso especial, diferente y único. De este modo, se procura salvaguardar la libertad, la independencia, y la autonomía del paciente, las cuales, constituyen el soporte principal al momento de tomar decisiones respetando su voluntad y la de su familia, ante la solicitud de una muerte digna por medio de la muerte anticipada, expresada libremente en el consentimiento informado.
Afirma el Profesor y académico Fernando Sánchez Torres36: “Nunca la misión del médico ha sido quitar la vida. Al contrario, siempre ha sido el más aguerrido luchador contra la muerte, tanto que a veces se olvida de que ese papel tiene su límite. Sí, empecinarse sistemáticamente a no dejar morir a nadie es una palmaria insensatez que ofendería al Dios Hades y que Zeus podría castigar”.
7. CONCEPTOS Y RECOMENDACIONES DE LA ACADEMIA NACIONAL DE MEDICINA
Con base en la anterior revisión y en el comunicado del 15 de mayo de la Corte Constitucional37, tratándose de hechos cumplidos que inciden en el quehacer cotidiano de los médicos en ejercicio, la Academia Nacional de Medicina (ANM) presenta los siguientes conceptos y recomendaciones frente a una solicitud de muerte anticipada y los diferentes escenarios clínicos que la rodean.No es el alcance de este documento controvertir con lo dispuesto por la Honorable Corte Constitucional, cuyas decisiones la ANM respeta y acata, solo pretende dentro del marco normativo establecido, orientar frente a las diversas circunstancias o situaciones clínicas a las que se ven enfrentados los médicos en Colombia en cumplimiento de las sentencias y las normas vigentes relacionadas con la materialización del derecho fundamental a morir dignamente (DMD).
La ANM, para su atención, mira el DMD de una manera integral e interdisciplinaria que comprende el cuidado durante el proceso del fallecimiento de un ser humano, con todos sus componentes físicos, familiares, psicológicos, emocionales, sociales y espirituales, durante la enfermedad y en el acompañamiento del duelo, incluye el cuidado paliativo y la adecuación del esfuerzo terapéutico como componentes básicos que bien administrados deberán suplir las principales necesidades de quien padece intenso sufrimiento causado por una enfermedad incurable.
Según lo dispuesto por la H. Corte Constitucional en sus últimas sentencias, el DMD permite que una persona que padezca una enfermedad intensamente dolorosa e incompatible con su idea de dignidad pueda, con pleno consentimiento y libre de presiones de terceros, solicitar la muerte anticipada, sin que el Estado pueda afirmar un deber de preservación de la vida a toda costa. En estas circunstancias, la muerte anticipada, se dará bien sea por vía de la eutanasia o por la del suicidio médicamente asistido, buscando lograr la mejor calidad de vida posible para el paciente y para su familia. No obstante, se debe precisar que los fallos de la Corte no obligan al paciente a optar por la muerte anticipada, sino que, en virtud de ellos, se creó la opción de elegir.
La ANM advierte a los médicos que enfrenten una solicitud de muerte anticipada que ante todo deberán brindar al paciente información amplia, veraz, oportuna y comprensible sobre todo lo relacionado con el derecho a morir dignamente, sobre las diferentes alternativas de materializar la muerte digna y su derecho a desistir en cualquier momento, con el fin de que el paciente asuma el consentimiento de manera libre, consciente e informada. La ayuda y asesoría del médico deben ser imparciales, encaminadas a informar no a convencer, ni a imponer valores o creencias, juzgar o inducir la decisión del paciente.
La Academia reafirma que tanto la eutanasia como el suicidio médicamente asistido al no ser imposiciones, en ninguna circunstancia el médico podrá ser obligado a actuar como agente causal de la muerte anticipada de un paciente y, para este efecto, siempre deberá ser respetada la objeción de conciencia, sea que se presente por incompatibilidad ética o moral, por diferencias sobre la condición objetiva del paciente o en ejercicio de su autonomía profesional consagrada en el artículo 17 de la Ley Estatutaria en Salud 1751 de 2015.
7.1 Recomendaciones específicas
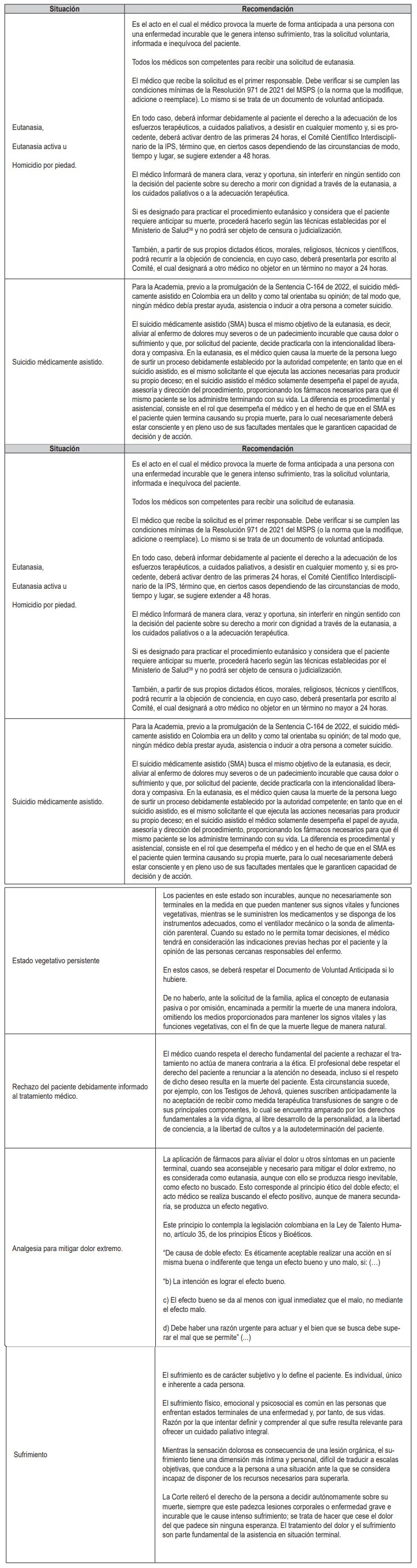
7.2 Recomendaciones generales de la Academia Nacional de Medicina
La ANM recomienda al Ministerio de Salud y Protección Social desarrollar y garantizar el acceso a todos los pacientes que los requieran a los cuidados paliativos y a la adecuación del esfuerzo terapéutico, para que la muerte anticipada no sea la única forma de terminar con padecimientos incurables, dolores e intensos sufrimientos.Recomienda que en el Plan Decenal de Salud Pública se disponga de programas y servicios tendientes a brindar información pertinente sobre el final de la vida y el derecho a morir dignamente, con argumentos normativos actualizados, encaminados al desarrollo de las capacidades necesarias para que los individuos adopten decisiones vitales, para que su práctica se realice a los pacientes indicados, así como desarrollar estrategias educativas para mejorar el conocimiento de los médicos colombianos sobre este derecho y sobre las diferentes circunstancias que los rodean.
La ANM estará atenta al desarrollo normativo que deberá emitir el Ministerio de Salud y Protección Social en cumplimiento de las dos últimas sentencias de la Corte Constitucional (C-233 de 2021 y C-164 de 2022), en relación con la actualización reglamentaria del procedimiento de recepción, trámite, ejecución y reporte de las solicitudes de muerte anticipada, precisando las circunstancias de las dos alternativas: eutanasia y suicidio médicamente asistido. En este sentido, la Academia llama la atención sobre el derecho a morir dignamente en el contexto de pacientes con enfermedades mentales, dados las deficiencias en el acceso oportuno a los servicios integrales de salud mental en buena parte del país y el vacío jurídico existente, por lo que se recomienda abordar el tema.
La ANM recomienda a las universidades, sociedades científicas y a sí misma, desarrollar estrategias educativas para mejorar el conocimiento de los médicos colombianos sobre el derecho a morir dignamente.
La Academia recomienda al Congreso que, en ejercicio de su potestad legislativa, como lo ha exhortado en repetidas oportunidades la Honorable Corte Constitucional, proceda a regular la protección del derecho fundamental a morir dignamente y la muerte anticipada, en el marco del respeto por la dignidad humana.
Finalmente, la Academia Nacional de Medicina, como órgano consultor del gobierno nacional para la salud pública y la educación médica, según lo establecido en las leyes 71 de 1890, 86 de 1928, 02 de 1979 y la Ley 100 de 1993, respetuosamente invita a la Corte Constitucional a conocer los conceptos técnicos y científicos de la Academia durante los estudios previos en temas relacionados con la salud pública.
1.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2014/t-970-14.htm
2.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2017/t-423-17.htm
3.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2017/t-544-17.htm
4.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2017/t-721-17.htm
5.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2020/T-060-20.htm
6.Corte Constitucional de Colombia. Sentencia C-233/21. M.P. Diana Fajardo Rivera Consultar en: Comunicado 27 - Julio 22 de 2021.pdf (corteconstitucional.gov.co).
7. Prat, Enrique H. Conferencia de clausura del Máster en Bioética, Pamplona, 23-V-2009.
8. Sánchez Torres, Fernando. DMD. La Ética Médica frente a la Muerte. Cartilla. Biblioteca ANM. 1997.
9. Prat, Enrique H. El Principio de Autonomía: una nueva perspectiva. Universidad de Navarra. Unidad de Humanidades y Ética Médica. Consultado en:
https://www.unav.edu/web/unidad-de-humanidades-y-etica-medica/material-de-bioetica/el-principio-de-autonomia-una-nueva-perspectiva.
10. Corte Constitucional de Colombia. Consultar en: Comunicado 27 - Julio 22 de 2021.pdf (corteconstitucional.gov.co).
11.Díaz Amado, Eduardo. DOSSIER MONOGRÁFICO XIII CONGRESO MUNDIAL IAB. La despenalización de la eutanasia en Colombia: contexto, bases y críticas. Rev. Bioética y Derecho No.40. Barcelona 2017. EPUB 02-Nov-2020. Versión On-line ISSN 1886-5887.
12. El Tiempo. Corte despenaliza el suicidio médicamente asistido. Mayo 12 de 2022.
13. Herrera Ocegueda José Rubén. - Necesidad de legalizar la eutanasia en México. - Biblioteca Jurídica Virtual del Instituto de Investigaciones Jurídicas de la UNAM.
14. DECLARACIÓN DE LA AMM SOBRE LA EUTANASIA Y SUICIDIO CON AYUDA MÉDICA. Adoptada por la 70ª Asamblea General de la AMM, Tiflis, Georgia, Octubre 2019. Consultar en:
https://www.wma.net/es/policies-post/declaracion-sobre-la-eutanasia-y-suicidio-con-ayuda-medica/
15. De Brigard Pérez, Ana María. Colombia frente a la eutanasia. En Isa Fonnegra de Jaramillo, Morir Bien, Editora Editorial Planeta. Bogotá DC, 2006.
16.Corte Constitucional de Colombia. Consultar en: https://www.corteconstitucional.gov.co/relatoria/2017/t-544-17.htm
17. Corte Constitucional de Colombia. Comunicado de prensa No. 27 de julio de 2021. Ídem.
18.Consultorsalud. Colombia despenaliza el suicidio médicamente asistido (SMA). Mayo 12 de 2022. Consultar en:
https://consultorsalud.com/colombia-desp-suicidio-medicamente-asistido/
19. Fundación Proderecho a Morir Dignamente (DMD). Consultar en: https://dmd.org.co/muerte-digna/eutanasia/
20. Vega Gutiérrez, Javier. Ídem.
21. Davies. Suffering-difficult to define, difficult to identify and difficult to relieve. European Journal of Palliative Care. 19(2), 62-65. 2012.
22. Vega Gutiérrez, Javier. EUTANASIA: CONCEPTO, TIPOS, ASPECTOS ÉTICOS Y JURÍDICOS. ACTITUDES DEL PERSONAL SANITARIO ANTE EL ENFERMO EN SITUACION TERMINAL. Consultado en:
https://www.bioeticacs.org/iceb/seleccion_temas/eutanasia/EUTANASIA_2000.pdf
23.Fundación Proderecho a Morir Dignamente (DMD). Consultar en: https://dmd.org.co/muerte-digna/eutanasia/
24. Technical paper: ethics of medicine and health. http://applications.emro.who.int/docs/em_rc42_7_en.pdf
25. Vega Gutiérrez, Javier. Ibidem.
26. Sánchez Torres Fernando. LA EUTANASIA. Academia Nacional de Medicina. Instituto Colombiano de Estudios Bioéticos. Concepto de la Comisión Permanente de Ética Médica de la ANM sobre el enfermo en estado terminal. Bogotá, 1997.
27. Vega Gutiérrez, Javier. EUTANASIA: CONCEPTO, TIPOS, ASPECTOS ÉTICOS Y JURÍDICOS. ACTITUDES DEL PERSONAL SANITARIO ANTE EL ENFERMO EN SITUACION TERMINAL. Consultar en:
https://www.bioeticacs.org/iceb/seleccion_temas/eutanasia/EUTANASIA_2000.pdf
28. Sánchez Torres, Fernando. LA EUTANASIA. ANM. Instituto ICEB. Ídem.
29. Ochoa Moreno, Jorge Alfredo. Eutanasia, suicidio asistido y voluntad anticipada: un debate necesario. OMS. OPS. CONAMED. Boletín 10. Enero - febrero, 2017.
30. Sánchez Torres Fernando. LA EUTANASIA. ANM. Instituto ICEB. Ídem.
31. Ministerio de Salud y Protección Social. ABC sobre la Reglamentación del Derecho a Morir Dignamente.
32. Ochoa Moreno, Jorge Alfredo. OMS. OPS. CONAMED. Ibidem.
33. Ministerio de Salud y Protección Social. Salud Pública. Consultado en:
https://www.minsalud.gov.co/salud/publica/Paginas/documento-de-voluntad-anticipada.aspx
34. OMS. Calidad de Vida para un Envejecimiento Saludable. Asamblea General de la ONU. Período 2021 - 2030. Consultado en:
https://www.gob.mx/inapam/es/articulos/calidad-de-vida-para-un-envejecimiento-saludable?idiom=es
35. Sánchez Torres, Fernando. LA EUTANASIA. ANM. Instituto ICEB. Ídem.
36. Sánchez Torres, Fernando. Los médicos y la eutanasia. Nunca la misión del médico ha sido quitar la vida. Periódico El Tiempo. Página Editorial. 09 de agosto 2021.
37.Sentencia C-164 de 2022. Corte Constitucional de Colombia. Mayo 15 de 2022. Consultar en:
https://www.corteconstitucional.gov.co/comunicados/Comunicado%2015%20-%20Mayo%2011%20de%202022.pdf
38 PROTOCOLO PARA LA APLICACIÓN DEL PROCEDIMIENTO DE EUTANASIA EN COLOMBIA 2015. Ministerio de Salud y Protección Social, Universidad Nacional de Colombia, Universidad de Antioquia, Fundación MEDITECF. Consultar en:
Protocoloaplicacion-procedimiento-eutanasia-colombia.pdf