Cambios gastrointestinales en el envejecimiento: impacto sobre la alimentación y el estado nutricional.
..................
David López ¹
, Cristina Posada Álvarez ²
, Patricia Savino Lloreda ³
Resumen
Durante el envejecimiento se presentan una serie de cambios biológicos y psicológicos que tienen un impacto social y económico en la población a medida que avanza su edad. Uno de los sistemas con cambios fisiológicos que guarda una estrecha relación con el estado nutricional es el tracto gastrointestinal. Cada una de sus secciones presenta modificaciones que alteran, en una u otra medida, la motilidad, la digestión o la absorción de la energía y nutrientes, con efectos deletéreos como la pérdida de la masa musculoesquelética, la disminución en la funcionalidad y la alteración en la calidad de vida, que finalmente contribuye al aumento de la incidencia de desnutrición proteico calórica y sarcopenia. La vejez es una etapa en la que la presencia de enfermedades crónicas incrementa los problemas nutricionales debido al impacto propio de las patologías, sus efectos gastrointestinales, el uso de medicamentos y la inadecuada indicación de dietas restrictivas, que sin la apropiada orientación de un profesional en nutrición y dietética, pueden favorecer y exacerbar la desnutrición. Esta revisión describe los cambios en la función gastrointestinal que ocurren durante el envejecimiento y los efectos sobre el estado nutricional, y expone las consecuencias de las modificaciones en términos del perfil, contenido de nutrientes y consistencia de la alimentación del adulto mayor.
Key words: Envejecimiento; tracto gastrointestinal; estado nutricional; enfermedad crónica; dietoterapia.
Gastrointestinal changes in aging: Impact on diet and nutritional status
Abstract
During aging, a series of biological and psychological changes occur that have a social and economic impact on the population as they age. One of the systems with physiological changes that is closely related to nutritional status is the gastrointestinal tract. Each of its sections presents modifications that alter, in one way or another, motility, digestion or absorption of energy and nutrients, with deleterious effects such as loss of musculoskeletal mass, decreased functionality and alteration in quality of life, which ultimately contributes to the increased incidence of protein-calorie malnutrition and sarcopenia. In addition to the above, old age is a stage where the presence of chronic diseases increases nutritional problems, due to the impact of pathologies, their gastrointestinal effects, the use of medications and the inadequate indication of restrictive diets, which without the appropriate guidance of a professional in nutrition and dietetics, can favor and exacerbate malnutrition. This review describes the changes in gastrointestinal function that occur during aging and the effects on nutritional status, as well as the consequences of changes in terms of profile, nutrient content, and consistency in the diet of the elderly.
Key words: Aging; gastrointestinal tract; nutritional status; chronic disease; diet therapy.
..............
² Nutricionista Dietista, Especialista en bioquímica clínica. Centro Latinoamericano de Nutrición (CELAN).
³ Nutricionista Dietista, MBA en salud. Centro Latinoamericano de Nutrición (CELAN).
Introducción
De acuerdo con el Ministerio de Salud y Protección y Social de Colombia, el envejecimiento humano se define como “un proceso multidimensional de los seres humanos que se caracteriza por ser heterogéneo, intrínseco e irreversible; inicia con la concepción, se desarrolla durante el curso de vida y termina con la muerte. Es un proceso complejo de cambios biológicos y psicológicos de los individuos en interacción continua con la vida social, económica, cultural y ecológica de las comunidades, durante el transcurso del tiempo” (1). En el caso de Colombia, se considera que una persona es adulto mayor cuando cumple 60 años o más, y se estimó para 2020 que 6.808.451 personas pertenecerían a este grupo, siendo aproximadamente el 14 % de la población total (2).La desnutrición es una condición común observada en los adultos mayores. Según la encuesta SABE 2015 (Salud, Bienestar y Envejecimiento) realizada por el Ministerio de Salud y Protección Social, el 38,6 % de la población colombiana adulta mayor tiene desnutrición o se encuentra en riesgo de desarrollarla. Se presenta con mayor frecuencia cuando se conjugan las siguientes variables: origen rural, sexo femenino, nivel socioeconómico bajo y se tienen más de tres enfermedades crónicas (3).
Existe una asociación positiva entre un inadecuado estado nutricional y el riesgo de caídas (OR 1,8 IC95 %: 1,09 a 3,18) (4), situación que contribuye a la presencia de otras comorbilidades (5). Además, se ha identificado que la mortalidad debida a desnutrición proteico-calórica se incrementa a medida que aumenta la edad. Según el estudio de Rodríguez y Sichacá (6), se observó en el año 2015 que la proporción de mortalidad fue 4,3 % en el grupo de 65 a 69 años, 6,2 % en el grupo de 70 a 74 años, 10,3 % en el grupo de 75 a 79 años y 44,8 % en el grupo de mayores de 80 años.
Adicional a los factores previamente descritos asociados con la desnutrición, el envejecimiento por sí mismo causa degeneración de tejidos y órganos, que a su vez generan el deterioro de las funciones fisiológicas. Es así como las funciones del sistema digestivo también se encuentran afectadas; sin embargo, es difícil determinar cuáles son los cambios derivados por el propio envejecimiento y cuáles son consecuencia de algunas enfermedades como diabetes, tumores malignos y el uso crónico de medicamentos. La cantidad y calidad de la alimentación también es un factor clave que ayuda a mantener adecuados estados de salud y bienestar. La ingesta en los adultos mayores está influenciada por factores internos y externos, incluidos las ‘9 Ds’ (por sus iniciales en inglés): dentición, disgeusia, disfagia, diarrea, depresión, enfermedad, demencia, disfunción y medicamentos (7).
El objetivo de esta revisión narrativa es describir los cambios en la función gastrointestinal que ocurren con el envejecimiento y sus posibles efectos sobre el estado nutricional, así como exponer las consecuencias de las modificaciones en términos del perfil, contenido de nutrientes y consistencia en la alimentación en el adulto mayor.
Alteraciones gastrointestinales y su efecto nutricional
Cavidad oral
Durante el proceso de envejecimiento se presentan cambios fisiológicos en el sistema estomatológico relacionados con la disminución en el olfato y el sabor, lo que facilita la disgeusia, condición poco evaluada en los adultos mayores, que afecta el consumo de alimentos y, por ende, el estado nutricional. Se observa en personas con enfermedades crónicas, hospitalizados o que viven en hogares de cuidado, así como en aquellas que utilizan medicamentos comunes en esta edad como los inhibidores de la enzima convertidora de angiotensina (captopril o ramipril), estatinas (atorvastatina o simvastatina), inhibidores de la bomba de protones, tratamientos para la gota (colchichina o alopurinol) y corticosteroides entre otros (8). Correia y colaboradores encontraron que hasta el 74 % de los adultos mayores tenían alteraciones en el gusto y 22 % en el olfato (9), mientras que Ahmed y Haboubi reportaron que más del 60 % de las personas entre 65 y 80 años y el 80 % de los mayores de 80 años presentaban disminución del gusto y el olfato (10). El deterioro del gusto aumenta 2,5 veces y la disfagia 5 veces el riesgo de desnutrición (11).Adicionalmente, los antecedentes de enfermedad periodontal y el inadecuado cuidado oral, pueden provocar la disminución en el número de piezas dentales, lo que se asocia con pérdida de peso (12-14). Estas se relacionan con enfermedades crónicas y el uso continuo de medicamentos o polifarmacia (18). La xerostomía se asocia con baja ingesta de nutrientes como vitamina E, ácido fólico, flúor y ácidos grasos omega 3, y un bajo consumo de agua (19).
Esófago
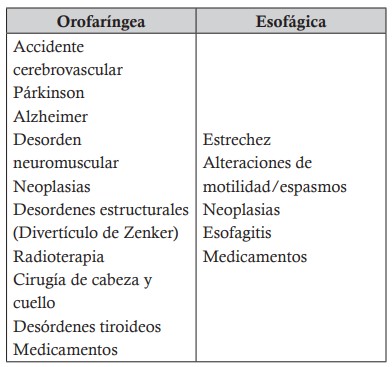
La prevalencia de las enfermedades del tracto gastrointestinal superior se incrementan a medida que la persona envejece; existe una disminución en la inervación del sistema nervioso entérico durante el envejecimiento que conlleva a la reducción de la motilidad a lo largo del tracto gastrointestinal que lo afecta de diferente forma e intensidad (20).La disfagia se considera más una consecuencia a diferentes patologías que al mismo proceso de envejecimiento. La prevalencia de disfagia en los adultos mayores puede variar entre 13 y 59 %, dependiendo del método de evaluación (21). Esta puede ocurrir en el adulto mayor, secundario a los accidentes cerebrovasculares, cirugías de cabeza y cuello y enfermedades neurológicas progresivas; puede ser de origen orofaríngeo o esofágico dependiendo de la enfermedad de base; y algunas pueden ser tratadas y reversibles (cuadro 1).
Cuadro 1. Causas de disfagia según patología. Fuente: modificado de la referencia (22).
a. Disfagia orofaríngea
La aparición de disfagia orofaríngea es frecuente en el adulto mayor y se asocia con alteraciones faríngeas y disfunciones del esfínter esofágico superior (EES). Se relaciona con la presencia de desórdenes neuromusculares o enfermedades del sistema nervioso central, tales como el accidente cerebrovascular (ACV), la enfermedad de Parkinson, la esclerosis múltiple, el divertículo de Zenker y los osteofitos cervicales. Sus síntomas incluyen reflujo o salida de líquidos por la nariz, tos persistente, ronquera húmeda, atragantamiento y necesidad constante de aclarar la garganta. Los signos clínicos incluyen desgaste progresivo, deshidratación, y bronquitis recurrente.
La disfagia hacia sólidos podría indicar estrechez anatómica y podría llevar a intolerancia a los líquidos si la estrechez empeora. La disfagia mixta para sólidos y líquidos puede producirse tanto por alteraciones de la motilidad esofágica como por lesiones neurológicas. Los pacientes que la padecen tienen mayor intolerancia a los líquidos claros y mayor riesgo de broncoaspiración. La regurgitación de alimentos sólidos puede ser de origen orofaríngeo o esofágico. La regurgitación tardía puede ser causada por el divertículo de Zenker, la acalasia, o pseudoacalasia (22).
En los pacientes con ACV se presentan diferentes signos y síntomas, dependiendo del sitio de la lesión. Aquellos con ACV del hemisferio izquierdo tienen apraxia verbal y oral, compensan de manera espontánea con deglución, tienen riesgo de aspiración y 1 de cada 20 pacientes requieren nutrición enteral (22). Los ACV del hemisferio derecho no compensan con deglución espontánea, el riesgo de aspiración es frecuente y 1 de cada 3 pacientes requieren nutrición enteral. En el ACV troncoencefálico existe un alto riesgo de presentar disfagia, razón por la que casi la totalidad de los pacientes requieren nutrición enteral (23-25).
El tratamiento de la disfagia en los pacientes con ACV incluye modificaciones posturales y de alimentación. Inicialmente se evitan los líquidos y los alimentos que requieren masticación, se recomienda la inclinación de la cabeza en un ángulo de 45 o porque facilita el mantenimiento vallecular del material hasta que la fase de la contracción de la faringe se inicie. El bolo alimenticio no debe exceder los 2 ml. Los pacientes que no obedecen órdenes requieren técnicas involuntarias de alimentación (22).
b. Disfagia esofágica
Este tipo de disfagia se atribuye al “presbioesófago”, desorden que resulta de los cambios endógenos de la función esofágica. En un inicio por falta de exámenes diagnósticos esta alteración se atribuyó al envejecimiento, sin embargo, con la disponibilidad de mejores métodos diagnósticos y tecnología más sofisticada para medir la peristalsis esofágica (como la manometría esofágica), se aclaró que la función del esfínter esofágico inferior tiene una alteración sutil en el adulto mayor en comparación con adultos jóvenes, aun cuando no se presentan síntomas (26,27). Entre otros trastornos motores encontrados en adultos mayores están la acalasia, el espasmo esofágico difuso y la aperistalsis, etc.
Una causa común de la disfagia esofágica en el adulto mayor es el uso crónico de medicamentos (esofagitis por píldora) tales como tetraciclina, quinidina, alendronato, medicamentos antiinflamatorios no esteroidales y cloruro de potasio, debido a disminución en la motilidad esofágica y aclaramiento (28), que afectan la eficacia y seguridad de la deglución (29). Su diagnóstico usualmente es clínico y puede complementarse con estudio endoscópico alto.
Otros medicamentos que llegan a influir en la aparición de la disfagia son los opioides, narcóticos, antidepresivos, anticolinérgicos, benzodiazepinas y medicamentos antiepilépticos, que pueden modificar el estado de alertamiento e inducir alteraciones en la motilidad esofágica (30).
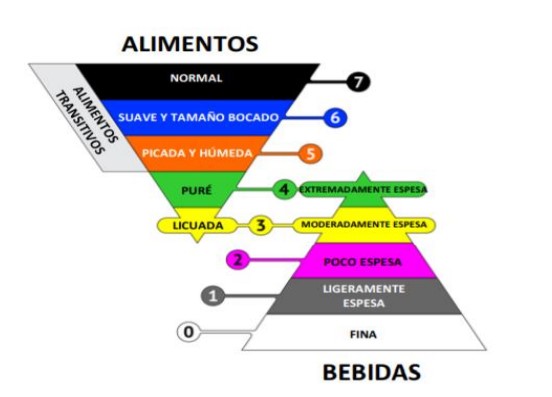
Con el propósito de establecer definiciones estandarizadas acerca de la modificación en consistencia de alimentos y bebidas para personas con diagnóstico de disfagia, en el año 2013 se desarrolló la International Dysphagia Diet Standardisation Initiative, (IDDSI por su sigla en inglés). Esta iniciativa consiste en 8 niveles de consistencias (0 a 7). Los líquidos espesos se miden de los niveles 0 a 4 y los alimentos sólidos se miden de los niveles 5 a 7 (figura 1) (31).
La selección en la consistencia debe hacerse con la fonoaudióloga especialista en deglución y con las ayudas diagnósticas requeridas; su manejo debe ser integral, uniendo el concepto médico, el del profesional en nutrición y el responsable en la preparación de alimentos. Debido a que la disfagia puede ser cambiante, se requieren evaluaciones periódicas del avance o retroceso en el proceso de deglución, la tolerancia de los alimentos y la evaluación del estado nutricional, para modificar la alimentación de acuerdo con las necesidades específicas del paciente y recordar que algunas disfagias se producen por estados de deficiencia proteica que disminuyen la masa muscular y debilitan los músculos de la deglución.
Estómago
El vaciamiento gástrico depende de la actividad motora coordinada entre el estómago proximal, distal y el duodeno, que está controlada por señales neurales y humorales generadas por la interacción de los nutrientes con el intestino delgado (32). El envejecimiento se asocia con una disminución en el vaciamiento gástrico, un ejemplo de ello lo reporta el estudio de Watson y colaboradores, en el cual se encontró que la velocidad de vaciamiento gástrico osciló entre 2,2 y 3,9 kcal/min en jóvenes, y entre 1,6 y 3,3 kcal/min en sujetos mayores (33). Un estudio reciente encontró que, aunque la motilidad gástrica no se asocia con la presencia de sarcopenia (34), la fragilidad si está relacionada con alteraciones de la motilidad gástrica y de la vesícula biliar (35).
Es posible que la disminución del vaciamiento gástrico genere alteraciones en la regulación del apetito, lo que acentúa la “anorexia del envejecimiento”, común en este grupo de edad (36), por lo que es probable que promueva la pérdida de peso, afectando particularmente al sistema músculo esquelético. Lo anterior se suma a la baja ingesta de energía y proteínas, propias de la edad.
Figura 1. Categorías de las texturas de alimentos y espesamiento de líquidos según The International Dysphagia Diet Standardisation Initiative (2019). The International Dysphagia Diet Standardisation Initiative (IDDSI por su sigla en inglés) fue creada en el 2013 con el objetivo de desarrollar nueva terminología y definiciones globales estandarizadas que describan los alimentos con textura modificada y bebidas espesas utilizadas para individuos disfágicos de todas las edades, entornos sanitarios y culturas. El marco y los descriptores de la IDDSI están autorizados bajo la licencia Creative Commons Attribution---Sharealike 4.0 International License https://creativecommons.org/licenses/by---sa/4.0/ 10 octubre, 2016. (traducido al español por Natalia Badilla Ibarra). Fuente: tomado de la referencia (31).
La secreción de pepsina se reduce alrededor del 40 % y se acompaña de la disminución de la secreción de ácido gástrico, lo que genera aumento en la prevalencia de infección por Helicobacter pylori, gastritis atrófica crónica (37) y deficiencia de vitamina B12. La gastritis atrófica comúnmente encontrada en esta población lleva a disminución en la secreción de ácido gástrico, pepsina y factor intrínseco, que a su vez lleva a deficiencia de nutrientes como la vitamina B12. El estudio de Porter identificó deficiencia de esta vitamina en el 38 y el 21 % de los adultos mayores con gastritis atrófica y en las personas que utilizan inhibidores de bomba de protones, respectivamente (38). La dispepsia puede asociarse con causas orgánicas como cáncer, reflujo gastroesofágico (RGE) y enfermedad úlcero-péptica.
La alta prevalencia de RGE se encuentra relacionada con alteraciones esofágicas (disminución de la función del esfínter esofágico inferior), disminución de la peristalsis, hernia hiatal y el empleo de medicamentos inherentes a la edad. El RGE en este grupo poblacional puede ser asintomático durante muchos años hasta que el daño que se produce a nivel esofágico sea severo (39).
Los requerimientos nutricionales se modifican de manera sustancial en RGE solo en los casos en que existe anemia por deficiencia de hierro y en aquellos que hay estrés metabólico secundario a las infecciones pulmonares recurrentes por broncoaspiración. Algunas recomendaciones nutricionales pueden evitar o disminuir el reflujo tales como la disminución en el consumo de alimentos grasosos, chocolate, café cafeínado o descafeínado, alcohol, jugos cítricos y alimentos a base de tomate o salsa de tomate. Las medidas más importantes que ayudan a disminuir la sintomatología del RGE son: evitar comidas copiosas cerca del momento de dormir (incluye siestas) e incluso la ingesta de comidas pequeñas a lo largo del día, la cena debe ser por lo menos tres horas antes de acostarse, se debe elevar la cabecera de la cama y disminuir el consumo de líquidos durante las comidas. Una alimentación baja en grasa, seca y fraccionada durante el día contribuye a disminuir la sintomatología causada por el RGE.
Gastroparesia
Un estómago normal usualmente se vacía entre 2 y 2,5 horas después de una comida mixta y sólida. Por medio de una gammagrafía de vaciamiento para sólidos se pueden medir alteraciones en el vaciamiento gástrico hasta las 4 horas; si existe un retraso más allá de este rango se denomina gastroparesia. Esta patología es más frecuente en personas con diabetes tipo 1 o 2 y se presenta con mayor frecuencia en personas con más edad, en comparación con la idiopática que ocurre en adultos de edad mediana o menores. El manejo de la sintomatología es médico y nutricional. La intervención dietética se enfoca en las modificaciones de la cantidad, composición y textura de los alimentos. Un tratamiento estándar se basa en fraccionar la alimentación entre 4 y 6 comidas pequeñas, bajas en grasa y fibra. Los alimentos blandos, húmedos y líquidos se toleran mejor debido a que abandonan el estómago más rápido por su consistencia, al menor tamaño de sus partículas y a que el estómago prioriza la evacuación de líquidos, cuando los sólidos y líquidos se consumen en forma simultánea. Algunos pacientes toleran más las grasas líquidas que las sólidas, por lo que agregar aceite de oliva o emplear suplementos nutricionales orales, puede contribuir con un aporte de calorías en un volumen menor. Es fundamental que los alimentos estén partidos o cortados en trozos pequeños, que se mastiquen bien antes de deglutirlos para disminuir el tamaño de la partícula. La ingesta de alcohol se debe reducir ya que altera la motilidad gastrointestinal.
Las recomendaciones nutricionales deben ser individualizadas con el objeto de lograr una alimentación balanceada, variada y nutritiva, teniendo en cuenta que se pueden presentar deficiencias de algunas vitaminas como la A, B6 , C y K y de minerales como el hierro, potasio y zinc. La suplementación de estos micronutrientes en forma de pastillas es mal tolerada y puede causar obstrucción por masas de medicamentos no digeridas, denominados farmacobezoares; por lo tanto, se recomiendan suplementos de vitaminas o minerales en forma líquida, masticable o sublingual. En gastroparesia severa, la nutrición puede estar tan comprometida que existe una pérdida de peso continua con compromiso del estado nutricional. En estos casos se necesita un diagnóstico e intervención nutricional temprana, a fin de evitar una complicación mayor. En algunas situaciones la intolerancia a la alimentación, combinada con una continua pérdida de peso y con el deterioro del estado nutricional, hacen necesario la implementación de nutrición enteral distal por sonda (yeyuno) con fórmulas poliméricas libres de FODMAPs (acrónimo por sus siglas en inglés), de oligosacáridos fermentables, disacáridos (lactosa), oligosacáridos, disacáridos (lactosa), monosacáridos (fructosa) y polioles (azúcares de alcoholes como xilitol y maltitol)). Los casos más severos requieren administración distal de fórmulas oligoméricas e incluso nutrición parenteral total o suplementaria (39).
Páncreas, hígado y vesícula biliar
Las secreciones del páncreas, de la vesícula biliar y la función hepática disminuyen con la edad, probablemente como resultado de los cambios regulatorios del tracto gastrointestinal y de enfermedades que afectan los órganos per se. La disminución de la función de estos órganos puede tener efectos profundos en la digestión y absorción tanto de macronutrientes como de micronutrientes, induciendo a estados de desnutrición importantes. Por ejemplo, las alteraciones en la utilización de las grasas puede resultar en aportes calóricos inadecuados, malabsorción de vitaminas liposolubles y esteatorrea. En el caso del hígado, la edad disminuye su tamaño y el flujo sanguíneo, lo que influye en el metabolismo de los medicamentos que el paciente tiene prescritos, los cuales son múltiples en el adulto mayor (39).
Intestino delgado
En el intestino delgado es donde se completa la digestión de proteínas, grasas y casi la totalidad de los carbohidratos, y donde la mayoría de los nutrientes se absorbe. La presencia de enfermedades y alteraciones que afectan el intestino delgado puede influir sobre la capacidad de absorción, lo que genera un efecto profundo en el estado nutricional (22,39).
La absorción intestinal en individuos sanos se ve poco afectada por la edad, y las células epiteliales que se encuentran a lo largo del borde del cepillo de la mucosa del intestino delgado mantienen su función. El tipo y la cantidad de secreciones en respuesta a la presencia y composición del quimo en el intestino delgado pueden cambiar como resultado de alteraciones en los sistemas reguladores secretores. El intestino delgado actúa como una barrera que bloquea agentes infecciosos y tóxicos, evitando que generen procesos nocivos sistémicos. Las alteraciones de la integridad de la mucosa intestinal pueden afectar la absorción de nutrientes y permitir el paso de sustancias nocivas hacia la circulación.
Las alteraciones de la función inmune, del microbioma intestinal y la disminución en la respuesta a las infecciones pueden ocurrir con el transcurso de los años. La enfermedad celíaca o inducida por medicamentos, la enteritis infecciosa, la insuficiencia mesentérica vascular y la obstrucción linfática (40), asimismo, la disminución de la secreción de ácido gástrico puede provocar un sobrecrecimiento bacteriano en el intestino delgado con posterior malabsorción, pérdida de peso y deficiencia de algunos nutrientes (41).
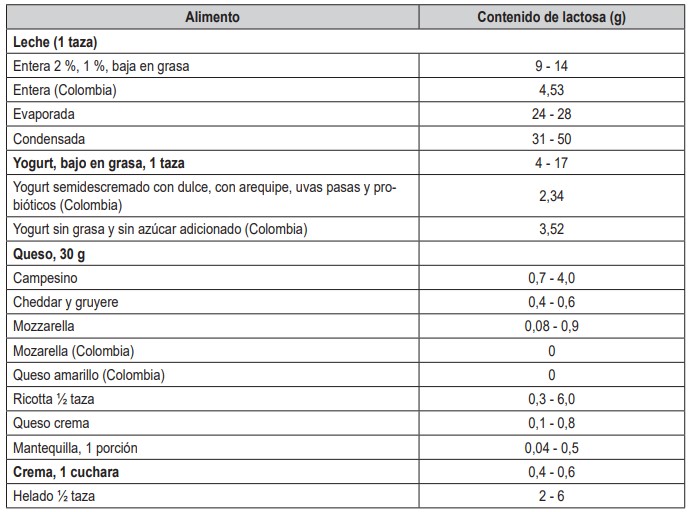
La deficiencia de la disacaridasa lactasa es el desorden más común presente en la digestión de carbohidratos. Los adultos mantienen entre 10 y 30 % de la actividad intestinal de la lactasa y desarrollan sintomatología cuando la ingesta de lactosa supera la producción de lactasa. Es más, el diagnóstico es realizado por el mismo individuo quien presenta distensión, calambres, gases, flatulencia y algunas veces diarrea. Esta sintomatología se produce debido al efecto osmótico de la lactosa no hidrolizada y sin absorber, que atrae líquido hacia el lumen intestinal, resultando en un paso rápido de contenido hacia el intestino delgado y posteriormente al colon. Las bacterias colónicas hidrolizan la lactosa hacia el ácido láctico y ácidos grasos de cadena corta, disminuyendo el pH de la materia fecal. La deficiencia de lactasa en el adulto mayor es importante debido a que la disminución en la ingesta de lácteos genera un potencial déficit, tanto de proteínas como de calcio (39,42,43). En estos casos, la recomendación es el consumo de productos lácteos totalmente deslactosados o bajos en lactosa. Es necesario agregar, que los quesos en general son bajos en lactosa al igual que muchos de los productos lácteos fermentados (tabla 1). Las carnes no contienen muy poca lactosa, solo se encuentra en aquellos que en su elaboración o preparación se les adiciona productos lácteos, como los embutidos. Es posible que los productos a base de leche, como la margarina y la mantequilla puedan contener una baja cantidad de lactosa.
La prohibición generalizada de los lácteos en la población por parte de los profesionales de la salud sin un conocimiento adecuado del contenido de lactosa en los alimentos impacta de manera importante el estado nutricional (42). No es apropiado la recomendación de las bebidas vegetales como soya y almendra, ya que estas no ofrecen la cantidad ni la calidad proteica que aporta la leche de vaca, y carecen de cantidades apropiadas de otros nutrientes como vitamina A, D, calcio y fósforo (44,45).
Tabla 1. Contenido de lactosa en alimentos comúnmente disponibles. Fuente: elaboración a partir de la información de la referencia (73) y de una industria de alimentos en Colombia.
Intestino grueso
En los adultos mayores se observa una degeneración de los mecanismos neurales en el sistema nervioso entérico que puede facilitar un tránsito colónico retrasado y promover el estreñimiento crónico funcional (46). Es la condición más común presente en el adulto mayor y se atribuye a varios factores, principalmente al tipo de alimentación, al comportamiento y la inactividad física. La prevalencia de estreñimiento funcional en adultos mayores se encuentra alrededor del 19,8 % (47), sin embargo, esta cifra puede aumentar a 26,8 % cuando se presenta fragilidad, siendo mayor en mujeres (32,4 %) que en hombres (21,8 %) (48).
Al parecer, la composición de la microbiota es diferente en los adultos mayores que presentan estreñimiento. El estudio de Guo y colaboradores indica que el estreñimiento se asocia con menor concentración de Firmicutes y Proteobacteria, pero que a su vez se observa abundancia de especies como Bacteroides, Prevotella, Lactococcus, Ruminococcus y Butyricimonas, siendo este comportamiento similar en la población evaluada (49).
La deshidratación, la demencia, las limitaciones funcionales, las enfermedades crónicas, las enfermedades neurológicas como la esclerosis múltiple y el Parkinson son factores que pueden desencadenar el estreñimiento en adultos (39).
Existen algunos medicamentos que favorecen esta condición, uno de los más frecuentes es el empleo de opioides; alrededor del 12,6 % de los pacientes que los usan presentan estreñimiento (50). De igual manera, se ha observado que el estreñimiento se asocia con sarcopenia y una marcha lenta (51).
El manejo del estreñimiento crónico requiere un diagnóstico cuidadoso de sus causas y consecuencias. El tratamiento nutricional demanda mantener una ingesta diaria entre 25 y 40 g/d en la alimentación diaria, y suplementación de más de 10 g/d fibra (52). Para esto se debe adecuar la alimentación ajustando el consumo de frutas, verduras, nueces y leguminosas entre 5 y 8 porciones en el día, incremento del consumo de líquidos entre 30 y 35 ml/kg/d (salvo en aquellas condiciones en las que es necesaria la restricción de líquidos) y seleccionar cereales y panes integrales. Es necesario tener en cuenta que el incremento en el consumo de fibra debe acompañarse de aumento en la ingesta de líquidos para evitar la impactación fecal, ya que muchas veces el estreñimiento se presenta por volúmenes de líquidos insuficientes. El incremento súbito en el consumo de fibra o la selección de algunos alimentos puede producir gases, distención y malestar, por lo que se recomienda incrementar paulatinamente la fibra y evaluar la tolerancia a los FODMAPs, seleccionando aquellos alimentos libres o bajos en FODMAPs. El tratamiento del estreñimiento es integral; se recomienda que además del manejo médico y nutricional, la persona tenga una rutina disciplinada para hacer deposición, vaya al baño cuando tenga necesidad y realice ejercicio físico diario. Cuando el consumo de fibra por diferentes razones es limitado, se recomienda el consumo diario de 2 a 4 cucharadas de linaza en 200 ml de agua, con suficiente ingesta de líquidos.
Otros
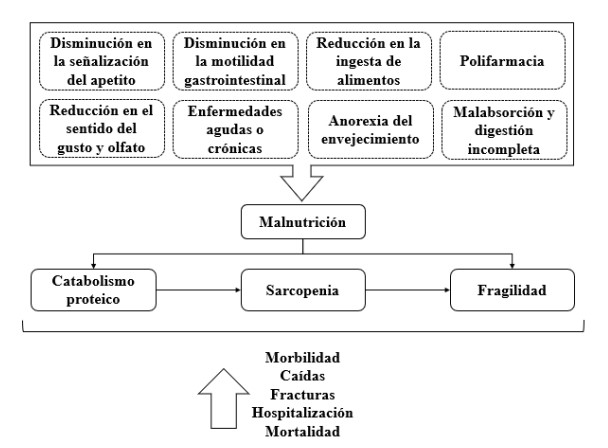
La anorexia del envejecimiento es un síndrome geriátrico altamente prevalente, que describe los cambios relacionados con la edad que reducen el consumo de energía y aumentan la probabilidad de desnutrición, sarcopenia y fragilidad en el adulto mayor, convirtiéndose también en un predictor de morbilidad y mortalidad (7,53,54). Además, una disminución de las hormonas gastrointestinales (p. ej. Grelina), con cambios adversos concomitantes en la señalización anoréxica (p. ej., neuropéptido Y, péptido YY (PYY), orexina A, leptina, colecistoquinina (CCK)), conducen a la alteración de la regulación del apetito. Si bien la grelina es el único péptido que aumenta el apetito, otras hormonas -como CCK y PYY-, se reconocen como mediadores relevantes en la saciedad (55). En la figura 2 se resume la relación entre las alteraciones gastrointestinales y la desnutrición en adultos mayores.
La anorexia en el adulto mayor puede ocurrir como resultado de diferentes factores relacionados con el proceso de envejecimiento, los cuales deben determinarse para poder realizar un tratamiento efectivo. Las dietas restrictivas, bajas o libres de sal y azúcar, consumir comidas abundantes y la dificultad en la adquisición y preparación de alimentos, pueden ser factores modificables. El manejo inicial básico que ayuda a contrarrestar el problema de malnutrición más severo incluye comidas pequeñas, fraccionadas entre 4 y 6 por día, de agradable sabor y comer acompañado. Se recomienda inicialmente la fortificación de alimentos con módulos de proteínas y/o grasas antes de sustituir los alimentos por suplementos nutricionales completos.
Envejecimiento, estado nutricional y dietas restrictivas
En la literatura científica se ha descrito la asociación entre los cambios en el estado nutricional que se presentan durante el envejecimiento, la gran mayoría de ellos relacionados o secundarios a comorbilidades. El estado nutricional en el adulto mayor no debe reducirse a la interpretación del índice de masa corporal derivado de la evaluación del peso y la talla, sino al análisis de otros marcadores como la ingesta de alimentos, los perímetros corporales, la masa muscular, la funcionalidad y el examen físico, todo lo anterior sin olvidar el componente social y económico de este grupo de edad. El metaanálisis de Besora-Moreno y colaboradores (46) indicó que la desnutrición o el riesgo de presentarla en adultos mayores se asocia con tener un bajo nivel educativo (OR 1,48 IC95 % 1,33 a 1,64), vivir solo (OR 1,92 IC95 % 1,73 a 2,14), ser soltero, separado o divorciado (OR 1,73 IC95 % 1,57 a 1,90), y un bajo nivel económico (OR 2,69 IC95 % 2,35 a 3,08) (56).Figura 2. Relación entre las alteraciones gastrointestinales frecuentes en el envejecimiento y la desnutrición. Fuente: elaboración a partir de la referencia (79)
La biodisponibilidad limitada de la proteína, unida a la presencia de enfermedades crónicas, producen cambios en la composición corporal, que incluyen pérdida de agua corporal, masa ósea y magra (62). Cuando hay pérdida en la cantidad y función de la masa muscular se conoce como sarcopenia (63), que puede ser primaria o secundaria a enfermedades (64). Un reciente metaanálisis de revisión tipo sombrilla identificó que la presencia de sarcopenia en adultos mayores tiene una asociación con diferentes desenlaces en salud (tabla 2) (65). De igual manera, a medida que la masa muscular disminuye también lo hace el contenido de agua, lo cual aumenta el riesgo de deshidratación. Esta última es más común cuando se envejece, ya que la respuesta a la sed y la función renal disminuyen (62).
La multimorbilidad, definida como la presencia de dos o más enfermedades en una persona, es otra situación crítica durante el envejecimiento. Un ejemplo de ello es el estudio de Melo y colaboradores en Brasil, que identificó que el 53 % de los adultos mayores presentaban dos o más enfermedades (66), siendo los grupos más comunes las enfermedades cardíacas, las demencias y deficiencias sensoriales; las enfermedades cardíacas, respiratorias y psiquiátricas; la diabetes, enfermedades musculoesqueléticas y vasculares (67), por lo que es lógico pensar que el tratamiento de estas condiciones requieren el uso de varios fármacos a la vez. La Encuesta de Salud de España en 2017, reveló que el 27,3 % de los adultos mayores usan 5 o más medicamentos al día, y 0,9 % utilizan 10 o más medicamentos (68). Se ha descrito interacción entre medicamentos y nutrientes o los efectos secundarios de estos, como la anorexia, las náuseas, el vómito y las pérdidas sensoriale que afectan la ingesta de alimentos con posterior efecto deletéreo sobre el estado nutricional (53,69). En la tabla 3 se describen los efectos secundarios de medicamentos sobre algunos aspectos del estado nutricional.
Dado que la prevalencia de patologías crónicas en el adulto mayor es elevada, para varias de ellas el manejo nutricional es parte integral del tratamiento. Una prioridad para muchos adultos mayores es consumir suficientes alimentos para prevenir la pérdida no intencional de peso y la desnutrición. En este sentido las restricciones alimentarias que están diseñadas con el objetivo de mejorar la salud, pueden tener el efecto contrario, ya que tienen poca variedad y palatabilidad, que reduce el placer de comer y genera una disminución en la ingesta de alimentos (53).
Tabla 2. Efectos de la presencia de sarcopenia sobre diferentes desenlaces en salud en adultos mayores (≥ 65 años). Fuente: elaboración propia a partir de la información de la referencia (65)
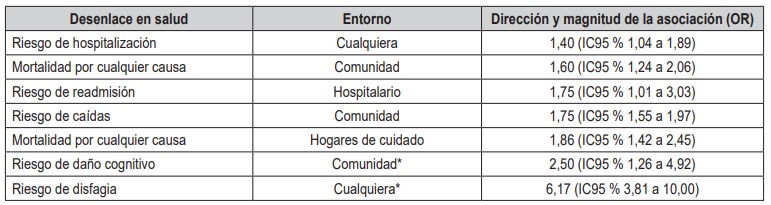
OR: odds ratio; IC95%: intervalo de confianza al 95 %. * Mayores de 60 años.
Cuadro 2. Restricciones injustificadas para el adulto mayor. Fuente: tomado de la referencia (70).

Tabla 3. Efectos secundarios de medicamentos sobre algunos aspectos del estado nutricional. Fuente: Modificado de la referencia (74).
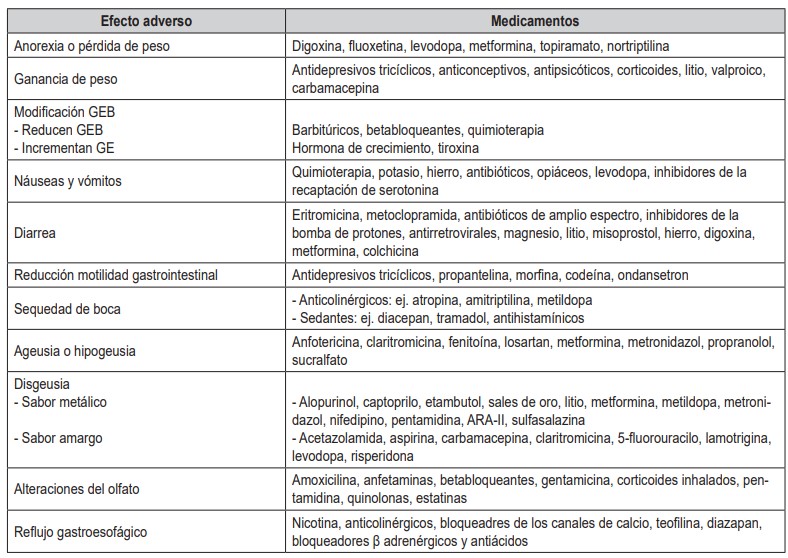
GEB: Gasto energético basal; GE: Gasto energético; ARA-II: Antagonistas de los receptores de la angiotensina II.
Tabla 4. Modificaciones o restricciones alimentarias indicadas en adultos mayores. Fuente: elaboración propia a partir de la información de la referencia (70,71).
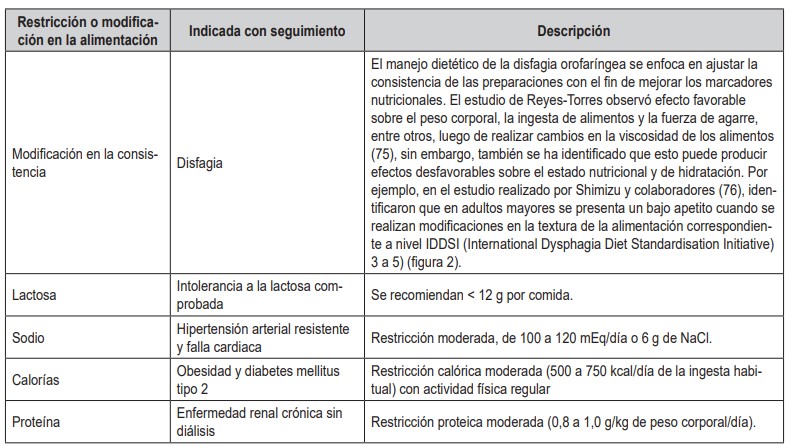
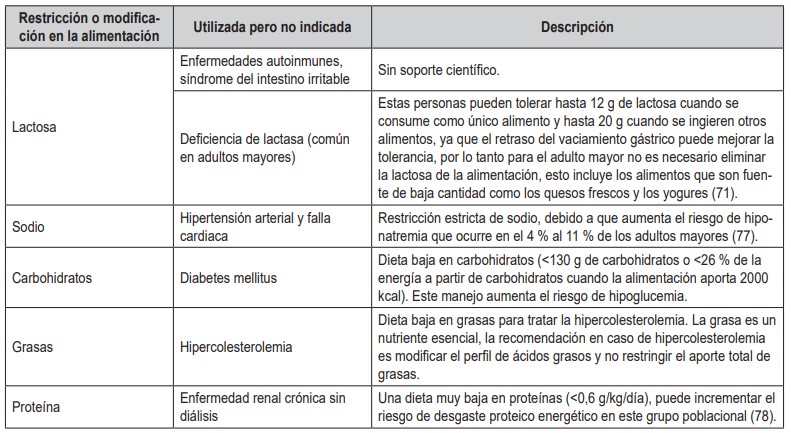
Tabla 5. Modificaciones o restricciones alimentarias utilizadas, pero no indicadas en adultos mayores. Fuente: elaboración propia a partir de la información de la referencia (70,71)
El plan de alimentación de una persona debe determinarse de acuerdo con sus elecciones informadas, metas y preferencias, en lugar de basarse exclusivamente en el diagnóstico (53). En caso de prescribir una restricción dietética, se debe evaluar la relación riesgo/beneficio (generalmente los beneficios de una alimentación menos restrictiva superan los riesgos), realizar evaluación nutricional y periódicamente evaluar la indicación, ya que los adultos mayores pueden sufrir cambios en la condición física rápidamente. En el caso de personas con deterioro funcional, se recomienda adicionalmente la valoración por geriatría (70). En el cuadro 2 se encuentran dietas injustificadas y/o tradicionales que no presentan un beneficio real para los pacientes.
Muchos adultos mayores tienen comorbilidades, por lo cual reciben múltiples restricciones orientadas al manejo de cada enfermedad. Según la guía de nutrición hospitalaria de ESPEN, no se recomienda la combinación de dietas terapéuticas, ya que aumenta el riesgo de una ingesta insuficiente de alimentos y desnutrición (71). En las tablas 4 y 5 se muestran las restricciones más frecuentes y las condiciones para las cuales estarían indicadas con seguimiento y ajuste en caso de ser necesario y aquellas en las cuales no hay indicación.
Conclusiones
Los adultos mayores son una población altamente susceptible a problemas de salud, independientemente si su envejecimiento es saludable o no. Los cambios de las estructuras y la fisiología del tracto gastrointestinal debido al avance de la edad, pueden facilitar la incidencia de la desnutrición, y con mayor magnitud, si se presenta una o más enfermedades, sumado al efecto iatrogénico de los tratamientos médicos. En Colombia existe una baja frecuencia en la atención de servicio en nutrición en este grupo poblacional (15,1 % según SABE 2015) (72). Por tal motivo, la implementación de la atención nutricional más el uso de programas de actividad física puede ayudar a reducir los efectos negativos de la vejez y contribuir a mantener o mejorar el estado de salud y la calidad de vida. Las restricciones nutricionales no se recomiendan en el adulto mayor y se deben limitar a las estrictamente necesarias para evitar la pérdida de peso y el camino hacia la malnutrición. La polifarmacia es un factor importante para la falta de apetito, las alteraciones del tracto gastrointestinal y la disminución de algunos micronutrientes. Una terapia nutricional médica asesorada por un profesional en nutrición y dietética contribuye a un mejor cuidado integral del adulto mayor.Financiación
Los autores manifiestan que la financiación para la elaboración de este texto proviene de recursos propios del Centro Latinoamericano de Nutrición (CELAN).Conflicto de interés
Los autores manifiestan que no presentan ningún tipo de conflicto de interés con el contenido del artículo.
Referencias
1. Ministerio de Salud y Protección Social. Envejecimiento
y Vejez [Internet]. Minsalud.gov.co. 2022 [Consultado 23
de mayo de 2022]. Disponible en: https://www.minsalud.gov.co/proteccionsocial/promocion-social/Paginas/envejecimiento-vejez.aspx
2. Departamento Administrativo Nacional de Estadística. Adulto mayor en Colombia: características generales [Internet]. Dane.gov.co; 2021 [Consultado 23 de mayo de 2022]9. Disponible en:
https://www.dane.gov.co/files/investigaciones/genero/presentacion-caracteristicas-generales-adulto-mayor-en-colombia.pdf
3. Chavarro-Carvajal D, Venegas-Sanabria L, Cano C, Cortés Sarmiento D, Saavedra Marín AM. Factores asociados a malnutrición en población adulta mayor colombiana: análisis secundario de la encuesta SABEColombia. [Internet]. ResearchGate.net. 2018. [Consultado 23 de mayo de 2022] Disponible en:
https://www.researchgate.net/publication/342215481-FACTORES-ASOCIADOS-A-MALNUTRICION-EN-POBLACION-ADULTA-MAYOR-COLOMBIANA_ANALISIS_SECUNDARIO_DE_LA_ENCUESTA_SABE-COLOMBIA
4. Arias Delgado DA, Cepeda Alfonso L, Coca León D, Chavarro-Carvajal D, Heredia Ramírez R, Arias Delgado DA, et al. Factores asociados a caídas en el servicio ambulatorio de geriatría de un hospital universitario en Bogotá (Colombia). Rev Cienc Salud. 2021;19(1):113-23.
5. Tang S, Liu M, Yang T, Ye C, Gong Y, Yao L, et al. Association between falls in elderly and the number of chronic diseases and health-related behaviors based on CHARLS 2018: health status as a mediating variable. BMC Geriatr. 2022;22(1):374.
6. Rodríguez MG, Sichacá EG, Rodríguez MG, Sichacá EG. Mortalidad por desnutrición en el adulto mayor, Colombia, 2014-2016. Biomédica. 2019;39(4):663-72.
7. Corcoran C, Murphy C, Culligan EP, Walton J, Sleator RD. Malnutrition in the elderly. Sci Prog. 2019;102(2):171-80.
8. Syed Q, Hendler KT, Koncilja K. The Impact of Aging and Medical Status on Dysgeusia. Am J Med. 2016;129(7):753.e1-753.e6.
9. Correia C, Lopez KJ, Wroblewski KE, Huisingh-Scheetz M, Kern DW, Chen RC, et al. Global Sensory Impairment in Older Adults in the United States. J Am Geriatr Soc. 2016;64(2):306-13.
10. Ahmed T, Haboubi N. Assessment and management of nutrition in older people and its importance to health. Clin Interv Aging. 2010;5:207-16.
11. Siddique N, O’Donoghue M, Casey MC, Walsh JB. Malnutrition in the elderly and its effects on bone health - A review. Clin Nutr ESPEN. 2017;21:31-9.
12. Takehara S, Hirani V, Wright FAC, Naganathan V, Blyth FM, Le Couteur DG, et al. Appetite, oral health and weight loss in community-dwelling older men: an observational study from the Concord Health and Ageing in Men Project (CHAMP). BMC Geriatr. 2021;21(1):255.
13. Nakamura M, Ojima T, Nakade M, Ohtsuka R, Yamamoto T, Suzuki K, et al. Poor Oral Health and Diet in Relation to Weight Loss, Stable Underweight, and Obesity in Community-Dwelling Older Adults: A Cross-Sectional Study From the JAGES 2010 Project. J Epidemiol. 2016;26(6):322-9.
14. Kiesswetter E, Keijser BJF, Volkert D, Visser M. Association of oral health with body weight: a prospective study in community-dwelling older adults. Eur J Clin Nutr. 2020;74(6):961-9. 15.
15. Ohara Y, Hirano H, Yoshida H, Obuchi S, Ihara K, Fujiwara Y, et al. Prevalence and factors associated with xerostomia and hyposalivation among community-dwelling older people in Japan. Gerodontology. 2016;33(1):20-7.
16. Pérez-González A, Suárez-Quintanilla JA, Otero-Rey E, Blanco-Carrión A, Gómez-García FJ, Gándara-Vila P, et al. Association between xerostomia, oral and general health, and obesity in adults. A cross-sectional pilot study. Med Oral Patol Oral Cirugia Bucal. 2021;26(6):e762- 9.
17. Fornari CB, Bergonci D, Stein CB, Agostini BA, Rigo L. Prevalence of xerostomia and its association with systemic diseases and medications in the elderly: a cross-sectional study. Sao Paulo Med J Rev Paul Med. 2021;139(4):380-7.
18. Fernandes MS, Castelo PM, Chaves GN, Fernandes JPS, Fonseca FLA, Zanato LE, et al. Relationship between polypharmacy, xerostomia, gustatory sensitivity, and swallowing complaints in the elderly: A multidisciplinary approach. J Texture Stud. 2021;52(2):187-96.
19. Lee KA, Park JC, Park YK. Nutrient intakes and medication use in elderly individuals with and without dry mouths. Nutr Res Pract. 2020;14(2):143-51.
20. Madsen JL, Graff J. Effects of ageing on gastrointestinal motor function. Age Ageing. 2004;33(2):154-9.
21. Doan TN, Ho WC, Wang LH, Chang FC, Nhu NT, Chou LW. Prevalence and Methods for Assessment of Oropharyngeal Dysphagia in Older Adults: A Systematic Review and Meta-Analysis. J Clin Med. 2022;11(9):2605.
22. Ravindran N, Moskovitz D, Kim Y. The aging gut. En: Chernoff R, editor. Geriatric nutrition.a4ta ed. Burlington, Massachusetts: Jones & Bartlett Learning; 2014. p. 235- 75.
23. Kjaersgaard A, Pallesen H. First-Hand Experience of Severe Dysphagia Following Brainstem Stroke: Two Qualitative Cases. Geriatr Basel Switz. 2020;5(1):E15.
24. Yang C, Pan Y. Risk factors of dysphagia in patients with ischemic stroke: A meta-analysis and systematic review. PloS One. 2022;17(6):e0270096.
25. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 2005;36(12):2756-63.
26. Besanko LK, Burgstad CM, Cock C, Heddle R, Fraser A, Fraser RJL. Changes in esophageal and lower esophageal sphincter motility with healthy aging. J Gastrointest Liver Dis JGLD. 2014;23(3):243-8.
27. Andrews JM, Fraser RJ, Heddle R, Hebbard G, Checklin H. Is esophageal dysphagia in the extreme elderly (>or=80 years) different to dysphagia younger adults? A clinical motility service audit. Dis Esophagus Off J Int Soc Dis Esophagus. 2008;21(7):656-9.
28. Logemann JA, Larsen K. Oropharyngeal dysphagia: pathophysiology and diagnosis for the anniversary issue of Diseases of the Esophagus. Dis Esophagus Off J Int Soc Dis Esophagus. 2012;25(4):299-304.
29. Dumic I, Nordin T, Jecmenica M, Stojkovic Lalosevic M, Milosavljevic T, Milovanovic T. Gastrointestinal Tract Disorders in Older Age. Can J Gastroenterol Hepatol. 2019;2019:6757524.
30. O’Mahony D, O’Leary P, Quigley EMM. Aging and intestinal motility: a review of factors that affect intestinal motility in the aged. Drugs Aging. 2002;19(7):515-27.
31. International Dysphagia Diet Standardisation Initiative. Complete IDDSI Framework. Detailed definitions 2.0 | 2019. [Internet]. 2019 p. 1-26. Disponible en: https://iddsi.org/IDDSI/media/images/Complete_IDDSI_Framework_Final_31July2019.pdf
32. Soenen S, Rayner CK, Horowitz M, Jones KL. Gastric Emptying in the Elderly. Clin Geriatr Med. 2015;31(3):339-53.
33. Watson LE, Xie C, Wang X, Li Z, Phillips LK, Sun Z, et al. Gastric Emptying in Patients With Well-Controlled Type 2 Diabetes Compared With Young and Older Control Subjects Without Diabetes. J Clin Endocrinol Metab. 2019;104(8):3311-9.
34. Huang HH, Wang TY, Yao SF, Lin PY, Chang JCY, Peng LN, et al. Gastric Mobility and Gastrointestinal Hormones in Older Patients with Sarcopenia. Nutrients. 2022;14(9):1897.
35. Serra-Prat M, Mans E, Palomera E, Clavé P. Gastrointestinal peptides, gastrointestinal motility, and anorexia of aging in frail elderly persons. Neurogastroenterol Motil Off J Eur Gastrointest Motil Soc. 2013;25(4):291-e245.
36. Wysokiński A, Sobów T, Kłoszewska I, Kostka T. Mechanisms of the anorexia of aging-a review. Age Dordr Neth. 2015;37(4):9821.
37. Feldman M, Cryer B, McArthur KE, Huet BA, Lee E. Effects of aging and gastritis on gastric acid and pepsin secretion in humans: a prospective study. Gastroenterology. 1996;110(4):1043-52.
38. Porter KM, Hoey L, Hughes CF, Ward M, Clements M, Strain J, et al. Associations of atrophic gastritis and proton-pump inhibitor drug use with vitamin B-12 status, and the impact of fortified foods, in older adults. Am J Clin Nutr. 2021;114(4):1286-94.
39. Ducker T, Truong-Leikauf M. Nutritional implications of gastrointestinal disorders. En: Bernstein M, Munoz N, editores. Nutrition for the older adult.e3ra en. Burlington, Massachusetts: Jones & Bartlett Learning; 2020. p. 217-51.
40. Schiller LR. Maldigestion Versus Malabsorption in the Elderly. Curr Gastroenterol Rep. 2020;22(7):33.
41. Parlesak A, Klein B, Schecher K, Bode JC, Bode C. Prevalence of small bowel bacterial overgrowth and its association with nutrition intake in nonhospitalized older adults. J Am Geriatr Soc. 2003;51(6):768-73.
42. Dewiasty E, Setiati S, Agustina R, Istanti R, Roosheroe AG, Abdullah M, et al. Comparisons of Characteristics and Nutritional Inadequacies in Indonesian Older Adults Consuming or Refraining from Dairy Products. Acta Medica Indones. 2022;54(2):255-65.
43. Dewiasty E, Setiati S, Agustina R, Roosheroe AG, Abdullah M, Istanti R, et al. Prevalence of lactose intolerance and nutrients intake in an older population regarded as lactase non-persistent. Clin Nutr ESPEN. 2021;43:317- 21.
44. Smith NW, Dave AC, Hill JP, McNabb WC. Nutritional assessment of plant-based beverages in comparison to bovine milk. Front Nutr. 2022;9:957486.
45. Islam N, Shafiee M, Vatanparast H. Trends in the consumption of conventional dairy milk and plant-based beverages and their contribution to nutrient intake among Canadians. J Hum Nutr Diet Off J Br Diet Assoc. 2021;34(6):1022-34.
46. Soenen S, Rayner CK, Jones KL, Horowitz M. The ageing gastrointestinal tract. Curr Opin Clin Nutr Metab Care. 2016;19(1):12-8.
47. Jeong E, Kim JA, Kim BS, Lee CK, Kim M, Won CW. Functional Constipation and Anorexia in CommunityDwelling Older Adults: Korean Frailty and Aging Cohort Study (KFACS). Int J Environ Res Public Health. 2021;18(11):5754.
48. Arco S, Saldaña E, Serra-Prat M, Palomera E, Ribas Y, Font S, et al. Functional Constipation in Older Adults: Prevalence, Clinical Symptoms and Subtypes, Association with Frailty, and Impact on Quality of Life. Gerontology. 2022;68(4):397-406.
49. Guo M, Yao J, Yang F, Liu W, Bai H, Ma J, et al. The composition of intestinal microbiota and its association with functional constipation of the elderly patients. Future Microbiol. 2020;15:163-75.
50. FitzHenry F, Eden SK, Denton J, Cao H, Cao A, Reeves R, et al. Prevalence and Risk Factors for Opioid-Induced Constipation in an Older National Veteran Cohort. Pain Res Manag. 2020;2020:5165682.
51. Park H, Lim J, Baek JY, Lee E, Jung HW, Jang IY. Status of Constipation and Its Association with Sarcopenia in Older Adults: A Population-Based Cohort Study. Int J Environ Res Public Health. 2021;18(21):11083.
52. van der Schoot A, Drysdale C, Whelan K, Dimidi E. The effect of fiber supplementation on chronic constipation in adults: an updated systematic review and metaanalysis of randomized controlled trials. Am J Clin Nutr. 2022;nqac184.
53. Dorner B, Friedrich EK. Position of the Academy of Nutrition and Dietetics: Individualized Nutrition Approaches for Older Adults: Long-Term Care, Post-Acute Care, and Other Settings. J Acad Nutr Diet. 2018;118(4):724-35.
54. Landi F, Liperoti R, Lattanzio F, Russo A, Tosato M, Barillaro C, et al. Effects of anorexia on mortality among older adults receiving home care: an observation study. J Nutr Health Aging. 2012;16(1):79-83.
55. Moss C, Dhillo WS, Frost G, Hickson M. Gastrointestinal hormones: the regulation of appetite and the anorexia of ageing. J Hum Nutr Diet Off J Br Diet Assoc. 2012;25(1):3-15.
56. Besora-Moreno M, Llauradó E, Tarro L, Solà R. Social and Economic Factors and Malnutrition or the Risk of Malnutrition in the Elderly: A Systematic Review and Meta-Analysis of Observational Studies. Nutrients. 2020;12(3).
57. Hengeveld LM, Boer JMA, Gaudreau P, Heymans MW, Jagger C, Mendonça N, et al. Prevalence of protein intake below recommended in community-dwelling older adults: a meta-analysis across cohorts from the PROMISS consortium. J Cachexia Sarcopenia Muscle. 2020;11(5):1212-22.
58. Deutz NEP, Bauer JM, Barazzoni R, Biolo G, Boirie Y, Bosy-Westphal A, et al. Protein intake and exercise for optimal muscle function with aging: recommendations from the ESPEN Expert Group. Clin Nutr Edinb Scotl. 2014;33(6):929-36.
59. Liu X, Hu Z, Xu X, Li Z, Chen Y, Dong J. The associations of plant-based protein intake with all-cause and cardiovascular mortality in patients on peritoneal dialysis. Nutr Metab Cardiovasc Dis NMCD. 2020;30(6):967-76.
60. Huang J, Liao LM, Weinstein SJ, Sinha R, Graubard BI, Albanes D. Association Between Plant and Animal Protein Intake and Overall and Cause-Specific Mortality. JAMA Intern Med. 2020;180(9):1173-84.
61. Naghshi S, Sadeghi O, Willett WC, Esmaillzadeh A. Dietary intake of total, animal, and plant proteins and risk of all cause, cardiovascular, and cancer mortality: systematic review and dose-response meta-analysis of prospective cohort studies. BMJ. 2020;370:m2412.
62. van Asselt D, de Groot LCPGM. Aging and Changes in Body Composition. En: Raats MM, de Groot LCPGM, van Asselt D, es. Food for the Aging Population [Internet]. 2da ed. Woodhead Publishing; 2017 [consuitado 4 de abril de 2022]. p. 171-84.. Disponible en: https://www.sciencedirect.com/science/article/pii/ B9780081003480000081
63. Cruz-Jentoft A, Bahat G, Bauer J, Boirie Y, Bruyere O, Cederholm T. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 2019;48(4):16- 31.
64. Han A, Bokshan SL, Marcaccio SE, DePasse JM, Daniels AH. Diagnostic Criteria and Clinical Outcomes in Sarcopenia Research: A Literature Review. J Clin Med. 2018;7(4).
65. Xia L, Zhao R, Wan Q, Wu Y, Zhou Y, Wang Y, et al. Sarcopenia and adverse health-related outcomes: An umbrella review of meta-analyses of observational studies. Cancer Med. 2020;9(21):7964-78.
66. Melo LA de, Lima KC de. Prevalence and factors associated with multimorbidities in Brazilian older adults. Cienc Saude Coletiva. 2020;25(10):3869-77.
67. Vetrano DL, Damiano C, Tazzeo C, Zucchelli A, Marengoni A, Luo H, et al. Multimorbidity Patterns and 5-Year Mortality in Institutionalized Older Adults. J Am Med Dir Assoc. 2022;S1525-8610(22)00107-4.
68. Gutiérrez-Valencia M, Aldaz Herce P, Lacalle-Fabo E, Contreras Escámez B, Cedeno-Veloz B, Martínez-Velilla N. Prevalence of polypharmacy and associated factors in older adults in Spain: Data from the National Health Survey 2017. Med Clin (Barc). 2019;153(4):141-50.
69. Eyigor S, Kutsal YG, Toraman F, Durmus B, Gokkaya KO, Aydeniz A, et al. Polypharmacy, Physical and Nutritional Status, and Depression in the Elderly: Do Polypharmacy Deserve Some Credits in These Problems? Exp Aging Res. 2021;47(1):79-91.
70. Darmon P, Kaiser MJ, Bauer JM, Sieber CC, Pichard C. Restrictive diets in the elderly: never say never again? Clin Nutr Edinb Scotl. 2010;29(2):170-4.
71. Thibault R, Abbasoglu O, Ioannou E, Meija L, OttensOussoren K, Pichard C, et al. ESPEN guideline on hospital nutrition. Clin Nutr Edinb Scotl. 2021;40(12):5684- 709.
72. Ministerio de Proteccion Social. SABE Colombia 2015: Estudio Nacional de Salud, Bienestar y Envejecimiento. Resumen ejecutivo. Bogotá, Colombia: Ministerio de Salud y Proteccion Social; 2015 p. 6.
73. Lactose content of different foods [Internet].Uptodate.com. 2022 [Consuitado 31 de mayo de 2022]. Disponible en:
https://www.uptodate.com/contents/image?imageKey=PI%2F55938
74. Calvo M. Nutrición en el paciente polimedicado. Nutr Hosp. 2012;5(1):64-76.
75. Reyes-Torres CA, Castillo-Martínez L, Reyes-Guerrero R, Ramos-Vázquez AG, Zavala-Solares M, CassisNosthas L, et al. Design and implementation of modified-texture diet in older adults with oropharyngeal dysphagia: a randomized controlled trial. Eur J Clin Nutr. 2019;73(7):989-96.
76. Shimizu A, Fujishima I, Maeda K, Murotani K, Kayashita J, Ohno T, et al. Texture-Modified Diets are Associated with Poor Appetite in Older Adults who are Admitted to a Post-Acute Rehabilitation Hospital. J Am Med Dir Assoc. 2021;S1525-8610(21)00484-9.
77. Jastaniah N, Sagim RA, Sanyour RM, Alamri DM, Bajandouh RH, Shaheen EA, et al. A Retrospective Chart Review: The Prevalence of Hyponatremia Among Elderly Inpatients in a Tertiary Care Centre in Saudi Arabia. Cureus. 2022;14(3):e22960.
78. Borkhanova EG, Khalfina TN, Maksudova AN. ¿Should we prescribe low-protein diet for geriatric patient with chronic kidney disease? Vopr Pitan. 2022;91(2):21-30.
79. Norman K, Haß U, Pirlich M. Malnutrition in Older AdultsRecent Advances and Remaining Challenges. Nutrients. 2021;13(8):2764.
Recibido: 06 de Junio de 2022
Aceptado: 06 de Septiembre de 2022
Correspondencia:
David Fernando Lopez Daza
david.lopez@nutricioncelan.com
Aceptado: 06 de Septiembre de 2022
Correspondencia:
David Fernando Lopez Daza
david.lopez@nutricioncelan.com