Enfermedad por reflujo gastroesofágico
..................
Leonardo
Fabio Ramírez Ospina ¹
, Bernardo Borráez-Segura ¹ ² ³
Resumen
La enfermedad por reflujo gastroesofágico es una patología multifactorial que ocurre por el paso del contenido gástrico al esófago e incluso a la cavidad oral. La prevalencia actual a nivel mundial es del 8 - 33 % y ocurre a cualquier edad, con un predominio en el género femenino. La incidencia de los síntomas en Suramérica es del 17,6 % y en nuestro país tiene una prevalencia de alrededor del 13 %. Los principales factores de riesgo son el sobrepeso y la obesidad, así como la presencia de hernia hiatal. También se ha relacionado con algunos medicamentos y la ingesta de alimentos como café, chocolate y comidas grasas.
Los síntomas típicos son la pirosis y la regurgitación, que generalmente son episódicos. También pueden ocurrir síntomas extraesofágicos de tipo laríngeo y pulmonares como ronquera, aclaramiento de la garganta y tos crónica, asociadas con faringitis, laringitis y en algunos casos fibrosis pulmonar.
El diagnóstico se realiza mediante endoscopia de vías digestivas altas y su tratamiento generalmente se basa en cambios en el estilo de vida y en el uso de inhibidores de la bomba de protones, lo que representa un alto gasto para el paciente y las instituciones de salud. En casos avanzados puede ser necesario el manejo quirúrgico.
Key words: Reflujo gastroesofágico; pirosis; regurgitación; estilo de vida; inhibidores de la bomba de protones; cirugía.
..............
² Departamento de Cirugía Gastrointestinal y Endoscopia Digestiva. Liga Contra el Cáncer. Risaralda. Colombia.
³ Departamento de Ciencias Clínicas, Universidad Tecnológica de Pereira. Colombia.
Gastroesophageal reflux disease
Abstract
Gastroesophageal reflux disease is a multifactorial pathology that occurs due to the passage of gastric content into the esophagus and even into the oral cavity. The current prevalence worldwide is 8 - 33% and occurs at any age, with a predominance in the female gender. The incidence of symptoms in South America is 17.6% and in ours it has a prevalence of around 13%. The main risk factors are overweight and obesity, as well as the presence of hiatal hernia. It has also been linked to some medications and the intake of foods such as coffee, chocolate and fatty foods.
Typical symptoms are heartburn and regurgitation, which are usually episodic. Extra-esophageal symptoms of the laryngeal and pulmonary type may also occur, such as hoarseness, clearing of the throat and chronic cough, associated with pharyngitis, laryngitis and in some cases pulmonary fibrosis.
The diagnosis is made by endoscopy of the upper digestive tract and its treatment is generally based on changes in lifestyle and the use of proton pump inhibitors, which represents a high expense for the patient and health institutions. In advanced cases, surgical management may be necessary.
Key words: Gastroesophageal reflux; pyrosis; regurgitation; Lifestyle; Proton-pump inhibitor; surgery.
Introducción
La enfermedad por reflujo gastroesofágico (ERGE) es una condición multifactorial secundaria al paso del contenido del estómago al esófago, atribuible a alteraciones anatómicas o fisiológicas de la unión esofagogástrica (UEG), la motilidad esofágica y/o gástrica. Es uno de los trastornos gastrointestinales más frecuentes a nivel mundial, con un aumento progresivo que se desarrolla por un desequilibrio entre los factores protectores y de riesgos. Su diagnóstico es presuntivo y frecuentemente requiere confirmación y ampliación diagnósticas.El objetivo de nuestro artículo en presentar una revisión actualizada de la ERGE, así como sus principales claves en el diagnóstico y tratamiento.
Definición
Es una condición multifactorial secundaria al paso del
contenido gástrico al esófago, que en ocasiones puede
llegar hasta la cavidad oral, causando síntomas o complicaciones (1,2).
Epidemiología
Es un trastorno digestivo frecuente alrededor del mundo, en constante crecimiento, con una prevalencia entre 8 y 33 % en todas las edades y géneros, siendo predominante en mujeres (2,3). En Estados Unidos se estima una prevalencia del 18,1 al 27,8 %, en la que alrededor de la mitad de la población ha informado la presencia de síntomas en algún momento de su vida (4-7). Para Suramérica se estima una incidencia de síntomas de 17,6 % y para nuestro país una prevalencia alrededor del 13 % (1,8).
En nuestro país, la prevalencia estimada de síntomas de ERGE reportada por Paramo-Hernández y colaboradores es de 11,98 %, con mayor prevalencia en ciudades como Barranquilla y Medellín, en mujeres y en pacientes con comorbilidades asociadas. (9)
Su alta frecuencia y crecimiento progresivo se asocian usualmente con malos hábitos en el estilo de vida. El impacto socioeconómico debido a ingesta de Inhibidores de Bomba de Protones (IBP), así como la necesidad de exámenes diagnósticos asociados a alteración en la calidad de vida e impacto psicológico derivan en ausencia laboral, disminución de la productividad y generación de altos costos (1,2).
Factores de riesgo
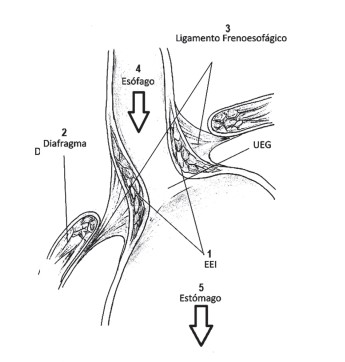
Se han propuesto múltiples factores de riesgo, siendo los principales el sobrepeso y obesidad, que aumentan la presión intraabdominal empujando el contenido gástrico de vuelta al esófago (10).La hernia hiatal (HH) está relacionada con ERGE y también con un aumento de la presión intraabdominal, se genera un gradiente de presión transdiafragmático entre la cavidad torácica y abdominal a nivel de la unión esofagogástrica, que resulta en debilitamiento de la membrana frenoesofágica y ensanchamiento del hiato esofágico. Estos cambios precipitan eventos de reflujo al igual que el embarazo, estreñimiento crónico y enfermedad pulmonar obstructiva crónica (figura 1) (1,2). Muchos alimentos y fármacos se han relacionado con disminución de la presión del esfínter esofágico inferior (EEI) o irritación de la mucosa esofágica. Entre los medicamentos descritos están el ácido acetil salicílico, AINES, nitroglicerina, bloqueadores de canales de calcio, anticolinérgicos, antidepresivos, sildenafilo, albuterol y glucagón. Adicionalmente, se ha planteado una relación con café, chocolate y comidas grasas exacerbando los síntomas, sin embargo, su asociación es contradictoria. Otros estudios sugieren una relación directa con el tabaquismo, mientras que las asociaciones con bebidas carbonatadas, sobrealimentación e ingesta rápida son débiles o inexistentes (1,11).
Son diversas las enfermedades que pueden generar alteraciones esofágicas como las enfermedades del tejido conectivo (Esclerosis sistémica y Esclerodermia) y de los trastornos endocrinos y metabólicos como diabetes mellitus. (7)
Figura 1. Barrera antirreflujo y factores protectores.
1. EEI, 2. Diafragma, 3. Ligamento Frenoesofágico,
4. Aclaramiento y motilidad esofágica y 5. Motilidad
gástrica
Fisiopatología
Cierto grado de reflujo gastroesofágico es fisiológico y
no suele generar síntomas, y de generarlos suelen ser
leves, autolimitados y no alteran la calidad de vida ni
generan complicaciones (1,5).Barrera del EEI
El reflujo ocurre cuando la presión del EEI es anormalmente baja, lo que contrasta con una presión gástrica mayor que la esofágica. En comparación con sujetos sanos, se ha demostrado que las personas con obesidad, embarazo o trastornos del vaciamiento gástrico tienen una presión gástrica y gradiente de presión gastroesofágico promedio significativamente más altos con un esfínter corto e hipotenso (figura 2) (4,5).Relajaciones transitorias del EEI (RTEEI)
Son la principal causa de episodios de reflujo y se refieren a la relajación espontánea y transitoria del EEI sin deglución. El tiempo de relajación puede durar entre 10 y 45 segundos o más, y pueden ocurrir en personas sanas con una presión normal o en pacientes con ERGE. Los primeros presentan reflujo gaseoso y la mayoría de los casos sin síntomas evidentes, mientras que los segundos suelen presentar reflujo ácido, asociado con enfermedades crónicas en la mayoría de los casos (5).Trastornos de la motilidad esofágica
La capacidad de evacuación del esófago incluye la neutralización del reflujo por la saliva, el peso de los alimentos y la protrusión por peristaltismo esofágico.Las contracciones peristálticas pueden eliminar el contenido ácido que vuelve al esófago; sin embargo, las contracciones no peristálticas son ineficaces debido a su reducida capacidad para eliminar contenido refluido, lo que provoca un contacto prolongado con el ácido y mayor daño a la mucosa esofágica (3,6).
Los trastornos de la motilidad esofágica se presentan en el 40 - 60 % de los pacientes con ERGE como motilidad esofágica inefectiva (MEI) u otro trastorno. Adicionalmente, cuando los eventos de reflujo ácido aumentan, se producen cambios en la motilidad esofágica, que se manifiestan con disminución de la presión, longitud del EEI y la integral contráctil distal (ICD) (3,6).
Incremento del gradiente de presión toraco-abdominal
Los factores que incrementan la presión intraabdominal como la obesidad y anormalidades en el vaciamiento gástrico, aumentan el reflujo jugando un rol importante en el desarrollo de la enfermedad. (1,4)Presentación clínica
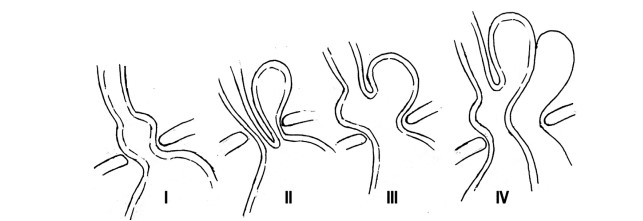
Se presenta sintomatología episódica y variable en intensidad que se alterna con periodos de remisión. Los síntomas típicos de la enfermedad son pirosis y regurgitación; la pirosis es el más frecuente y lo constituye la presencia de acidez, ardor o molestia retroesternal que puede irradiarse hacia el cuello, empeorando después de comidas o en posición supino. Por su parte, la regurgitación es el reflujo del contenido gástrico hacia la boca o hipofaringe, y puede asociarse con presencia de síntomas extraesofágicos (2) que incluyen síntomas laríngeos y pulmonares como roquera, aclaramiento de la garganta y tos crónica, y condiciones asociadas como faringitis, laringitis y en algunos casos fibrosis pulmonar. Adicionalmente, se ha asociado con la exacerbación de neumopatías, así como con arritmias cardiacas refractarias al tratamiento. La presencia de síntomas extraesofágicos o su asociación con otras condiciones es un reto diagnóstico por su dificultad al establecer una asociación clara (11).Figura 2. Tipos de hernia hiatal. 1. HH por deslizamiento, 2. HH paraesofágica, 3. Mixta, 4. Combinada con otro órgano
Diagnóstico
Los estudios son utilizados en persistencia de síntomas a pesar del tratamiento, incertidumbre diagnóstica y evaluación prequirúrgica o previo a intervención endoscópica.El diagnóstico inicial es presuntivo y se basa en manifestaciones clínicas. Se inicia una prueba terapéutica con cambios en el estilo de vida e inhibidores de bomba de protones (IBP), sin embargo 30 - 40 % de los pacientes persisten con síntomas (12). Por otro lado, 60 % de los pacientes con ERGE tienen endoscopia de vías digestivas altas (EVDA) normal, lo que se conoce como enfermedad por reflujo no erosiva (ERNE) (13,14). Su tratamiento generalmente se basa en IBP, pero cerca del 50 % de estos pacientes fallan en responder parcial o completamente al tratamiento presentando un trastorno funcional del esófago asociado a hipersensibilidad (pirosis funcional o hipersensibilidad al reflujo) (14).
La evidencia concluyente de reflujo incluye esofagitis erosiva grado C y D, presencia de Esófago de Barrett (EB) o estenosis péptica, y un tiempo de exposición al acido del esófago distal (TEA) > 6 % en pHmetría. Adicionalmente, la EVDA normal no descarta ERGE, pero brinda evidencia de apoyo para excluir el diagnóstico junto con una TEA distal <4 % y <40 episodios de reflujo en la pHmetría, sin IBP (3).
Prueba terapéutica con IBP
La respuesta sintomática con IBP no equivale a un diagnóstico de ERGE y tiene una sensibilidad del 71 % y especificidad del 44 % al compararse con la combinación de endoscopia y pHmetría (9). Una de sus principales limitaciones es la fuerte modulación de los síntomas por la hipersensibilidad esofágica, así como las variaciones en la dosificación y duración de la prueba. Los episodios de reflujo débilmente ácidos pueden ser una proporción importante de los episodios de reflujo y cerca de 5 % de los pacientes pueden presentar episodios de reflujo no ácido con una pobre respuesta (15).No obstante, a pesar de la baja especificidad y la elevada respuesta al placebo, el enfoque del tratamiento empírico con IBP es menos costoso que las pruebas diagnósticas, lo que sin duda resulta en sobrediagnóstico y uso indiscriminado de IBP (1,3).
Para evaluar la respuesta al tratamiento se requiere un ciclo con IBP de duración adecuada (8 semanas) y, ante la persistencia de síntomas y duda diagnóstica, se deben considerar estudios complementarios (2,8).
EVDA y biopsia
Es una prueba objetiva para evaluar los cambios en
la mucosa y presencia de complicaciones. En pacientes con síntomas de
ERGE que también presentan
síntomas de alarma como disfagia, pérdida de peso,
sangrado, emesis o anemia su indicación en clara, así
como en pacientes con pobre respuesta al tratamiento
(10,16). En la esofagitis de grado C o D, el EB o la esofagitis erosiva (EE) se consideran evidencia confirmatoria de ERGE (1,3,4). Sin embargo, la EE se encuentra en solo 30 % de los pacientes con pirosis que nunca han recibido tratamiento y en menos del 10 % en tratamiento con IBP. En consecuencia, un diagnóstico de ERNE solo debe hacerse si la EVDA se realiza sin IBP, dado que el tratamiento es altamente efectivo. Para maximizar el rendimiento diagnóstico de ERGE y evaluar EE, idealmente, la endoscopia debe realizarse después de que se haya administrado IBP o detenido su ingesta durante 2 a 4 semanas si es posible. La interrupción de los IBP también facilitará el diagnóstico de Esofagitis Eosinofílica (EoE) que constituye un diagnóstico diferencial (16).
El EB se encuentra entre el 5 y el 15 % de pacientes con ERGE crónica, pero la confirmación histológica solo se documenta en el 50 %. El hallazgo de cualquier segmento de EB de 3 cm con metaplasia intestinal es diagnóstico de ERGE y no se requieren pruebas adicionales. En los pacientes con esofagitis de grado C y D se recomienda endoscopia de control posterior a tratamiento con IBP para confirmar curación y descartar EB, dado que en cerca del 12 % de los pacientes se hace evidente después de la curación. (9,16)
Manometría esofágica de alta resolución (MAR)
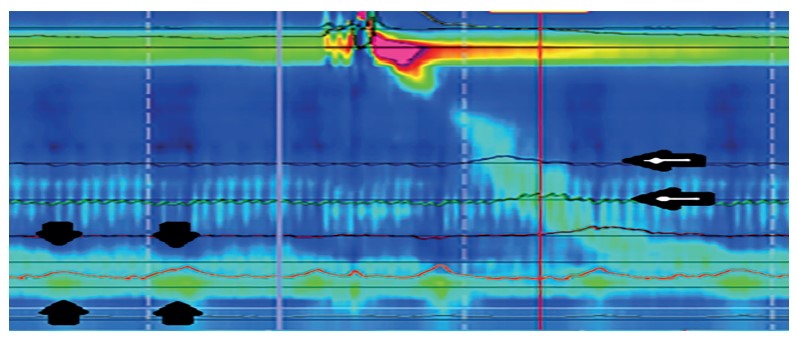
Es una herramienta que evalúa la función motora del esófago. En ERGE busca descartar la presencia de trastornos de la motilidad esofágica, así como la evaluación preoperatoria en pacientes candidatos a cirugía antirreflujo y posoperatoria de pacientes con disfagia. Aunque no es útil para el diagnóstico de ERGE, puede serlo al proporcionar información complementaria como función y morfología de la UEG y motilidad del cuerpo esofágico (1,17).El patrón de motilidad más común en la ERGE es normal. Sin embargo, la UEG o el cuerpo esofágico o ambos, pueden ser anormales. La UEG puede tener hipotensión con o sin HH. El peristaltismo puede ser fragmentado, ineficaz o ausente, con o sin reserva de contracción (figura 3) (17).
pHmetría de 24 horas
Se realiza como prueba confirmatoria generalmente en pacientes con endoscopia normal, síntomas atípicos, persistencia de síntomas a pesar de tratamiento, recaída posterior a tratamiento y como estudio prequirúrgico de cirugía antirreflujo (4,7). La monitoría muestra las consecuencias fisiopatológicas de la ERGE más que el mecanismo que la produce, y se expone en el tiempo de exposición ácida (TEA) o episodios de reflujo ácido, y la asociación reflujo-síntomas (16).Figura 3. Manometría esofágica en paciente con reflujo gastroesofágico. Flechas negras muestran doble zona de compresión en UEG sugestiva de presencia de hernia HH. Flechas blancas muestra motilidad esofágica inefectiva
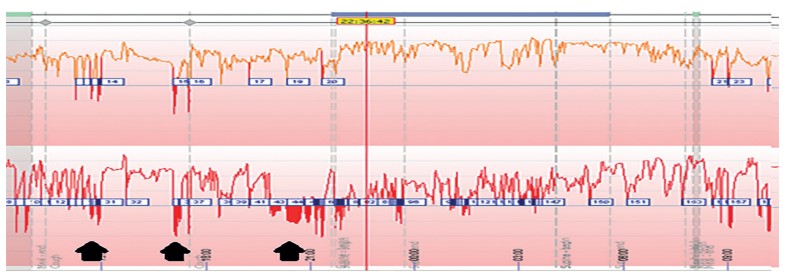
Se puede realizar “con” o “sin” tratamiento con IBP. El Consenso de Lyon propone que las pruebas siempre se realicen sin tratamiento para demostrar la TEA inicial en la ‘ERGE no comprobada’ (sin esofagitis, ni pHmetrías positivas previas y en evaluación prequirúrgica de cirugía antirreflujo (3,7). En contraste, el Consenso propone que los pacientes con ‘ERGE comprobada’ (esofagitis de grado C o D, EB de segmento largo o pHmetría anormal anterior) sean evaluados sin suspender la terapia para establecer correlación entre síntomas refractarios y episodios de reflujo o para excluir la supresión ácida inadecuada o cumplimiento deficiente como mecanismo de la persistencia de los síntomas. Esta evaluación requiere la monitorización de la impedancia y del pH, ya que la mayoría de los episodios de reflujo con el tratamiento con IBP son débilmente ácidos (pH 4-7) (figura 4) (5).
Tratamiento
Dieta y estilo de vida
Adicional al tratamiento médico, los cambios de estilo
de vida juegan un papel primordial en el tratamiento,
evitando en algunos casos la cirugía. La pérdida de
peso en pacientes con obesidad y sobrepeso disminuye
la presencia y frecuencia de síntomas al disminuir la
presión ejercida por la grasa abdominal. Se recomienda cenar entre 2 y
6 horas antes de la hora de dormir;
elevación de la cabecera y del decúbito lateral izquierdo para evitar
que la posición en decúbito promueva
los episodios de reflujo (18,19).
Finalmente, en paciente fumadores la cesación del consumo se ha asociado con una disminución de los síntomas de ERGE, y en pacientes que sugieran la presencia de sintomatología asociada con un alimento especifico, este debe suspenderse o limitar su ingesta (18).
Figura 4. pHmetría de 24 horas en paciente con reflujo gastroesofágico. Flechas negras muestran múltiples episodios de reflujo ácido.
Tratamiento farmacológico
Los IBP desde hace aproximadamente 40 años modificaron la historia de la gastroenterología y hoy en día continúan siendo el medicamento más frecuentemente utilizado. Han demostrado amplia superioridad en el manejo de síntomas típicos como pirosis y regurgitación asociado a curación rápida de la esofagitis y mantenimiento, por encima de los antagonistas de los receptores de histamina (H2RA) (20).Se recomienda una toma al menos 30 a 60 minutos antes de las comidas para mayor efectividad y disminuir progresivamente hasta descontinuar o tomar a necesidad con los síntomas. En pacientes que requieren tratamiento prolongado o presentan persistencia de síntomas se debe procurar dosis bajas efectivas y, ante falta de respuesta al tratamiento y antes de adicionar otro tipo de fármacos, realizar estudios complementarios (20-22).
Los H2RA son de utilidad para el manejo de síntomas nocturnos, siempre como un tratamiento suplementario. En contraparte, los proquinéticos -que aumentan el vaciamiento gástrico- son solamente recomendados ante la presencia de gastroparesia, con evidencia limitada en ERGE (19,23).
De igual manera el baclofeno, medicamento que disminuye la relajación transitoria del EEI y disminuye el número de eventos de reflujo, constituye una opción terapéutica cuando se ha confirmado la presencia de ERGE teniendo en cuenta sus posibles efectos adversos (mareo, somnolencia y estreñimiento) (21,22).
En el caso de mujeres embarazadas, el tratamiento médico se reduce a cambios en el estilo de vida y modificaciones en la dieta, a veces infructuosos por el aumento de la presión intrabdominal fisiológico de la gestación y el uso de sucralfato, antiácidos y alginatos, dado el potencial riesgo para el feto de otros medicamentos (16,20).
Tratamiento endoscópico
Los procedimientos endoscópicos, aunque no tiene el rendimiento terapéutico de los IBP y la cirugía, son una opción en el tratamiento de pacientes con contraindicación o renuencia al tratamiento médico y a la cirugía (19,23).- Stretta®: Este procedimiento aplica energía de radiofrecuencia sobre el EEI acusando necrosis coagulada limitada y fibrosis secundaria (18). Adicionalmente, se sugiere un efecto sobre la función neuromuscular disminuyendo la distensibilidad del tejido al nivel del cardias y previniendo las relajaciones transitorias. Está indicado en pacientes sin presencia de HH, con episodios de reflujo de pie y diurno, en ausencia de EB o esofagitis (23- 25).
- Funduplicatura transoral sin incisiones (TIF): Utiliza la herramienta endoscópica EsophyX® y es utilizada para crear una funduplicatura de todo el espesor de la pared de 3 cm de longitud y de 270 a 300° de circunferencia (20,22,25). Se requiere de un paciente con presencia de síntomas típicos únicamente con hiatos esofágicos menores de 2 cm y HH pequeña para su adecuado funcionamiento.
- Sutura endoscópica para manejo de ERGE: Consiste en la realización de sutura endoscópica de puntos separados de todo el espesor de la pared a través de un equipo endoscópico de doble luz, en ocasiones asociado a terapia con argón plasma para crear una mayor adherencia al tejido (24,25).
- Mucosectomía y disección endoscópica de la submucosa antirreflujo: Desarrollada a partir de la observación de pacientes con mejoría de síntomas, posterior a mucosectomías por lesiones tumorales.
Tratamiento quirúrgico
Está indicado en pacientes jóvenes que requerirán tratamiento prolongado con IBP, en aquellos con un pobre control de síntomas con manejo médico, en quienes no desean recibir manejo médico a largo plazo o en los que presenten contraindicaciones con el manejo médico. El principal objetivo de la cirugía es reconstruir la válvula antirreflujo o reforzar la debilidad presente en el EEI y al mismo tiempo corregir la HH, si se encuentra presente. Este tratamiento aumenta la presión en reposo del EEI, disminuye los episodios de relajación y adicionalmente se ha observado una mejoría del peristaltismo esofágico (1,26).El procedimiento antirreflujo más utilizado es la funduplicatura de Nissen laparoscópica (360°) con una alta efectividad en el control de los síntomas (80 a 90 %) y una duración de hasta 10 años. Comparándola con una funduplicatura parcial de Toupet, se asocia con tasas superiores de disfagia posoperatoria generalmente tratadas con dilataciones esofágicas y mejoría significativa. El éxito de la cirugía radica en la completa evaluación diagnóstica preoperatoria, descartando la presencia de trastornos de la motilidad esofágica, evaluando el adecuado funcionamiento esofágico con test de provocación y la realización de una correcta técnica quirúrgica por el profesional idóneo (1,26).
Otros procedimientos
LINX®: Es un dispositivo de implantación quirúrgica que consiste en un esfínter externo magnético permitiendo el paso de los alimentos cuando la presión esofágica es lo suficientemente alta. Está contraindicado en pacientes con HH mayor a 3 cm, EB o esofagitis, trastornos de la motilidad esofágica, obesidad, escleroderma y estenosis esofágicas. Se han reportado buenos resultados en control de los síntomas con una baja tasa de complicaciones (0,1 %) y una alta tasa de disfagia posoperatoria, 70 % temprana, 11 % al primer año y 4 % a 3 años (25).Bypass gástrico: Es probablemente el manejo quirúrgico más agresivo para ERGE persistente, utilizado generalmente en pacientes con obesidad y reflujo, así como recurrencia de HH asociada con ERGE. Su utilidad radica en la significativa disminución de peso que produce, así como derivación de la secreción ácida contenida en el remanente gástrico abandonado (1,25).
Conclusiones
La enfermedad por reflujo gastroesofágico es multifactorial, atribuible a alteraciones anatómicas o fisiológicas, producida por un desequilibrio entre los factores protectores y de riesgos. Su diagnóstico frecuentemente requiere confirmación y ampliación diagnósticas con pHmetría de 24 horas y aunque su tratamiento tradicional se basa en los cambios en el estilo de vida y el uso de IBP o cirugía, hoy en día se cuenta con diferentes opciones terapéuticas.
Referencias
1. Castagnino B, Schlottmann F. Enfermedad por reflujo
gastroesofágico. En: Borraez-Segura B, ed. Fundamentos de Cirugía
General - Esófago. 1ª ed. Pereira: Editorial Universidad Tecnológica de
Pereira; 2021. p 138-48.
2. Kellerman R, Kintanar T. Gastroesophageal Reflux Disease. Prim Care. 2017;44(4):561-573.
3. Gyawali CP, Kahrilas PJ, Savarino E, Zerbib F, Mion F, Smout AJ, et al. Modern diagnosis of GERD: the Lyon Consensus. Gut. 2018;67(7):1351-1362.
4. Di Corpo M, Schlottmann F, Patti M. Enfermedad por reflujo gastroesofágico. En: Borraez-Segura BA, Díaz MC, Ramírez CE, editores. Fundamentos de Cirugía General. 1ª ed. Pereira: Editorial Universidad Tecnológica de Pereira; 2020. p 297-304.
5. Zheng Z, Shang Y, Wang N, et al. Current Advancement on the Dynamic Mechanism of Gastroesophageal Reflux Disease. Int J Biol Sci. 2021;17(15):4154-4164.
6. Costa VA, Pinto Saavedra OM, Hani Amador AC, Leguízamo Naranjo AM, Ardila Hani AF. Actualización en la interpretación de la medición del pH e impedanciometría. Rev. Colomb. Gastroenterol. 2021;36(1):73-80.
7. Chen J, Brady P. Gastroesophageal Reflux Disease: Pathophysiology, Diagnosis, and Treatment. Gastroenterol Nurs. 2019;42(1):20-28.
8. Sabbagh LC, Otero W. Guías de Práctica Clínica basadas en la evidencia. Rev Col Gastroenterol. 2016;30(1):1-27.
9. Páramo Hernández D.B., Albis R., Galiano M.T., Mendoza de Molano B., Rincón R., Pineda Ovalle L.F., et al. Prevalencia de síntomas del reflujo gastroesofágico y factores asociados: una encuesta poblacional en las principales ciudades de Colombia. Rev Colomb Gastroenterol. 2017;31(4):337-346.
10. Clarrett DM, Hachem C. Gastroesophageal Reflux Disease (GERD). Mo Med. 2018;115(3):214-218.
11. Madanick RD. Extraesophageal presentations of GERD: where is the science?. Gastroenterol Clin North Am. 2014;43(1):105-120.
12. Vaezi MF, Shaheen NJ, Muthusamy VR. State of Evidence in Minimally Invasive Management of Gastroesophageal Reflux: Findings of a Scoping Review. Gastroenterology. 2020;159(4):1504-1525.
13. Vaezi MF, Sifrim D. Assessing Old and New Diagnostic Tests for Gastroesophageal Reflux Disease. Gastroenterology. 2018;154(2):289-301.
14. Katzka DA, Pandolfino JE, Kahrilas PJ. Phenotypes of Gastroesophageal Reflux Disease: Where Rome, Lyon, and Montreal Meet. Clin Gastroenterol Hepatol. 2020;18(4):767-776.Hunt R, Armstrong D, Katelaris P, et al. World Gastroenterology Organisation Global Guidelines: GERD Global Perspective on Gastroesophageal Reflux Disease. J Clin Gastroenterol. 2017;51(6):467- 478.
15. Katz PO, Dunbar KB, Schnoll-Sussman FH, Greer KB, Yadlapati R, Spechler SJ. ACG Clinical Guideline for the Diagnosis and Management of Gastroesophageal Reflux Disease. Am J Gastroenterol. 2022;117(1):27-56.
16. Hani A, Leguízamo AM, Ardila AF, Vela MF. Manometría esofágica de alta resolución. Acta Gastroenterol Latinoam. 2020;50:51-56.
17. Filiberti RA, Fontana V, De Ceglie A, Blanchi S, Lacchin T, De Matthaeis M, et al. Dietary Habits and Risk of Esophagitis and Barrett's Esophagus: A Multicenter Italian Case-Control Study. Dig Dis Sci. 2021;66(10):3448- 3460.
18. Rettura F, Bronzini F, Campigotto M, Lambiase C, Pancetti A, Berti G, et al. Refractory Gastroesophageal Reflux Disease: A Management Update. Front Med (Lausanne). 2021;8:765061.
19. Iwakiri K, Fujiwara Y, Manabe N, Ihara E, Kuribayashi S, Akiyama J, et al. Evidence-based clinical practice guidelines for gastroesophageal reflux disease 2021. J Gastroenterol. 2022;57(4):267-285.
20. Xi L, Zhu J, Zhang H, Muktiali M, Li Y, Wu A. The treatment efficacy of adding prokinetics to PPIs for gastroesophageal reflux disease: a meta-analysis. Esophagus. 2021;18(1):144-151.
21. Patel A, Yadlapati R. Diagnosis and Management of Refractory Gastroesophageal Reflux Disease. Gastroenterol Hepatol (N Y). 2021;17(7):305-315.
22. Lee DP, Chang KJ. Endoscopic Management of GERD . Dig Dis Sci. 2022;67(5):1455-1468.
23. Xie P, Yan J, Ye L, Wang C, Li Y, Chen Y, et al. Efficacy of different endoscopic treatments in patients with gastroesophageal reflux disease: a systematic review and network meta-analysis. Surg Endosc. 2021;35(4):1500- 1510.
24. Zimmermann CJ, Lidor A. Endoscopic and Surgical Management of Gastroesophageal Reflux Disease. Gastroenterol Clin North Am. 2021;50(4):809-823.
25. Slater BJ, Dirks RC, McKinley SK, Ansari MT, Kohn GP, Thosani N, et al. SAGES guidelines for the surgical treatment of gastroesophageal reflux (GERD). Surg Endosc. 2021;35(9):4903-4917.
Recibido: 06 de
Junio de 2022
Aceptado: 08 de Septiembre de 2022
Correspondencia:
Bernardo Alfonso Borráez Segura
b.borraez@utp.edu.co
Aceptado: 08 de Septiembre de 2022
Correspondencia:
Bernardo Alfonso Borráez Segura
b.borraez@utp.edu.co