CARACTERÍSTICAS ASOCIADAS A REQUERIMIENTO DE HOSPITALIZACIÓN Y MANEJO EN UNIDAD CUIDADO INTENSIVO EN PACIENTES CON ENFERMEDADES REUMÁTICAS E INFECCIÓN POR SARS-CoV-2
..................
Daniel G.Fernández-Ávila ¹
, Óscar Muñoz-Velandia ²
, Valentina Ursida-Serrano ³
Resumen
Objetivo: Describir los desenlaces de los pacientes con enfermedades reumáticas e infección por SARS-CoV-2, que ingresaron por el servicio de urgencias de un hospital universitario, y determinar qué características se asociaron a requerir hospitalización por más de un día, o manejo en Unidad de Cuidados Intensivos (UCI). Materiales y métodos: Cohorte retrospectiva de pacientes con enfermedades reumáticas e infección por SARS-CoV-2, atendidos en el Hospital Universitario San Ignacio en Bogotá, Colombia, entre marzo y diciembre de 2021. Se comparan los grupos de pacientes hospitalizados en sala general y en UCI vs aquellos que no requirieron hospitalización. Resultados: De los 49 pacientes (69,5 % mujeres, edad 55.7 ± 17,3 años), 39 (79,6 %) fueron hospitalizados, y 13 (26,5 %) manejados en la UCI. Las enfermedades reumáticas más comunes fueron lupus eritematoso sistémico (36,7 %) y artritis reumatoide (26,6 %). La mortalidad global fue 20,4 %. Entre quienes requirieron manejo en UCI 61,9 % fueron hombres, 61,5 % obesos, 69,2 % requirieron ventilación mecánica y 53,8 % fallecieron. La mediana de estancia en UCI fue 9 días (RIQ 5-14). El uso de glucocorticoides y la presencia de comorbilidades fue similar entre los diferentes grupos. Conclusión: La mayoría de pacientes con enfermedades reumáticas e infección por SARS-CoV-2 requirieron hospitalización y un cuarto de ellos manejo en UCI. La mortalidad en el grupo de pacientes que requirió hospitalización fue mayor a la reportada en la literatura para pacientes sin enfermedades inmunomediadas, lo cual sugiere que las enfermedades reumáticas están relacionadas con un mayor riesgo de mortalidad.
Palabras clave: COVID-19, SARS-CoV-2, mortalidad, hospitalización, reumatología, unidad de cuidados intensivos.
..............
² Especialista en Medicina Interna. PhD en Epidemiología Clínica. Hospital Universitario San Ignacio, Pontificia Universidad Javeriana. Bogotá, Colombia.
³ Especialista en Medicina Interna. Hospital Universitario San Ignacio, Pontificia Universidad Javeriana. Bogotá, Colombia.
CHARACTERISTICS ASSOCIATED WITH THE REQUIREMENT OF HOSPITALIZATION AND MANAGEMENT IN AN INTENSIVE CARE UNIT IN PATIENTS WITH RHEUMATIC DISEASES AND SARS-CoV-2 INFECTION
Abstract
Objective: To describe the outcomes of patients with rheumatic diseases and SARS-CoV-2 infection who were admitted to the emergency department of a university hospital, and to determine which characteristics were associated with requiring hospitalization for more than one day or management in Intensive Care Unit (ICU). Materials and methods: Retrospective cohort of patients with rheumatic diseases and SARS-CoV-2 infection treated at the Hospital Universitario San Ignacio in Bogotá, Colombia, between March and December 2021. The groups of patients hospitalized in general hospitalization and in ICU were compared vs those that did not require hospitalization. Results: Of the 49 patients (69,5 % women, age 55,7 ± 17,3 years), 39 (79,6 %) were hospitalized, and 13 (26,5 %) managed in the ICU. The most common rheumatic diseases were systemic lupus erythematosus (36,7 %) and rheumatoid arthritis (26,6 %). The overall mortality was 20,4 %. Among those who required ICU management, 61,9 % were men, 61,5 % were obese, 69,2 % required mechanical ventilation, and 53,8 % died. The median stay in the ICU was 9 days (IQR 5-14). The use of glucocorticoids and the presence of comorbidities was similar between the different groups. Conclusion: Most of the patients with rheumatic diseases and SARS-CoV-2 infection required hospitalization and a quarter of them were managed in the ICU. Mortality in the group of patients who required hospitalization was higher than that reported in the literature for patients without immune-mediated diseases, which suggests that rheumatic diseases are related to a higher risk of mortality.
Key words: COVID-19, SARS-CoV-2, mortality, hospitalization, rheumatology, intensive care unit.
Introducción
Durante la pandemia por COVID-19 causada por la infección por el coronavirus del Síndrome Respiratorio Agudo Severo 2 (SARS-CoV-2), hasta mayo de 2022 se han confirmado 517 millones de casos de infección y 6.25 millones de muertes a nivel mundial, de acuerdo a los reportes aportados por la Organización Mundial de la Salud (OMS) (1). En Colombia, para la misma fecha, se han registrado alrededor de 6.09 millones de casos y 140 mil muertes de acuerdo a los reportes de Insituto Nacional de Salud de Colombia (2). El primer caso confirmado de COVID-19 en Colombia fue reportado el 6 de marzo de 2020 en Bogotá, y la primera muerte por el nuevo coronavirus se registró el 16 de marzo en Cartagena.La respuesta inmune del huésped contra el SARSCoV-2, tanto innata como adaptativa, está basada en la producción de diversas citoquinas proinflamatorias, así como en la actividad de células T, las cuales son cruciales para controlar la replicación viral, sin embargo, la lesión tisular causada por el virus induce la producción exagerada de citoquinas proinflamatorias y el reclutamiento de macrófagos y granulocitos, dando lugar a una “tormeta de citoquinas”, lo que conduce a un mayor daño tisular (4-6).
En general, la inmunosupresión y la presencia de comorbilidades se asocian con un mayor riesgo de infección en personas con enfermedades reumáticas, sin embargo, aún no es claro si este grupo de pacientes tienen mayor riesgo de presentar cuadros severos, o cuáles son los factores que se asocian a peores desenlaces clínicos (7-9).
Se ha visto que para pacientes con enfermedades autoinmunes clínicas o subclínicas preexistentes, existe la posibilidad de que su enfermedad y/o terapias, tengan un efecto sobre el curso clínico de la infección por COVID-19, y que la enfermedad reumática de base pueda ser influenciada por la infección por SARS-CoV-2. En un estudio realizado por Williamson y colaboradores (3), se analizaron los factores asociados con la mortalidad por COVID-19 durante los tres primeros meses de pandemia, a partir de la plataforma electrónica OpenSAFELY. Se observó que las personas con diagnóstico de artritis reumatoide (AR), lupus eritematoso sistémico (LES) y psoriasis, tenían mayor probabilidad de morir en contexto de la infección por SARS-CoV-2, sin embargo, está observación tiene limitaciones, dado que no se tuvo en cuenta la actividad de la enfermedad, las comorbilidades de los pacientes ni el uso de medicamentos inmunosupresores.
En la literatura latinoamericana ha empezado a aparecer alguna información de pacientes con enfermedades reumáticas y COVID-19, incluyendo los datos reportados por Ugarte-Gil (10), donde se incluyeron pacientes del Global Rheumatology Alliance Physician-Reported Registry, en donde se compararon las características de los pacientes con enfermedades reumáticas y COVID- 19 reportados en América Latina con aquellos del resto del mundo. Se incluyeron 74 pacientes de Latinoamérica y 583 del resto del mundo; las enfermedades reumáticas más frecuentes en ambos grupos fueron AR (35 % vs 39 %, respectivamente) y LES (22 % en América Latina vs. 11 % en resto del mundo, p = 0,88). Se observó que los pacientes latinoamericanos incluidos en el registro tuvieron mayor probabilidad de requerir ventilación mecánica invasiva, no obstante, tuvieron una mortalidad similar a los pacientes del resto del mundo.
El presente estudio tiene como objetivo describir los principales desenlaces clínicos en pacientes reumáticos con COVID-19, y determinar cuáles características fueron diferentes entre aquellos pacientes con enfermedades reumáticas que requirieron hospitalización o manejo en UCI, en un hospital de alta complejidad en Bogotá, Colombia.
Materiales y métodos
Población
El presente es un estudio observacional, basado en una cohorte retrospectiva de pacientes con enfermedades reumáticas e infección por SARS-CoV-2, que ingresaron al servicio de urgencias del Hospital Universitario San Ignacio en Bogotá, Colombia, entre marzo y diciembre de 2021. Los criterios de inclusión fueron pacientes mayores de 18 años, con al menos una enfermedad reumática autoinmune previamente diagnosticada por pruebas serológicas (AR, LES, síndrome de Sjögren, espondiloartitis, miopatía inflamatoria, esclerosis sistémica, gota, síndrome antifosfolípidos, enfermedad inflamatoria intestinal y hepatitis autoinmune), y diagnóstico de infección viral por SARSCoV-2 confirmada por reacción en cadena de polimerasa (RT-PCR). Se excluyeron pacientes remitidos a otra institución en la valoración inicial.El estudio fue aprobado por el Comité de Ética e Investigación del Hospital Universitario San Ignacio, y la Pontificia Universidad Javeriana de Bogotá, Colombia.
Recolección de información
Se utilizó el registro poblacional de COVID-19 del Hospital Universitario San Ignacio, en donde se han registrado sistemáticamente todos los pacientes atendidos con este diagnóstico desde el inicio de la pandemia, en el periodo de marzo a diciembre de 2021, seleccionando aquellos que habían ingresado por el servicio de urgencias. La información de las variables sociodemográficas, comorbilidades, laboratorios realizados al momento del ingreso, tratamiento utilizado y desenlaces, fueron registrados de forma sistemática en el software Research Electronic Data Capture (REDCAP®), de forma confidencial por personal médico y de enfermería entrenado. La calidad de los datos allí consignados ha sido verificada de forma recurrente para minimizar la tasa de datos perdidos y corregir los datos extremos.Considerando que algunos datos como el tipo de inmunosupresor, o las dosis que venía recibiendo cada paciente no estaban especificadas en el registro, se realizó búsqueda manual de todos los datos faltantes en cada historia clínica. De igual forma, se procedió a completar de forma manual la información, en caso de identificarse algún dato perdido.
Análisis estadístico
Se utilizó estadística descriptiva para presentar los datos socio-demográficos de la población, así como para las variables clínicas y paraclínicas. Para las variables continuas se utilizó media y desviación estándar o mediana y rango intercuartílico, dependiendo de la forma de distribución de los datos. Se utilizó una prueba de Shappiro-Wilk para evaluar el supuesto de normalidad. Para las variables categóricas se reportó número absoluto y porcentaje.Para comparar los grupos hospitalizados vs aquellos que no requirieron hospitalización (tanto en hospitalización general como en la UCI), se utilizó una prueba Chi cuadrado para evaluar las variables categóricas, o una prueba de Kruskal-Wallis para la comparación de variables continuas. Se utilizó un paquete estadístico Stata 16 para el análisis de la información.
Resultados
De un total de 3000 pacientes que ingresaron al servicio de urgencias del Hospital Universitario San Ignacio entre marzo y diciembre del 2021, y que fueron incluidos en el registro de COVID-19, 49 (1,63 %) pacientes tenían como comorbilidad una enfermedad reumática, cuyas características se muestran en la tabla 1.La mayoría de los pacientes fueron mujeres (69,4 %), la media de edad fue 55 años (DE 17,3), y las patologías más frecuentes fueron LES (36,4 %), AR (26,6 %) y gota (14,9 %). Adicionalmente, los glucocorticoides fueron el manejo inmunosupresor más frecuentemente utilizado (61,2 %).
La comorbilidad más frecuente en los pacientes con diagnóstico de AR fue la obesidad; en el grupo de pacientes con diagnóstico de gota fue la hipertensión arterial, y en los pacientes con LES fue la enfermedad renal crónica, como se observa en la tabla 2.
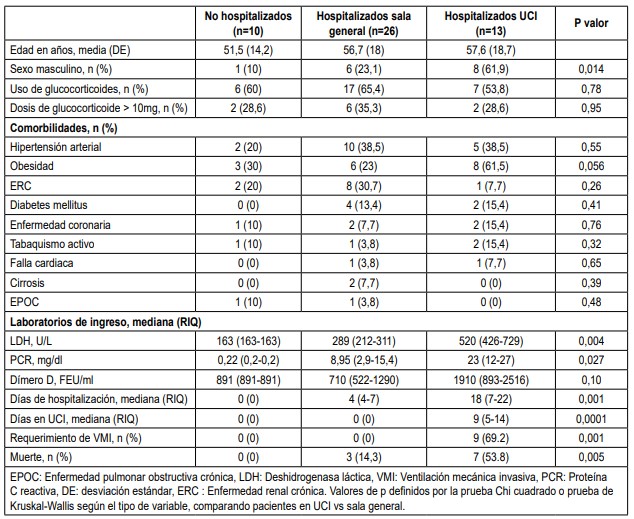
De los 49 pacientes incluídos en el estudio, 39 (79,6 %) requirieron hospitalización, 26 (53,1 %) fueron admitidos a sala de hospitalización general (promedio de estancia hospitalaria de 4 días), mientras que 13 pacientes (26,5 %) requirieron hospitalización en UCI (promedio de estancia hospitalaria de 18 días). 10 pacientes fallecieron (7 pacientes en UCI y 3 en hospitalización en sala general), con lo que se puede calcular una mortalidad global de 25,6 % entre los pacientes reumáticos que requirieron hospitalización. Las características de los pacientes según el requerimiento de hospitalización (tanto en sala general como en UCI), se muestra en la tabla 3. Las comorbilidades más frecuentes en los pacientes que requirieron hospitalización, tanto en sala general como en UCI, fueron hipertensión arterial, obesidad y enfermedad renal crónica, con proporciones que no fueron estadísticamente diferentes (Tabla 3). La proporción de pacientes que recibían inmunosupresores y las dosis utilizadas, fueron igualmente similares entre los grupos.
Tabla 1. Características sociodemográficas de la población.
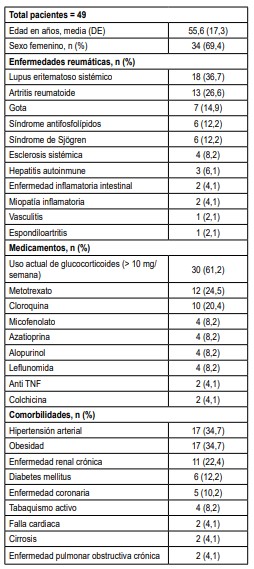
DE: Desviación estándar
Tabla 2. Comorbilidades de los pacientes con enfermedades reumáticas.
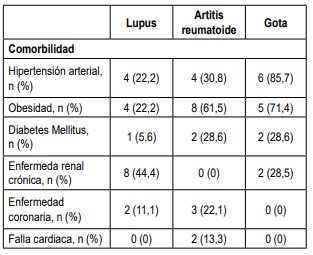
LES fue la enfermedad renal crónica, como se observa en la tabla 2.
De los pacientes que requirieron manejo en UCI, fueron en mayor proporción hombres (61,9 %, p = 0,014) y obesos (61,5 %, p = 0,05). Adicionalmente, tenían mayores valores de laboratorios basales que han sido asociados a mayor mortalidad en contexto de COVID-19, como dímero D, deshidrogenasa láctica, y proteína C reactiva.
Según el tipo de enfermedad reumática, la mortalidad fue más alta para los pacientes con diagnóstico de gota (71,4 %) (p < 0,001), seguido de síndrome de Sjögren (33,3 %) LES (11,1 %) y AR (7,7 %).
Tabla 3. Características de los pacientes según requerimiento de hospitalización.
Discusión
En el presente estudio encontramos que en los pacientes con enfermedades reumáticas y COVID-19, la proporción de pacientes que requieren hospitalización, así como la mortalidad, fueron superiores a las reportadas en la literatura en pacientes sin enfermedad reumática, documentándose peores desenlaces en los pacientes con gota, obesidad o de sexo masculino.La prevalencia de enfermedades reumáticas en nuestra población de pacientes con COVID-19 es del 1,6 %, valor muy semejante al encontrado por Serling-Boyd N, y colaboradores (11), en el que de 12.866 pacientes en el hospital Mass General Brigham en Boston, Massachusetts, reportan 143 con enfermedad reumática, para una prevalencia de 1,1 % en esa población.
En Europa y China se han realizado diferentes estudios observacionales y meta-análisis, en los cuales se muestran que los pacientes con enfermedades reumáticas e infección por SARS-COV2, no han presentado peores desenlaces en cuanto a necesidad de ingreso a hospitalización, UCI, e incluso mortalidad (12). En una revisión sistemática y meta-análisis realizado por Wang y cols (13), se incluyeron 26 estudios observacionales, y se mostró que los pacientes con enfermedades reumáticas tienen un riesgo aumentado de presentar infección por SARS-CoV-2, comparado con la población general. Sin embargo, el riesgo de hospitalización por COVID-19 en pacientes con enfermedades reumáticas, fue similar con respecto al de la población general. En otro estudio realizado por Serling-Boyd y cols14, en el cual se incluyeron 143 pacientes con enfermedades reumáticas y COVID-19 con edad media de 60 años, también se observó que no hubo mayor riesgo de hospitalización (HR: 0,8, IC 95 % 0,68 a 1,11) o ingreso a UCI (HR:1,27, IC 95 % 0,86-1.86).
En cuanto a la mortalidad por COVID-19, la proporción de mortalidad general para Colombia actualizada al 20 de mayo de 2022 es del 2,49 % (114.000 / 4.570.000)1 . Con respecto a la mortalidad intrahospitalaria en nuestro estudio, fue llamativo que falleció el 25,6 % de nuestros pacientes con enfermedades reumáticas que requirieron hospitalización, lo que es superior en un poco más del doble a la mortalidad intrahospitalaria general de nuestra institución, la cual fue del 17 % (14).
Otros estudios que han evaluado mortalidad por COVID-19 entre pacientes con enfermedades reumáticas, incluyen al estudio del “Global Rheumatology Alliance physician-reported registry” (13), en el cual se estudiaron 3729 pacientes y se reportó mortalidad del 10,5 %. Un estudio similar al nuestro llevado a cabo en el Hospital de la Academia Médica Militar de Sofía en Bulgaria (16) en el que se analizaron los casos de 138 pacientes reumáticos hospitalizados por COVID-19, reportó mortalidad del 4,3 %.
En nuestro estudio se mostró que los pacientes con gota tenían una mayor mortalidad (71 %), sin embargo, al analizar específicamente este subgrupo de pacientes, se pudo observar que la mayoría de ellos fueron hombres (87 %), con edad media de 79 años y con comorbilidades como obesidad (71 %), características que se han asociado a mortalidad por COVID-19. Se requerirán estudios adicionales para definir si la gota es un factor de riesgo independiente para peores desenlaces.
Las enfermedades reumáticas más frecuentes entre nuestros pacientes fueron en su orden, LES, AR, gota, síndrome antifosfolípidos y síndrome de Sjögren, a diferencia de lo reportado por Sánchez-Piedra C, et al., en el registro observacional multicéntrico promovido por la Sociedad Española de Reumatología, en el contexto del Registro Español de Acontecimientos Adversos de Terapias Biológicas en Enfermedades Reumáticas BIOBADASER (15), en el que se encuentran 41 pacientes con COVID-19 entre 6600 integrantes del registro, siendo la AR y las espondiloartritis las dos enfermedades reumáticas más frecuentes, con dos terceras partes de la totalidad de casos con infección por SARS-CoV-2.
En nuestro estudio se encontraron diferencias estadísticamente significativas para los niveles de LDH y proteína C reactiva, entre los pacientes que requirieron UCI comparado con los de hospitalización general, de la misma manera que en el estudio de Popov GT, et al, en Bulgaria (12), en el que se encontró un aumento en estos mismos laboratorios para pacientes con enfermedad de mayor severidad, con OR de 1,004 (IC 95 % 1,002 – 1,006) para LDH, y 1,021 (IC 95 % 1,014 – 1,029) para proteína C reactiva.
En cuanto al uso de glucocorticoides no encontramos mayor proporción de uso entre los pacientes que requirieron hospitalización general o UCI, a diferencia de lo que se había documentado en estudios previos realizados por Gianfrancesco, M. y cols (6), donde se observó que los pacientes con enfermedades reumáticas que utilizaban glucocorticoides con dosis mayores a 5 mg/día, presentaban un mayor riesgo de requerir hospitalización (OR = 2,95, 95 % CI 1,06 – 3,96 p = 0,03). En el estudio de Strangfeld A., y colaboradores (11), se encontró que el tratamiento con dosis altas de glucocorticoides (mayor a 10 mg día o su equivalente vs no uso) se asoció con mayor mortalidad (OR 1,69 IC 95 % 1,18 – 2,41). Es llamativo de este estudio que, comparado con metotrexato en monoterapia, uno de los medicamentos con los que se encontró mayor riesgo de muerte en esta población fue sulfasalazina (OR 3,6 IC 95 % 1,66 – 7,78), y en nuestro estudio, ningún paciente estaba recibiendo este medicamento.
Como principales limitaciones de nuestra investigación se destaca que es un estudio realizado en un solo centro, y la muestra de pacientes incluidos es pequeña. Así mismo, no se registró la actividad de la enfermedad al momento de ingreso al servicio de urgencias, dato que es relevante analizar, dado que se ha visto que los pacientes con pobre control de la patología podrían tener peores desenlaces.
El presente trabajo es uno de los primeros estudios realizados en Latinoamérica de pacientes con COVID-19 y enfermedades reumáticas. En él se muestra que una alta proporción de pacientes con enfermedades reumáticas y COVID 19 requirieron hospitalización. Adicionalmente, el porcentaje de mortalidad en este grupo de pacientes hospitalizados es superior al reportado en pacientes con COVID-19 en nuestra institución15, lo cual sugiere que las enfermedades reumáticas pueden estar relacionadas con un mayor riesgo mortalidad.
Se requieren estudios adicionales con una muestra mayor de pacientes y con mayor tiempo de seguimiento, para evaluar la validez de nuestros hallazgos.
Conclusión
En el presente estudio observacional de cohorte retrospectiva, se evidenció que la presencia de comorbiliades como obesidad, sexo masculino y los valores elevados de marcadores de mal pronóstico como LDH, y proteína C reactiva elevadas, se asocian con un mayor riesgo de mortalidad. En cuanto a la necesidad de hospitalizaciones o manejo en UCI, se mostró que la mayoría de ellos requirieron hospitalización, y una proporción importante de ellos requirió manejo en UCI. Adicionalmente, la mortalidad observada en este grupo de pacientes que requirieron hospitalización fue del 25,6 %, lo cual nos podría indicar que las enfermedades reumáticas pueden estar relacionadas con un mayor riesgo de mortalidad.Conflicto de interés
Se declara que no hay relaciones de interés comercial o personal en el marco de la investigación que condujo a la producción del manuscrito.Financiación
El presente artículo no fue financiado por ninguna institución.Agradecimientos
Agradecemos a la dirección del departamento de Medicina Interna del Hospital Universitario San Ignacio, por su apoyo y contribución en el presente proyecto de investigación.
Referencias
1. WHO Coronavirus (COVID-19) Dashboard [Internet].
WHO Coronavirus (COVID-19) Dashboard. 2021 [consultado 8 de mayo de 2022]. Disponible en: https://covid19.who.int. 2. 2. COVID-19 en Colombia [Internet]. Instituto Nacional de Salud. 2021 [Consultado 8 de mayo de 2022]. Disponible en: https://www.ins.gov.co/Noticias/paginas/coronavirus.aspx.
3. Williamson E. J. et al. Factors associated with COVID-19-related death using OpenSAFELY. Nature. 2020;584:430–436.
4. Huang C, Wang Y, Li X, Ren L, Zhao J et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet.2020; 395 (10223): 497-506.
5. Simon,D. et al. Patients with immune-mediated inflammatory diseases receiving cytokine inhibitors have low prevalence of SARS-CoV-2 seroconversion. Nat. Commun. 2020;11: 3774.
6. Gianfrancesco, M. et al. Characteristics associated with hospitalisation for COVID-19 in people with rheumatic disease: data from the COVID-19 Global Rheumatology Alliance physician-reported registry. Ann. Rheum. Dis. 2020;79: 859–866.
7. Ono K, Kishimoto M, Shimaski T. et al. Reactive arthitis after COVID-19 infection. RMD Open. 2020;6: e001350.
8. Caso F, Costa L, Ruscitti P.el al. Could Sars-coronavirus-2 trigger autoinmune and/or autoinflammatory mechanisms in genetically predispodes subjects?. Autoimmun Rev.2020;19:102524.
9. Woodruff MC, Ramonell RP, Lee FE-H, et al. Broadlytargeted autoreactivity is common in severe SARSCoV-2 infection.MedRxiv 2020.
10. Ugarte-Gil M,Marques C, Alpizar-Rodríguez D et al. Characteristics associated with COVID-19 in patients with Rheumatic Disease in Latin America: data from the Covid-19 Global Rhematology Alliance physician-reportes registry. Global Rheumatology.2020.
11. Serling-Boyd N, D’Silva KM, Hsu TY et al. Coronavius disease 2019 outcomes among patients with rheumatic diseases 6 months into the pandemic. Ann Rheum Dis. 2020; 21:79-21.
12. Popov GT, Baymakova M, Vaseva V, Kundurzhiev T, Mutafchi- yski V. Clinical characteristics of hospitalized patients with COVID-19 in Sofia, Bulgaria. Vector Borne Zoonotic Dis. 2020; 12:910–915.
13. Wang,Q. et al. Risk and clinical outcomes of COVID-19 in patients with rhematic disease compared with de general population: a systematic review and meta-analysis. Rheumatology International. 2021;41:851-861.
14. Barbosa-Balaguera S, Muñoz-Velandia OM, Cañas-Arboleda A, García-Peña AA, Olejua P, Díaz M. Cambio en la mortalidad intrahospitalaria durante el primer pico por SARS-COV-2 en Bogotá, Colombia. Infectio. 2021. En prensa.
15. Sánchez-Piedr C, et al. Clinical features and outcomes of COVID-19 in patients with rheumatic diseases treated with biological and synthetic targeted therapies. Ann Rheum Dis. 2020; 79:988-990.
Aceptado: 15 de marzo de 2022
Correspondencia:
Valentina Ursida Serrano
vursida@javeriana.edu.co