SÍNDROME POSCOVID-19 Y NUTRICIÓN: UNA PERSPECTIVA DE MANEJO
..................
Cristina
Posada ¹
, David López ²
, Patricia Savino ³
Resumen
Durante los dos primeros años de la pandemia por COVID-19, los esfuerzos para su manejo se han enfocado en la prevención, el manejo de los síntomas y la evaluación de tratamientos para reducir la morbilidad y mortalidad derivada de esta enfermedad. Sin embargo, estudios de largo plazo han identificado que las personas infectadas pueden presentar síntomas de larga duración (mayor o igual a 12 semanas). A esta condición se le ha denominado síndrome poscovid-19. Algunos de los síntomas más frecuentes que se han descrito son: debilidad, malestar general, fatiga, alteración en la concentración y la dificultad para respirar, en conjunto con la presencia de respuesta inflamatoria de bajo grado. Adicionalmente, la pérdida de apetito, la diarrea, la anosmia, la ageusia, las náuseas y vómitos tienen un efecto negativo sobre el estado metabólico y nutricional, así como la capacidad funcional de los individuos con esta condición. Una alimentación alta en proteínas, ácidos grasos omega 3 y de micronutrientes, probióticos y suplementación nutricional pueden contribuir a reducir los síntomas observados y mejorar el estado nutricional. Esta revisión busca describir los efectos sobre el estado metabólico y nutricional en personas con síndrome poscovid-19, así como dar algunas alternativas de manejo nutricional.
Palabras clave: Infecciones por coronavirus; Estado nutricional; Signos y sSíntomas; Suplementos dietéticos.
..............
² Nutricionista Dietista, Especialista en epidemiología clínica. Centro Latinoamericano de Nutrición (CELAN). Chía (Cundinamarca), Colombia.
³ Nutricionista Dietista, MBA en salud. Centro Latinoamericano de Nutrición (CELAN). Chía (Cundinamarca).
POSTCOVID-19 SYNDROME AND NUTRITION: A MANAGEMENT PERSPECTIVE
Abstract
During the first two years of
the COVID-19 pandemic, efforts to manage it have focused on
prevention, symptom management, and the evaluation of treatments to
reduce morbidity and
mortality from this disease. However, long-term studies have identified
that people who have
been infected may have long-lasting symptoms (greater than or equal to
12 weeks), this condition has been called post-COVID-19 syndrome. Some
of the most frequent symptoms that
have been described are weakness, malaise, fatigue, impaired
concentration and difficulty
breathing, together with the presence of a low-grade inflammatory
response. In addition, loss
of appetite, diarrhea, anosmia, ageusia, nausea and vomiting, have a
negative effect on the
metabolic and nutritional status, as well as the functional capacity of
individuals with this condition. The use of a high-protein diet,
omega-3 fatty acids and micronutrients, probiotics and
nutritional supplementation can help reduce the symptoms observed and
improve nutritional
status. This review describes the effects on the metabolic and
nutritional status in people with
post-COVID-19 syndrome, as well as to describe some nutritional
management alternatives.Key words: Coronavirus Infections; Nutritional Status; Signs and Symptoms; Dietary Supplements.
Introducción
Dos años después de la declaración de pandemia por la infección del coronavirus 2 (SARS-CoV-2) por parte de la Organización Mundial de la Salud (OMS), a febrero de 2022 aproximadamente 430 millones de personas han contraído COVID-19 y 6 millones han fallecido a nivel mundial por esta causa (1). Comprender la infección, tratar los síntomas y evitar la mortalidad ha sido el enfoque principal para su manejo. Sin embargo, en la medida en que los pacientes se han recuperado, se ha identificado que un alto porcentaje de la población que se infectó puede presentar síntomas persistentes que afectan múltiples órganos, con síntomas heterogéneos (2,3).La respuesta inflamatoria de bajo grado es una condición que se asocia a la prolongación de los síntomas derivados del COVID-19 (4); a su vez, ésta tiene un alto impacto sobre el estado nutricional, especialmente sobre la masa muscular que afecta directamente la capacidad funcional. Si además se le suma la presencia de síntomas que dificultan el cubrimiento de los requerimientos nutricionales y la coexistencia de enfermedades crónicas con potenciales implicaciones nutricionales, es claro que el cuidado nutricional es un aspecto clave en el manejo del paciente en la etapa aguda y en la crónica (5,6).
Esta revisión narrativa tiene como objetivo describir los efectos sobre el estado metabólico y nutricional en personas con síndrome poscovid-19, así como resumir algunas consideraciones nutricionales.
¿Qué es el síndrome poscovid-19 y cuáles son los síntomas que pueden afectar el estado nutricional?
De acuerdo con la guía de NG188 del National Institute for Health and Care Excellence (NICE) 2022, el síndrome poscovid-19 se define como “los signos y síntomas que se desarrollan después de 12 semanas de una infección por SARS-CoV-2/COVID-19 y que no se atribuyen a un diagnóstico alternativo” (7). Esta definición fue adoptada por el Consenso Colombiano SARS-CoV-2/ COVID-19 (8). Es importante tener en cuenta que el término “Long COVID” o “COVID prolongado” hace referencia a los signos y síntomas que continúan o se desarrollan posterior al diagnóstico por COVID-19, que incluyen la fase posaguda con síntomas persistentes de la enfermedad (de 4 a 12 semanas), y el síndrome poscovid-19 (12 semanas o más) (figura 1).La prevalencia del síndrome poscovid-19 depende de varios factores, entre ellos la ubicación geográfica y la severidad de la enfermedad inicial. Por ejemplo, una revisión sistemática indicó una prevalencia promedio de 53 % para el síndrome poscovid-19 con la presentación de al menos un síntoma, con un rango entre 18 y 89 % (10). Adicional a lo anterior, el reporte de Knigh y colaboradores, en el que encuestaron a 437 personas en Estados Unidos, encontró que el 78 % de los síntomas persisten luego de 3 meses en pacientes que presentaron un compromiso leve de la enfermedad aguda, 83 % cuando se presentó un compromiso moderado y 74 % cuando el compromiso fue severo (11). Por otro lado, Hossain y colaboradores en un estudio realizado en Bangladesh, reportó que el 16,1 % de las personas manifestaron síntomas posteriores a las 12 semanas del diagnóstico de la enfermedad (12), pero se observó una mayor prevalencia (47,5 %) en el estudio de Kayaaslan y colaboradores realizado en Turquía (13).
Aunque aún no se han dilucidado claramente las causas por las cuales se extienden los síntomas del COVID-19, varios estudios han establecido algunas relaciones. Un ejemplo de estas es la cohorte multicéntrica LONG-COVID-EXP-CM (1969 pacientes) que identificó factores que se asocian con mayor duración de los síntomas poscovid-19: el sexo femenino, el número de síntomas de COVID-19 al momento de la hospitalización, el número de comorbilidades preexistentes y los días de hospitalización, concluyendo que, cuanto mayor sea el número de síntomas de inicio o el número de comorbilidades, mayor será la cantidad de síntomas poscovid-19 (14). Por otro lado, algunos síntomas o condiciones que se presentan durante la fase aguda de la enfermedad se han asociado de manera independiente con la presencia del síndrome poscovid-19, como el vómito, el dolor de garganta, la diarrea, la disnea, el dolor de cabeza (14), la severidad de la enfermedad (15), la presencia de anticuerpos IgG contra el virus (16), la hospitalización en la UCI (16,17), la duración de la hospitalización en UCI, la neumonía adquirida en UCI (18), la fatiga (19), la hipertensión arterial (20), las alteraciones del sueño, la obesidad (21) y la alteración de la composición de la microbiota (22).
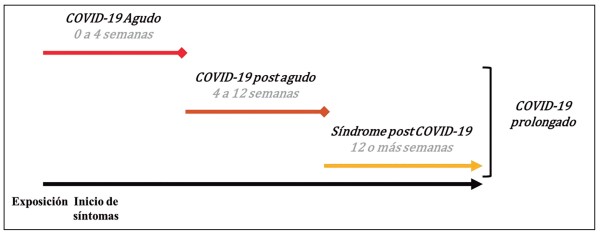
Figura 1. Fases clínicas de los síntomas de COVID-19. Fuente: elaboración propia.
Son diferentes los síntomas y el compromiso de los mismos presentes en el síndrome poscovid-19 (23,24), sin embargo, una revisión sistemática de alcance indica que se pueden presentar hasta 108 síntomas distribuidos en diferentes sistemas (25). Dennis y colaboradores observaron que en adultos con bajo riesgo de mortalidad por COVID-19, después de cuatro meses de los síntomas iniciales, se evidenció deterioro orgánico leve en el corazón (26 %), los pulmones (11 %), los riñones (4 %), el hígado (28 %), el páncreas (40 %) y el bazo (4 %), con deterioro de un solo órgano en el 70 % y multiorgánico en 29 % (26). Otra revisión sistemática que integró datos de publicaciones con más de 100 pacientes que presentaban síndrome poscovid-19, resumió los síntomas más comunes reportados en la literatura, entre los que se encuentran: debilidad (41%; IC 95 %: 25 a 59 %), malestar general (33 %; IC 95 %: 15 a 57 %), fatiga (31 %; IC 95 % 24 a 39 %), alteración en la concentración (26 %; IC 95 %: 21 a 32 %) y dificultad para respirar (25 %; IC 95 %: 18 a 34 %). Esta misma revisión resume algunos síntomas que pueden generar efectos negativos sobre el estado nutricional como la pérdida de peso (20,9 %; IC 95 %: 8,1 a 44,5 %), malestar gastrointestinal (17,9 %; IC 95 %: 11,5 a 26,1 %), pérdida del apetito (17,5 %; IC 95 %: 4,1 a 51,0 %), anosmia (15,2 %; IC 95 %: 10,8 a 20,9 %), ageusia (13,5 %; IC 95 %: 8,9 a 19,9 %); náuseas y vómitos (6,7 %; IC 95 %: 1,6 a 23,6 %), diarrea (4,0 %; IC 95 %: 2,1 a 7,6 %) y dolor abdominal (2,3 %; IC 95 %: 0,5 a 9,4 %) (27). No obstante, en muchas oportunidades la desnutrición se pasa por alto ya que las personas pueden tener sobrepeso en el momento del diagnóstico (28).
Desnutrición y perspectiva nutricional en el síndrome poscovid-19
El riesgo de desnutrición en pacientes hospitalizados con COVID-19 se estima alrededor del 74 % (29), y se asocia a hipermetabolismo y catabolismo muscular, a la atrofia por inmovilidad prolongada y a los síntomas gastrointestinales que dificultan el cubrimiento de los requerimientos nutricionales (28).Desde el punto de vista metabólico, a los 2 meses del alta hospitalaria, algunos pacientes con fatiga y debilidad muscular continúan con alteración de marcadores celulares e inflamatorios, con elevación de proteína C reactiva (PCR) y velocidad de sedimentación globular evidenciando la prolongación de la respuesta inflamatoria; hemoglobina y albúmina disminuidas que se relacionan con la alteración del metabolismo proteico e incremento de ferritina y dímero D asociadas al incremento del riesgo cardiovascular. Uno de los factores que pueden contribuir a la prolongación de la respuesta inflamatoria es la disbiosis intestinal, que se ha relacionado con la gravedad de la infección por COVID-19, pero persiste después de la resolución de la enfermedad (22). Adicionalmente, las alteraciones metabólicas propias de la etapa aguda como dislipidemia, lesiones pulmonares y renales, hiperinsulinemia e hiperglucemia, entre otras, a largo plazo favorecen el desarrollo de enfermedades crónicas, como la diabetes mellitus tipo 2 y las enfermedades cardiovasculares (30).
También se debe considerar la relación que existe entre las infecciones y la presentación de enfermedades autoinmunes. El agotamiento en las poblaciones de células inmunitarias innatas y adaptativas es un factor clave de la inmunosupresión y posterior redistribución celular que favorece la autoinmunidad (30). Actualmente en pacientes en recuperación de COVID-19 se han asociado casos de enfermedad de Kawasaki, síndrome de Guillain-Barré, diabetes mellitus tipo 1, lupus eritematoso sistémico, esclerosis múltiple, anemia hemolítica autoinmune y artritis reumatoide, así como la presencia de anticuerpos antifosfolípidos, que aumentan el riesgo de trombosis (30).
Enfoque nutricional
La evaluación y la intervención nutricional deben ser un componente integral en la atención para personas que han tenido COVID-19 (31), al igual que los programas de ejercicio, ya que estos permiten disminuir los efectos deletéreos de la enfermedad y los síntomas y aumentar la capacidad funcional de los sobrevivientes. Estas intervenciones se deben iniciar lo más pronto posible durante la hospitalización y continuar después de ella (32). Es probable que una parte importante de los pacientes, requieran terapia médica nutricional para abordar la desnutrición subyacente y manejar comorbilidades preexistentes o recién desarrolladas (32). Se ha observado que entre el 28,6 y el 81,5 % de los pacientes, especialmente aquellos que presentaron un compromiso grave, se presenta desnutrición 30 días después del egreso hospitalario (28,33,34). A los 6 meses, la desnutrición puede persistir en el 36,1 % de los pacientes (28).La Asociación de Dietistas Británicos (BDA por su sigla en inglés) sugiere que el manejo nutricional posterior al egreso de pacientes incluya asesoría para el consumo de una alimentación alta en nutrientes y evaluación de la necesidad de suplementación de macro y micronutrientes (35), teniendo en cuenta los antecedentes como estancia en unidad de cuidados intensivos, diagnósticos de probable sarcopenia, pacientes con enfermedades crónicas con alto riesgo nutricional o adultos mayores con fragilidad (31,36). Estas estrategias son útiles especialmente en personas que probablemente tengan dificultades para consumir cantidades adecuadas de alimentos que les permita cubrir sus necesidades, por ejemplo, aquellas con disfagia pos-extubación (31,36).
Por otro lado, aún es escasa la información acerca de la evaluación e intervención, desde el punto nutricional, para pacientes que presentan el síndrome poscovid-19. Cawood y colaboradores (37) han propuesto algunos aspectos durante la recuperación de esta enfermedad que podrían incorporarse en los pacientes que presentan síntomas o condiciones de larga duración. Esta es una revisión de 15 publicaciones de organizaciones de nutrición clínica, que proporcionan algunos aspectos clave de acuerdo con la tamización y la intervención nutricional (tabla 1).
Proteínas
Se ha identificado que el 40,1 % de los pacientes con síntomas persistentes de COVID-19 presenta probable sarcopenia evaluada mediante fuerza de prensión (13). La pérdida de peso involuntaria y la sarcopenia pueden aumentar la vulnerabilidad al deterioro funcional y físico que pueden identificarse hasta dos años después de la enfermedad, afectando la calidad de vida (28,38). En la figura 2 se muestran los mecanismos fisiopatológicos que contribuyen al desarrollo de sarcopenia poscovid-19.Es probable que los pacientes que se recuperan de un compromiso grave de la enfermedad presenten atrofia muscular con pérdida de la capacidad funcional (33), pudiendo requerir una mayor cantidad de proteínas (31), por lo cual se sugiere un aporte diario de 1,2 y 1,5 g/kg de peso, en dosis de 20 a 30 g por tiempo de comida para aumentar su potencial anabólico, con énfasis en proteínas de alto valor biológico y alta digestibilidad (39,40).
Ácidos grasos omega-3
Los principales beneficios para la salud del consumo de los ácidos grasos omega 3 se relacionan con sus efectos antiinflamatorios y antiplaquetarios, debido a la acción de metabolitos activos, las resolvinas (41) y las protectinas (42). Uno de los ácidos grasos omega 3 es el ácido linolénico (ALA), que se metaboliza en otros ácidos poliinsaturados como el ácido eicosapentaenoico (EPA) y el ácido docosahexaenoico (DHA) y a través de diversos mecanismos, inciden favorablemente sobre el sistema inmune (43). Se ha sugerido la ingesta de 2 a 4 g/d en caso de la presencia de infección (44), aunque su uso debe tomarse con cautela ante la falta de estudios clínicos que prueben su efectividad (45).Tabla 1. Puntos clave en el proceso de cuidado nutricional de personas que se recuperan de COVID-19
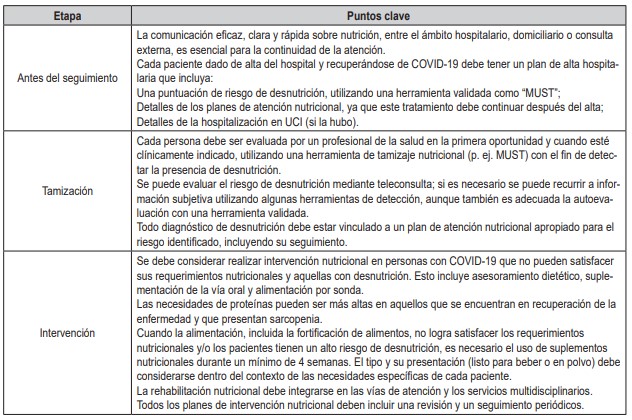
Fuente: tomado y modifi cado de la referencia (37).
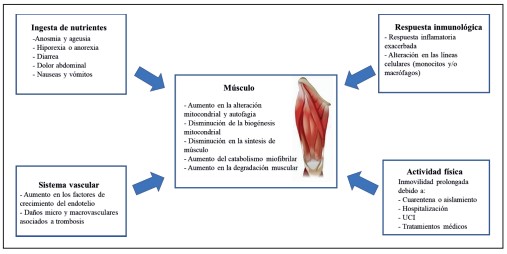
Figura 2. Posibles mecanismos fi siopatológicos que favorecen el desarrollo de la sarcopenia en personas con síndrome poscovid-19. Fuente: adaptado de la referencia (38).
Micronutrición
Los micronutrientes desempeñan funciones vitales para mejorar la respuesta inmune, algunos de ellos son las vitaminas A, C y D, así como el zinc, el cobre y el hierro; las vitaminas B, E, K, y los minerales como el selenio y el magnesio también juegan un papel fundamental (46,47), por lo que es importante mantener un aporte adecuado a través de la alimentación o si es necesario mediante el uso de la suplementación.Durante la fase aguda de la enfermedad se ha identificado la deficiencia sérica de algunos micronutrientes como la vitamina A (48), D (49,50), K (51), B12 (52), zinc (53,54), hierro (55), selenio (56), magnesio (57) y cobre (58), y se han asociado con la severidad, el aumento en la duración de la estancia en la unidad de cuidados intensivos y la mortalidad entre otros desenlaces clínicos (48-51,53-59). Por otro lado, se ha sugerido que la deficiencia de micronutrientes podría favorecer la susceptibilidad a contraer la infección por SARS-CoV-2, debido a la disminución de la capacidad de respuesta del sistema inmunitario, tanto innata como adaptativa (60). Como respuesta a esta situación, varios estudios han evaluado el efecto de diferentes esquemas de suplementación de micronutrientes en pacientes hospitalizados y en unidades de cuidados intensivos con resultados clínicos favorables (61-65).
A la fecha, se desconoce el efecto de la deficiencia de micronutrientes sobre el desarrollo del síndrome poscovid-19, principalmente debido a la ausencia de estudios clínicos y a la limitación del sistema de salud para realizar la medición de estos nutrientes de manera masificada, todo esto enmarcado en la prevalencia de depleción de varios micronutrientes descrita en las encuestas poblacionales, tal y como lo reporta el Sistema de Información de Vitaminas y Minerales de la Organización Mundial de la salud (VMNIS por su sigla en inglés) (66). Ante la ausencia de información sobre la deficiencia de micronutrientes, es necesaria una apropiada evaluación nutricional que indague el consumo de fuentes alimentarias, así como un examen físico enfocado en nutrición (67) para identificar posibles signos de deficiencia. Actualmente no se dispone de información acerca de las dosis adecuadas para realizar suplementación de micronutrientes en el síndrome poscovid-19, por tal motivo se ha sugerido hacer uso de las cantidades utilizadas en el manejo de otras condiciones similares, principalmente infecciosas (tabla 2) (44,68).
Probióticos
La microbiota intestinal cumple una amplia serie de funciones vitales para el adecuado funcionamiento del organismo, dentro de las cuales se encuentran la producción de ácidos grasos de cadena corta (AGCC), vitaminas y aminoácidos, así como la modulación del sistema inmunológico, y la síntesis de proteínas antimicrobianas que previenen la adhesión de patógenos y promueven la integridad de la barrera intestinal (57). Dependiendo de su composición y actividad, la microbiota intestinal puede promover o prevenir infecciones virales al regular la respuesta inmune (57). Se han descrito modificaciones en las poblaciones de bacterias durante la fase aguda de la enfermedad que se relacionan con la carga viral (69), por lo que se ha propuesto que la implementación de una terapia con probióticos, prebióticos, sinbióticos o posbióticos pueden servir para la prevención y tratamiento de la enfermedad (70), aunque la mayoría de los estudios clínicos realizados hasta la fecha se han enfocado en el tratamiento de pacientes con enfermedad aguda. Algunos de estos estudios han utilizado diferentes tipos de cepas como Lacticaseibacillus rhamnosus PDV 1705, Bifidobacterium bifidum PDV 0903, Bifidobacterium longum subsp. infantis PDV 1911, y Bifidobacterium longum subsp. longum PDV 2301, con un efecto positivo para la disminución de la diarrea asociada con el COVID-19 (71)controlled, single-center, open-label trial (NCT04854941, y el uso de Lactiplantibacillus plantarum KABP022, KABP023, y KAPB033, más Pediococcus acidilactici KABP021, que contribuyeron a incrementar las inmunoglobulinas M y G contra el virus SARS-CoV-2 (72).Tabla 2. Dosis de suplementación sugerida para el tratamiento de deficiencias de micronutrientes o el tratamiento de infecciones respiratorias.
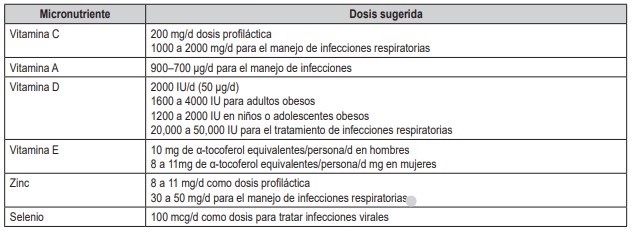
Fuente: elaboración a partir de la referencia (44,68).
Como se mencionó anteriormente, las alteraciones gastrointestinales en el síndrome poscovid-19 como el dolor abdominal y la diarrea, probablemente se asocian con la disbiosis observada durante la infección (73), sin embargo, el tratamiento con probióticos se ha utilizado para reducir la incidencia de fatiga crónica asociada al COVID prolongado, utilizando dosis de 5000 millones de unidades formadoras de colonia (UFC) de Streptococcus thermophilus DSM 32245®, Bifidobacterium lactis DSM 32246®, Bifidobacterium lactis DSM 32247®, Lactobacillus acidophilus DSM 32241®, Lactobacillus helveticus DSM 32242®, Lactobacillus paracasei DSM 32243®, Lactobacillus plantarum DSM 32244®, y Lactobacillus brevis DSM 27961® (74). Adicionalmente, se han observado efectos favorables sobre la resolución de la fatiga, el estado funcional y la calidad de vida cuando se ha utilizado una mezcla de probióticos (2500 millones de UFC) y un sistema enzimático durante 14 días en este tipo de pacientes (75).
Suplementación por vía oral
Esta debe considerarse en aquellas situaciones en las que se identifica en el paciente un riesgo nutricional o presenta desnutrición que se manifiesta por la disminución prolongada de la ingesta nutricional y se acompaña con frecuencia de pérdida de peso moderada o severa equivalente a ≥ 10 % entre los 3 y 6 meses anteriores con reducción de ingesta por pérdida o disminución de apetito (76).La suplementación por vía oral debe usarse además de una dieta fortificada y no como un reemplazo de comida. El consenso para el manejo nutricional de personas infectadas con SARS-CoV-2 de la Sociedad Europea de Nutrición Clínica y Metabolismo (ESPEN) sugirió que el tratamiento nutricional con suplementación de la vía oral debe continuar una vez el paciente egresa de la institución, a fin de satisfacer sus necesidades nutricionales cuando el asesoramiento nutricional y la fortificación de alimentos no son suficientes para aumentar la ingesta y alcanzar metas nutricionales, siempre y cuando exista un riesgo o se presente desnutrición (77).
Conclusiones
La optimización de la terapia médica nutricional durante el seguimiento evitará la aparición o disminuirá el compromiso de las complicaciones de salud a largo plazo derivadas del COVID-19 y relacionadas con el estado nutricional. Los pacientes que presentan síndrome poscovid-19 se beneficiarán de la implementación de una terapia multimodal, la cual emplea diferentes recursos por parte del equipo multidisciplinario para ayudar a reducir el efecto de los síntomas y el impacto sobre el estado nutricional de la enfermedad. Esta terapia consiste en una combinación de una serie de intervenciones que incluyen la evaluación, el diagnóstico y la asesoría nutricional, con la fortificación o modificación de la textura de los alimentos, uso de suplementación de la vía oral e inicio de soporte nutricional, si se es requerido, así como la ejecución de un programa de actividad física para lograr restablecer la masa muscular y la funcionalidad del individuo.
Referencias
1.COVID-19 Map [Internet]. Johns Hopkins Coronavirus
Resource Center. [consultado 24 febrero 2022]. Disponible en: https://coronavirus.jhu.edu/map.html
2. Barber MS, Barrett R, Bradley RD, Walker E. A naturopathic treatment approach for mild and moderate COVID-19: A retrospective chart review. Complement Ther Med. 2021; 63:102788.
3. Oronsky B, Larson C, Hammond TC, Oronsky A, Kesari S, Lybeck M, et al. A Review of Persistent Post-COVID Syndrome (PPCS). Clin Rev Allergy Immunol [Internet]. 2021 [consultado 24 febrero 2022]; Disponible en: https://link.springer.com/article/10.1007/s12016-021-08848-3
4. Maamar M, Artime A, Pariente E, Fierro P, Ruiz Y, Gutiérrez S, et al. Post-COVID-19 syndrome, low-grade inflammation and inflammatory markers: a cross-sectional study. Curr Med Res Opin. 2022; 1-9.
5. Cereda E, Clavé P, Collins PF, Holdoway A, Wischmeyer PE. Recovery Focused Nutritional Therapy across the Continuum of Care: Learning from COVID-19. Nutrients. 2021; 13(9):3293.
6. Vaillant M-F, Agier L, Martineau C, Philipponneau M, Romand D, Masdoua V, et al. Food intake and weight loss of surviving inpatients in the course of COVID-19 infection: A longitudinal study of the multicenter NutriCoviD30 cohort. Nutrition. 2022; 93:111433.
7. National Institute for Health and Care Excellence (NICE), Scottish Intercollegiate Guidelines Network (SIGN), Royal College of General Practitioners (RCGP). COVID-19 rapid guideline: managing the longterm effects of COVID-19. London, United Kingdom: National Institute for Health and Care Excellence (NICE); Report No.: NICE guideline [NG188].
8. Saavedra CH, Grupo de expertos participantes en el desarrollo del consenso. IX. Síndrome Post COVID-19: complicaciones tardías y rehabilitación. Infectio. 2021; 25 (4 Supl 1):289-344.
9. Nalbandian A, Sehgal K, Gupta A, Madhavan MV, McGroder C, Stevens JS, et al. Post-acute COVID-19 syndrome. Nat Med. 2021; 27(4):601-15.
10. Jennings G, Monaghan A, Xue F, Mockler D, RomeroOrtuño R. A Systematic Review of Persistent Symptoms and Residual Abnormal Functioning following Acute COVID-19: Ongoing Symptomatic Phase vs. Post-COVID-19 Syndrome. J Clin Med. 2021; 10(24):5913.
11. Knight DRT, Munipalli B, Logvinov II, Halkar MG, Mitri G, Dabrh AMA, et al. Perception, Prevalence, and Prediction of Severe Infection and Post-acute Sequelae of COVID-19. Am J Med Sci. 2022; S0002-9629(22):00002-7.
12. Hossain MA, Hossain KMA, Saunders K, Uddin Z, Walton LM, Raigangar V, et al. Prevalence of Long COVID symptoms in Bangladesh: a prospective Inception Cohort Study of COVID-19 survivors. BMJ Glob Health. 2021; 6(12):e006838.
13. Kayaaslan B, Eser F, Kalem AK, Kaya G, Kaplan B, Kacar D, et al. Post-COVID syndrome: A single-center questionnaire study on 1007 participants recovered from COVID-19. J Med Virol. 2021; 93(12):6566-74.
14. Fernández-de-Las-Peñas C, Pellicer-Valero OJ, Navarro-Pardo E, Palacios-Ceña D, Florencio LL, Guijarro C, et al. Symptoms Experienced at the Acute Phase of SARS-CoV-2 Infection as Risk Factor of Long-term Post-COVID Symptoms: The LONG-COVID-EXP-CM Multicenter Study. Int J Infect Dis IJID Off Publ Int Soc Infect Dis. 2022; S1201-9712(22):00007-8.
15. Fang X, Ming C, Cen Y, Lin H, Zhan K, Yang S, et al. Post-sequelae one year after hospital discharge among older COVID-19 patients: A multi-center prospective cohort study. J Infect. 2021; S0163-4453(21):00596-X.
16. Peghin M, Palese A, Venturini M, De Martino M, Gerussi V, Graziano E, et al. Post-COVID-19 symptoms 6 months after acute infection among hospitalized and non-hospitalized patients. Clin Microbiol Infect Off Publ Eur Soc Clin Microbiol Infect Dis. 2021; 27(10):1507-13.
17. Ghosn J, Piroth L, Epaulard O, Le Turnier P, Mentré F, Bachelet D, et al. Persistent COVID-19 symptoms are highly prevalent 6 months after hospitalization: results from a large prospective cohort. Clin Microbiol Infect Off Publ Eur Soc Clin Microbiol Infect Dis. 2021;27(7):1041. e1-1041.e4.
18. Martin-Loeches I, Motos A, Menéndez R, Gabarrús A, González J, Fernández-Barat L, et al. ICU-Acquired Pneumonia Is Associated with Poor Health Post-COVID-19 Syndrome. J Clin Med. 2021; 11(1):224.
19. Tosato M, Carfì A, Martis I, Pais C, Ciciarello F, Rota E, et al. Prevalence and Predictors of Persistence of COVID-19 Symptoms in Older Adults: A Single-Center Study. J Am Med Dir Assoc. 2021; 22(9):1840-4.
20. Tleyjeh IM, Saddik B, AlSwaidan N, AlAnazi A, Ramakrishnan RK, Alhazmi D, et al. Prevalence and predictors of Post-Acute COVID-19 Syndrome (PACS) after hospital discharge: A cohort study with 4 months median follow-up. PloS One. 2021; 16(12):e0260568.
21. Fernández-de-Las-Peñas C, Torres-Macho J, ElviraMartínez CM, Molina-Trigueros LJ, Sebastián-Viana T, Hernández-Barrera V. Obesity is associated with a greater number of long-term post-COVID symptoms and poor sleep quality: A multicentre case-control study. Int J Clin Pract. 2021; 75(12):e14917.
22. Liu Q, Mak JWY, Su Q, Yeoh YK, Lui GC-Y, Ng SSS, et al. Gut microbiota dynamics in a prospective cohort of patients with post-acute COVID-19 syndrome. Gut. 2022; 71(3):544-552.
23. Cha C, Baek G. Symptoms and management of long COVID: A scoping review. J Clin Nurs. 2021.
24. Pavli A, Theodoridou M, Maltezou HC. Post-COVID Syndrome: Incidence, Clinical Spectrum, and Challenges for Primary Healthcare Professionals. Arch Med Res. 2021; 52(6):575-81.
25. Hayes LD, Ingram J, Sculthorpe NF. More Than 100 Persistent Symptoms of SARS-CoV-2 (Long COVID): A Scoping Review. Front Med. 2021; 8:750378.
26. Dennis A, Wamil M, Alberts J, Oben J, Cuthbertson DJ, Wootton D, et al. Multiorgan impairment in lowrisk individuals with post-COVID-19 syndrome: a prospective, community-based study. BMJ Open. 2021; 11(3):e048391.
27. Michelen M, Manoharan L, Elkheir N, Cheng V, Dagens A, Hastie C, et al. Characterising long COVID: a living systematic review. BMJ Glob Health. 2021; 6(9):e005427.
28. Gérard M, Mahmutovic M, Malgras A, Michot N, Scheyer N, Jaussaud R, et al. Long-Term Evolution of Malnutrition and Loss of Muscle Strength after COVID-19: A Major and Neglected Component of Long COVID-19. Nutrients. 2021;13(11):3964.
29. Pinzón-Espitia OL, Pardo-Oviedo JM, Murcia Soriano LF. Nutritional risk and clinical outcomes in patients diagnosed with COVID-19 in a high-complexity hospital network. Nutr Hosp. 2022;39(1):93-100.
30. Tsoukalas D, Sarandi E, Georgaki S. The snapshot of metabolic health in evaluating micronutrient status, the risk of infection and clinical outcome of COVID-19. Clin Nutr ESPEN. 2021; 44:173-87.
31. Holdoway A. Nutritional management of patients during and after COVID-19 illness. Br J Community Nurs. 2020;25(Sup8):S6-10.
32. Mechanick JI, Carbone S, Dickerson RN, Hernandez BJD, Hurt RT, Irving SY, et al. Clinical Nutrition Research and the COVID-19 Pandemic: A Scoping Review of the ASPEN COVID-19 Task Force on Nutrition Research. JPEN J Parenter Enteral Nutr. 2021;45(1):13-31.
33. Quilliot D, Gérard M, Bonsack O, Malgras A, Vaillant M-F, Di Patrizio P, et al. Impact of severe SARS-CoV-2 infection on nutritional status and subjective functional loss in a prospective cohort of COVID-19 survivors. BMJ Open. 2021; 11(7):e048948.
34. Bedock D, Couffignal J, Bel Lassen P, Soares L, Mathian A, Fadlallah JP, et al. Evolution of Nutritional Status after Early Nutritional Management in COVID-19 Hospitalized Patients. Nutrients. 2021; 13(7):2276.
35. Critical Care D- ietitians Specialist Group (CCSG) of the British Dietetic Association. Guidance on management of nutrition and dietetic services during the COVID-19 pandemic [Internet]. British Dietetic Association; 2020 p. 15. Report No.: Version 2.1. Disponible en: https://www.bda.uk.com/resource/critical-care-dietetics-guidance-covid-19.html
36. Latif J, Elizabeth Weekes C, Julian A, Frost G, Murphy J, Abigail Tronco-Hernandez Y, et al. Strategies to ensure continuity of nutritional care in patients with COVID-19 infection on discharge from hospital: A rapid review. Clin Nutr ESPEN. 2022; 47:106-16.
37. Cawood A, Walters E, Smith T, Sipaul R, Stratton R. A review of nutrition support guidelines for individuals with or recovering from COVID-19 in the Community. 2020; 12(11):3230.
38. Piotrowicz K, Gąsowski J, Michel J-P, Veronese N. PostCOVID-19 acute sarcopenia: physiopathology and management. Aging Clin Exp Res. 2021; 33(10):2887-98.
39. Paddon-Jones D, Rasmussen BB. Dietary protein recommendations and the prevention of sarcopenia. Curr Opin Clin Nutr Metab Care. 2009; 12(1):86-90.
40. Wang P-Y, Li Y, Wang Q. Sarcopenia: An underlying treatment target during the COVID-19 pandemic. Nutrition . 2021;84:111104.
41. Moro K, Nagahashi M, Ramanathan R, Takabe K, Wakai T. Resolvins and omega three polyunsaturated fatty acids: Clinical implications in inflammatory diseases and cancer. World J Clin Cases. 2016; 4(7):155-64.
42. Weylandt KH, Chiu C-Y, Gomolka B, Waechter SF, Wiedenmann B. Omega-3 fatty acids and their lipid mediators: towards an understanding of resolvin and protectin formation. Prostaglandins Other Lipid Mediat. 2012; 97(3-4):73-82.
43. Fenton JI, Hord NG, Ghosh S, Gurzell EA. Immunomodulation by dietary long chain omega-3 fatty acids and the potential for adverse health outcomes. Prostaglandins Leukot Essent Fatty Acids. 2013; 89(6):379-90.
44. Hawryłkowicz V, Lietz-Kijak D, Kaźmierczak-Siedlecka K, Sołek-Pastuszka J, Stachowska L, Folwarski M, et al. Patient Nutrition and Probiotic Therapy in COVID-19: What Do We Know in 2021? Nutrients. 2021; 13(10):3385.
45. Rogero MM, Leão M de C, Santana TM, Pimentel MV de MB, Carlini GCG, da Silveira TFF, et al. Potential benefits and risks of omega-3 fatty acids supplementation to patients with COVID-19. Free Radic Biol Med. 2020; 156:190-9.
46. de Faria Coelho-Ravagnani C, Corgosinho FC, Sanches FLFZ, Prado CMM, Laviano A, Mota JF. Dietary recommendations during the COVID-19 pandemic. Nutr Rev. 2021; 79(4):382-93.
47. Calder PC. Nutrition and immunity: lessons for COVID-19. Nutr Diabetes. 2021; 11(1):19.
48. Tepasse P-R, Vollenberg R, Fobker M, Kabar I, Schmidt H, Meier JA, et al. Vitamin A Plasma Levels in COVID-19 Patients: A Prospective Multicenter Study and Hypothesis. Nutrients. 2021; 13(7):2173.
49. Cereda E, Bogliolo L, Klersy C, Lobascio F, Masi S, Crotti S, et al. Vitamin D 25OH deficiency in COVID-19 patients admitted to a tertiary referral hospital. Clin Nutr Edinb Scotl. 2021; 40(4):2469-72.
50. Afaghi S, Esmaeili Tarki F, Sadat Rahimi F, Besharat S, Mirhaidari S, Karimi A, et al. Prevalence and Clinical Outcomes of Vitamin D Deficiency in COVID-19 Hospitalized Patients: A Retrospective Single-Center Analysis. Tohoku J Exp Med. 2021; 255(2):127-34.
51. Anastasi E, Ialongo C, Labriola R, Ferraguti G, Lucarelli M, Angeloni A. Vitamin K deficiency and covid-19. Scand J Clin Lab Invest. 2020; 80(7):525-7.
52. Shakeri H, Azimian A, Ghasemzadeh-Moghaddam H, Safdari M, Haresabadi M, Daneshmand T, et al. Evaluation of the relationship between serum levels of zinc, vitamin B12, vitamin D, and clinical outcomes in patients with COVID-19. J Med Virol. 2022; 94(1):141-6.
53. Jothimani D, Kailasam E, Danielraj S, Nallathambi B, Ramachandran H, Sekar P, et al. COVID-19: Poor outcomes in patients with zinc deficiency. Int J Infect Dis IJID Off Publ Int Soc Infect Dis. 2020; 100:343-9. 54. Talha KA, Patwary MI, Alam ZN, Ali SM, Ahmed S, Nafee A, et al. Case-Control Study to Evaluate Zinc Deficiency as a Risk Factor for Oxygen Requirement in Patients with COVID-19. Mymensingh Med J MMJ. 2022; 31(1):216-22.
55. Kilercik M, Ucal Y, Serdar M, Serteser M, Ozpinar A, Schweigert FJ. Zinc protoporphyrin levels in COVID-19 are indicative of iron deficiency and potential predictor of disease severity. PloS One. 2022; 17(2):e0262487.
56. Fakhrolmobasheri M, Mazaheri-Tehrani S, Kieliszek M, Zeinalian M, Abbasi M, Karimi F, et al. COVID-19 and Selenium Deficiency: a Systematic Review. Biol Trace Elem Res. 2021.
57. Beigmohammadi MT, Bitarafan S, Abdollahi A, Amoozadeh L, Salahshour F, Mahmoodi Ali Abadi M, et al. The association between serum levels of micronutrients and the severity of disease in patients with COVID-19. Nutr Burbank Los Angel Cty Calif. 2021; 91-92:111400.
58. Hackler J, Heller RA, Sun Q, Schwarzer M, Diegmann J, Bachmann M, et al. Relation of Serum Copper Status to Survival in COVID-19. Nutrients. 2021; 13(6):1898.
59. Fedele D, De Francesco A, Riso S, Collo A. Obesity, malnutrition, and trace element deficiency in the coronavirus disease (COVID-19) pandemic: An overview. Nutr Burbank Los Angel Cty Calif. 2021; 81:111016.
60. Gorji A, Khaleghi Ghadiri M. Potential roles of micronutrient deficiency and immune system dysfunction in the coronavirus disease 2019 (COVID-19) pandemic. Nutr Burbank Los Angel Cty Calif. 2021; 82:111047.
61. Muthuvattur Pallath M, Ahirwar AK, Chandra Tripathi S, Asia P, Sakarde A, Gopal N. COVID-19 and nutritional deficiency: a review of existing knowledge. Horm Mol Biol Clin Investig. 2021; 42(1):77-85.
62. Tan CW, Ho LP, Kalimuddin S, Cherng BPZ, Teh YE, Thien SY, et al. Cohort study to evaluate the effect of vitamin D, magnesium, and vitamin B12 in combination on progression to severe outcomes in older patients with coronavirus (COVID-19). Nutr Burbank Los Angel Cty Calif. 2020; 79-80:111017.
63. Majidi N, Rabbani F, Gholami S, Gholamalizadeh M, BourBour F, Rastgoo S, et al. The Effect of Vitamin C on Pathological Parameters and Survival Duration of Critically Ill Coronavirus Disease 2019 Patients: A Randomized Clinical Trial. Front Immunol. 2021; 12:717816.
64. Loucera C, Peña-Chilet M, Esteban-Medina M, Muñoyerro-Muñiz D, Villegas R, Lopez-Miranda J, et al. Real world evidence of calcifediol or vitamin D prescription and mortality rate of COVID-19 in a retrospective cohort of hospitalized Andalusian patients. Sci Rep. 2021; 11(1):23380.
65. Beigmohammadi MT, Bitarafan S, Hoseindokht A, Abdollahi A, Amoozadeh L, Soltani D. The effect of supplementation with vitamins A, B, C, D, and E on disease severity and inflammatory responses in patients with COVID-19: a randomized clinical trial. Trials. 2021; 22(1):802.
66. Vitamin and Mineral Nutrition Information System (VMNIS) [Internet]. [citado 10 de febrero de 2022]. Disponible en:
https://www.who.int/teams/nutrition-and-food-safety/databases/vitamin-and-mineral-nutrition-information-system
67. Hummell AC, Cummings M. Role of the nutrition-focused physical examination in identifying malnutrition and its effectiveness. Nutr Clin Pract Off Publ Am Soc Parenter Enter Nutr. 2022; 37(1):41-9.
68. El Zakhem A, Chalhoub MA, Bassil M. The Role of Herbal and Nutritional Treatments in the Fight against COVID-19 and Other Respiratory Tract Infections. Int J Environ Res Public Health. 2021; 18(22):12001.
69. Wu Y, Cheng X, Jiang G, Tang H, Ming S, Tang L, et al. Altered oral and gut microbiota and its association with SARS-CoV-2 viral load in COVID-19 patients during hospitalization. NPJ Biofilms Microbiomes. 2021; 7(1):61.
70. Xavier-Santos D, Padilha M, Fabiano GA, Vinderola G, Gomes Cruz A, Sivieri K, et al. Evidences and perspectives of the use of probiotics, prebiotics, synbiotics, and postbiotics as adjuvants for prevention and treatment of COVID-19: A bibliometric analysis and systematic review. Trends Food Sci Technol. febrero de 2022; 120:174-92.
71. Ivashkin V, Fomin V, Moiseev S, Brovko M, Maslennikov R, Ulyanin A, et al. Efficacy of a Probiotic Consisting of Lacticaseibacillus rhamnosus PDV 1705, Bifidobacterium bifidum PDV 0903, Bifidobacterium longum subsp. infantis PDV 1911, and Bifidobacterium longum subsp. longum PDV 2301 in the Treatment of Hospitalized Patients with COVID-19: a Randomized Controlled Trial. Probiotics Antimicrob Proteins. 2021;
72. Gutiérrez-Castrellón P, Gandara-Martí T, Abreu Y Abreu AT, Nieto-Rufino CD, López-Orduña E, Jiménez-Escobar I, et al. Probiotic improves symptomatic and viral clearance in Covid19 outpatients: a randomized, quadruple-blinded, placebo-controlled trial. Gut Microbes. 2022; 14(1):2018899.
73. de Oliveira GLV, Oliveira CNS, Pinzan CF, de Salis LVV, Cardoso CR de B. Microbiota Modulation of the Gut-Lung Axis in COVID-19. Front Immunol. 2021; 12:635471.
74. Santinelli L, Laghi L, Innocenti GP, Pinacchio C, Vassalini P, Celani L, et al. Oral Bacteriotherapy Reduces the Occurrence of Chronic Fatigue in COVID-19 Patients. Front Nutr. 2021; 8:756177.
75. Rathi A, Jadhav SB, Shah N. A Randomized Controlled Trial of the Efficacy of Systemic Enzymes and Probiotics in the Resolution of Post-COVID Fatigue. Med Basel Switz. 2021; 8(9):47.
76. Jensen G, Cederholm T, Correira I, Gonzalez M, Fukushima R, Higashiguchi T, et al. GLIM Criteria for the diagnosis of malnutrition: A consensus report from the global clinical nutrition community. JPEN J Parenter Enteral Nutr. 2019; 43(1):32-40.
77. Barazzoni R, Bischoff SC, Breda J, Wickramasinghe K, Krznaric Z, Nitzan D, et al. ESPEN expert statements and practical guidance for nutritional management of individuals with SARS-CoV-2 infection. Clin Nutr Edinb Scotl. 2020;39(6):1631-8.
Aceptado: 15 de marzo de 2022
Correspondencia:
Cristina Posada
cristina.posada@nutricioncelan.com