REHABILITACIÓN EN POSCOVID-19: UNA PERSPECTIVA DESDE LA INTERVENCIÓN NUTRICIONAL Y EL MOVIMIENTO CORPORAL
..................
Wílder
Andrés Villamil-Parra ¹
, Olga Lucía Pinzón-Espitia ²
, Ligia Stella Guerrero-Orjuela ³
, Fabiola Moscoso Alvarado ⁴
Resumen
Introducción: Los efectos asociados al SARS-CoV-2 conllevan implicaciones prolongadas que afectan la condición de salud de quienes han superado la etapa aguda de la enfermedad. Las experiencias e investigaciones instauran la necesidad de promover la recuperación integral de los sobrevivientes del Covid-19, despertando la necesidad establecer planteamientos de rehabilitación que propendan por mejorar el funcionamiento y la calidad de vida de las personas. Materiales y métodos: Se realizó una revisión bajo protocolo PRISMA de publicaciones científicas en relación con la rehabilitación del movimiento corporal y la intervención nutricional en estado poscovid-19. Se identificaron en total 114 títulos; posterior a la lectura y aplicación de criterios de elegibilidad se seleccionaron como muestra final 32 artículos. Resultados: Se presentan los resultados en razón a: 1. Rehabilitación de la función pulmonar y la resistencia cardiopulmonar, 2. Rehabilitación de afecciones neurológicas y neuromusculares, 3. Rehabilitación nutricional y cambios en la composición corporal, 4. Recomendaciones nutricionales para la recuperación y rehabilitación nutricional en poscovid-19. Conclusiones: La intervención fisioterapéutica poscovid-19 debe comprender paradigmas que involucren conceptos holísticos en pro del bienestar del paciente, asegurando una intervención integral con miras a resolver necesidades agudas y crónicas asociadas a la infección por SARS-CoV-2 que afecten el movimiento corporal. La evaluación de la composición corporal con diagnóstico por imágenes, indica que en el periodo poscovid-19 los pacientes muestran pérdida de masa libre de grasa con un cambio de fenotipo caracterizado hacia la obesidad sarcopénica. Establecer un plan de rehabilitación nutricional es fundamental para el tratamiento y prevención de complicaciones asociadas a la malnutrición.
Palabras clave: Rehabilitación; infecciones por coronavirus; terapia nutricional; enfermedades neuromusculares; fisioterapia; rehabilitación cardiaca; terapia por ejercicio.
..............
² Departamento de Nutrición Humana. Facultad de Medicina. RENACE study group - Universidad Nacional de Colombia. Bogotá D.C – Colombia. ORCID: https://orcid.org/0000-0002-9827-2244.
³ Departamento de Nutrición Humana. Facultad de Medicina. RENACE study group - Universidad Nacional de Colombia. Bogotá D.C – Colombia. ORCID: https://orcid.org/0000-0003-2545-8715.
⁴ Departamento de Movimiento Corporal Humano. Facultad de Medicina - RENACE study group - Universidad Nacional de Colombia. Bogotá D.C – Colombia. ORCID: https://orcid.org/0000-0002-5302-4431.
REHABILITATION IN POSTCOVID-19: A PERSPECTIVE FROM NUTRITIONAL INTERVENTION AND BODY MOVEMENT
Abstract
Introduction: the effects
associated with SARS-CoV-2 carry long-term implications that affect
the health condition of those who have passed the acute stage of the
disease. The experiences and research establish the need to promote the
integral recovery of the survivors of
COVID-19, awakening the need to establish rehabilitation approaches
that tend to improve
the functioning and quality of life of people. Materials and methods: a review was
carried out
under the PRISMA protocol of scientific publications in relation to the
rehabilitation of body
movement and nutritional intervention in Poscovid-19 state. A total of
114 titles were identified;
After reading and applying the eligibility criteria, 32 articles were
selected as the final sample.
Results: the results are
presented at the rate of; 1. Rehabilitation of lung function and
cardiopulmonary resistance, 2. Rehabilitation of neurological and
neuromuscular conditions, 3.
Nutritional rehabilitation and changes in body composition, 4.
Nutritional recommendations for
recovery and nutritional rehabilitation in poscovid-19. Conclusions:
Poscovid-19 physiotherapeutic intervention must include paradigms that
involve holistic concepts for the well-being
of the patient, ensuring a comprehensive intervention with a view to
solving acute and chronic
needs associated with SARS-CoV-2 infection that affect body movement.
The evaluation of
body composition with diagnostic imaging indicates that in the
poscovid-19 period, patients
show loss of fat-free mass with a phenotype change characterized
towards sarcopenic obesity. Establishing a nutritional rehabilitation
plan is essential for the treatment and prevention
of complications associated with malnutrition.Key words: Rehabilitation; coronavirus infections; nutritional therapy; neuromuscular diseases; physical therapy specialty; cardiac rehabilitation; exercise therapy.
Introducción
La pandemia generada por el SARS-CoV-2 causante del síndrome respiratorio agudo severo, se ha extendido por todo el mundo, provocando víctimas e infligiendo morbilidades permanentes en el tiempo (1). Las personas en estado poscovid-19 pueden presentar alteraciones multisistémicas que generan disfunción crónica y deterioro de la independencia funcional (2,3).La finalidad de la rehabilitación poscovid-19 es optimizar la recuperación del paciente y reducir la discapacidad (4). Las intervenciones de rehabilitación integral ayuda a abordar consecuencias físicas y psicosociales de la COVID-19 (5,6). Se ha planteado que las complicaciones por COVID-19 disminuyen brindando rehabilitación temprana que contemple un buen estado nutricional y una rehabilitación física integral (7,8).
El riesgo de malnutrición por complicaciones como sepsis, shock séptico, falla multiorgánica demandan una intervención nutricional oportuna (2-4), que disminuyan el impacto de conduciones de malnutrición en personas con COVID-19 (5-7). Estudios como los realizados en Nueva York reportan que comorbilidades como la hipertensión (56,6 %), obesidad (41,7 %) y diabetes (33,8 %) generan implicaciones en la recuperación de la funcionalidad en fase poscovid-19 (9). En Colombia se han publicado artículos en los que se relaciona la recuperación exitosa de neumonía por COVID-19 con la identificación oportuna de obesidad grado II (10).
La capacidad de movimiento en supervivientes de COVID-19 se encuentra afectada por complicaciones respiratorias y cardiovasculares asociadas con síndrome de desacondicionamiento físico, cambios en el sistema nerviosos central y periférico, alteración del rendimiento cognitivo, disminución del desempeño muscular asociado a neuropatías y miopatías, entre otras (9,10). Los procesos de hipomovilidad presentados durante la atención hospitalaria conllevan a cambios estructurales y funcionales multisistémicos que afectan la independencia funcional, incluso después del egreso hospitalario de la persona (11,12).
El objetivo de este artículo es establecer un acercamiento a los procesos de rehabilitación en pacientes poscovid-19 desde la perspectiva de la intervención nutricional y el movimiento corporal, basados en la revisión sistemática de la literatura.
Materiales y métodos
Revisión sistemática realizada según criterios PRISMA (13). Se tomaron como muestras estudios ensayos clínicos, metaanálisis, ensayos clínicos aleatorizados, revisiones sistemáticas, estudios retrospectivos y estudios de caso. Los criterios de inclusión fueron publicaciones con descripción de resultados en población adulta, mayores de 18 años, con diagnóstico de COVID-19. Los criterios de exclusión contemplaron estudios en población menor de 18 años, mujeres en gestación y lactancia, y estudios no publicados en inglés, español o portugués (figura 1).Se realizó la búsqueda en Medline/PubMed, Scopus, Scielo y PEDro con las siguientes ecuaciones:
- “Nutrition Therapy”[Mesh]) AND “COVID19”[Mesh]
- “Body Composition”[Mesh]) AND “COVID19”[Mesh]
- “COVID-19”[MeSH Terms] AND “physical therapy modalities”[MeSH Terms]
- “Neuromuscular desease”[MeSH Terms]) AND (covid 19[MeSH Terms])
Los artículos incluidos fueron analizados individualmente por cuatro investigadores independientes. La evaluación metodológica fue realizada de la siguiente manera: Estudios observaciones por medio de la declaración Strengthening the Reporting of Observational studies in Epidemiology (STROBE), ensayos clínicos se analizaron de acuerdo con la escala PEDro de 10 puntos, estudio de tipo revisiones mediante la lista de chequeo establecida por PRISMA.
Resultados
Se identificaron 114 títulos, de los cuales se seleccionaron 32 artículos (tabla 1). Dados los puntos de convergencia, se decide presentar los abordajes en fase poscovid-19 de la siguiente manera:
- Rehabilitación de la función pulmonar y la resistencia cardiopulmonar.
- Rehabilitación de afecciones neurológicas y neuromusculares.
- Rehabilitación nutricional y cambios en la composición corporal.
- Recomendaciones nutricionales para la recuperación y rehabilitación nutricional.
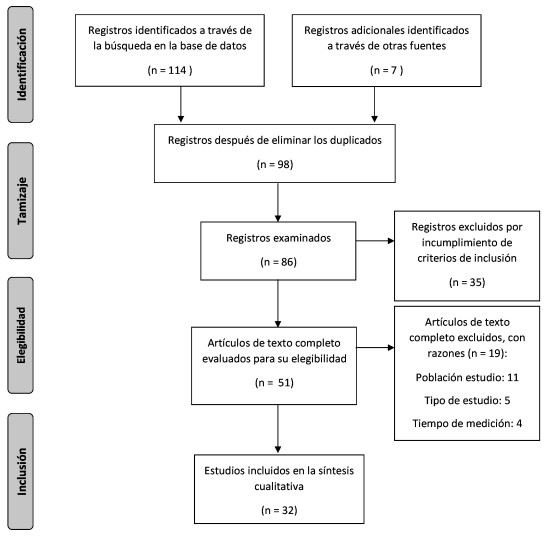
Figura 1. Flujograma PRISMA de búsqueda. Fuente: elaboración propia de los autores.
Rehabilitación de la función pulmonar y la resistencia cardiopulmonar
La infección por SARS-CoV-2 genera un gran compromiso en la función pulmonar por daños estructurales del endotelio pulmonar (9), generando hipoxemia e hipoxia(14,15). Publicaciones como las estipuladas por el Consenso de Rehabilitación de Stanford (16), Belli y Col. (17), Furtado y Col. (18), Jhonson (19), establecen que los síntomas con mayor prevalencia en sobrevivientes del COVID-19 son la disnea a leves esfuerzos, fatiga, debilidad muscular con limitación en las actividades básicas de la vida diaria. La publicación realizada por Li y Col. (20), instaura que el 61,4 % de personas que superaron el COVID-19 presentaron baja resistencia al esfuerzo físico y 57,9 % refirieron disnea leve en actividades como caminar. De manera que, uno de los pilares para la rehabilitación poscovid-19 es el fortalecimiento de la función pulmonar y el incremento en la resistencia cardiovascular mediante el ejercicio físico.Tabla 1. Características de los estudios incluidos.
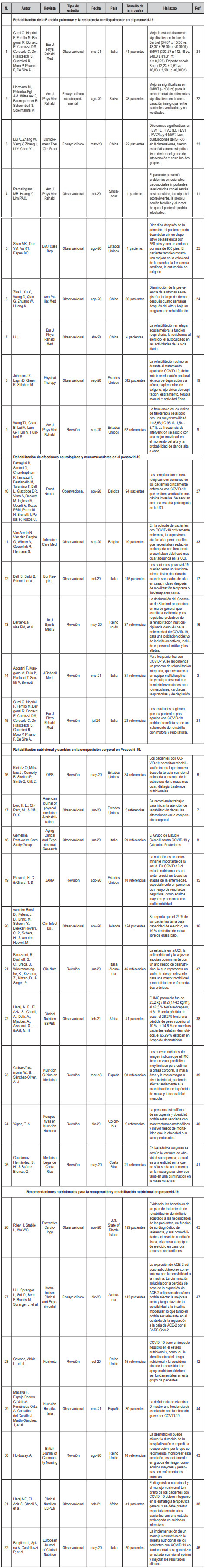
ACE-2: Enzima convertidora de angiotensia 2. IMC: Indice de masa corporal. FEV1: Volumen espirado forzado en el 1 segundo. FVC: Capacidad vital forzada. FEV1/FVC: Cociente de Volumen espirado forzado en el 1 segundo y Capacidad vital forzada. SF-36: cuestionario de salud SF-36. 6MWT: Test de caminata de 6 minutos. Fuente: elaboración propia de los autores
Matthias y Col. (22) evaluaron el efecto de una intervención multimodal de a 25 a 30 sesiones de ejercicio basado en: 1. Entrenamiento respiratorio, 2. Entrenamiento aeróbico, 3. Fortalecimiento muscular periférico sin sobrepeso. Posterior a la ejecución del programa de ejercicio se evidenció mejora significativa en las pruebas de función pulmonar con registros de Volumen espirado forzado en 1 segundo (FEV1) superiores a 62 % ± 8 del valor predicho, relacionado con aumento de más de 130 m de recorrido en 6MWT (P<0,001). Encontraron también que la ejecución del programa disminuye los síntomas clínicos y los síntomas de depresión y ansiedad.
Al respecto, Liu y Col. (23), aplicaron un programa de rehabilitación basado en entrenamiento respiratorio mediante dispositivo Threshold con series entre 10 y 60 % de presión espiratoria e inspiratoria máxima, entrenamiento diafragmático con carga de 1 a 3 kg, estiramientos y ejercicio de respiración con labios fruncidos y entrenamiento de la tos. El grupo de intervención presentó un incremento significativo en comparación con el grupo control para variables de función pulmonar (aumento 1-2 L de VEF1; aumento de 2,36 ± 0,49 FVC; aumento de 68 ± 6,05 cociente VEF1/FCV; P<0,005), incremento de la resistencia aeróbica registrada en metros recorridos en 6MWT (212,3 ± 82,5 vs. 157,2 ± 71,7; P<0,05), mayor calidad de vida (71,6 ± 7,6 vs. 54,1 ± 7,5 P<0,005) y menor autopercepción de ansiedad (47,4 ± 6,3 vs. 54,9 ± 7,3; P<0,05).
Zha y Col. (24), afirman que posterior a la ejecución durante 4 semanas de un programa de artes marciales chino, basado en estiramientos de cintura, escápulas y miembros superiores, disminuye entre 41,7 y 50 % la prevalencia de síntomas respiratorios como tos y disminuye también la tasa de reingresos por exacerbación de dificultad en personas que superaron la infección por COVID19. Shan y Col. (25) presentan el caso de una mujer con antecedentes de COVID-19 con diabetes mellitus II, hipertensión y obesidad, quien posterior a la aplicación de un programa de fisioterapia basado en el entrenamiento de la capacidad aeróbica, presentó aumento de la resistencia cardiovascular a los 10 días de intervención, registrando incremento de 6MWT (pre:15 m – pos: 294,7 m), aumento en la velocidad de la marcha (pre: 0,44 m/s – pos:1,04 m/s), aumento de volumen inspiratorio (pre:250 cc – pos: 1250 cc) y mejor balance dinámico medido por Timed Up and Go test (pre: 17,20 s – pos: 10,16 s).
La publicación de Ramalingam y Col. (11) habla de un paciente de 64 años de edad, sin antecedentes médicos significativos y quien egresó del Hospital General de Singapur, posterior a un cuadro severo de COVID-19 con requerimiento soporte ventilatorio prolongado. Luego de realizar fisioterapia cardiopulmonar basada en incentivo espirómetro, entrenamiento de deambulación progresiva, entrenamiento de fuerza global, el paciente presentó aumento del desempeño en 6MWT (pre: 194 m – pos: 272 m), Fuerza prensil (pre:16 kg – pos: 26,7 kg) y aumento de la independencia funcional FIM (pre: 95 – pos: 101).
Rehabilitación de afecciones neurológicas y neuromusculares
La creciente evidencia sugiere que el virus SARSCoV-2 tiene potencial neuroinvasivo, lo que puede reflejarse en la desmielinización o neurodegeneración. Además, las citocinas activadas por el SARS-CoV-2 también pueden desencadenar vasculitis en y alrededor de los nervios y músculos, concebida como reactividad cruzada de inmunoglobulinas (formadas en respuesta a los antígenos virales ) con proteínas específicas en la mielina, axón o unión neuromuscular. También puede ocurrir una invasión directa del virus a los nervios periféricos (26).Battaglini D y Col. detectaron complicaciones neurológicas (tabla 2) en el 50 % de los pacientes COVID-19, siendo el delirio la manifestación más común y con mayor estancia hospitalaria (36,8 ± 25,1 vs. 19,4 ± 16,9 días, p <0,001) y UCI (31,5 ± 22,6 vs. 11,5 ± 10,1 días, p <0,001). La duración de la ventilación mecánica se asoció de forma independiente con el riesgo de desarrollar complicaciones neurológicas (razón de posibilidades 1.100, IC 95 %: 1.046-1.175, p = 0,001) (27).
Tabla 2. Manifestaciones neurológicas, neuromusculares y musculares poscovid-19 más frecuentes
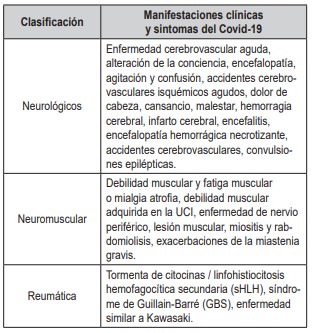
Fuente: Elaboración propia de los autores a partir de la publicación de De Giorgio MR, Di Noia S, Morciano C, Conte D. The impact of SARS-CoV-2 on skeletal muscles. Acta Myol. 2020 Dec 1;39(4):307-312. doi: 10.36185/2532-1900-034. PMID: 33458586; PMCID: PMC7783438 (26).
Para aquellos pacientes poscovid-19 con funcionamiento físico deteriorado posterior a la hospitalización, incluso con movilización temprana de fisioterapia, se recomienda derivarlos a tratamiento de rehabilitación integral enfocada a evitar la pérdida de funcionalidad (17,28), al igual que a los pacientes con complicaciones neurológicas o neuromusculares. Los programas deben contar con las fases de evaluación, diagnóstico y tratamiento, que incluyan terapia física, fonoaudiológica, ocupacional, respiratoria o cardiaca, acompañadas por telerehabilitación podrían ser recomendadas (3,29,30).
La OMS sugiere para después del alta, implementar programas con ejercicio graduado, educación sobre conservación de energía y modificación del comportamiento y del hogar, utilización de productos de asistencia, así como rehabilitación para cualquier discapacidad individual (6). Adicionalmente, Abdelbasset WK, recomienda la práctica en casa de ejercicios regulares para promover el funcionamiento del sistema inmunológico (31).
Para evaluar el estado funcional general se recomienda la “Escala del Estado Funcional Poscovid-19”. Esta se centra en aspectos de la vida diaria, está destinada a ayudar a los usuarios a tomar conciencia de las limitaciones funcionales, a determinar objetivamente el grado de discapacidad (0-sin limitaciones funcionales, 1- limitaciones funcionales mínimas, 2- limitaciones funcionales ligeras, 3- limitaciones funcionales moderadas, 4- limitaciones funcionales severas), y a establecer el pronóstico del tratamiento (32).
El Consenso de Stanford recomienda rehabilitación dentro de los primeros 30 días (fase postaguda) para tener el mayor impacto en la recuperación. Para la atención de pacientes neurológicos con síntomas de moderados a graves se recomienda rehabilitación multidisciplinaria a fin de maximizar la recuperación, Nivel de Evidencia (NE): Nivel 5. Nivel de Acuerdo (NA): puntuación media 9,43 (IC 95 %: 9,06 - 9,80) y realizar evaluaciones físicas, cognitivas y funcionales para apoyar el regreso al trabajo de acuerdo con entorno ocupacional, NE 5 NA: puntuación media 8,71 (IC 95 %: 7,98 - 9,45) (16).
Este Consenso recomienda para pacientes con afección músculo-esquelética y COVID-19, realizar una evaluación funcional NE 5. NA: puntuación media 9,43 (IC 95 %: 9,03 - 9,82). Además, los pacientes que han sido admitidos en la UCI deben tener un enfoque multidisciplinario para su rehabilitación. NE 5. NA: puntuación media 9,48 (IC 95 %: 9,11 - 9,85); quienes presenten síndrome de cuidados postintensivos la rehabilitación debe centrarse en los tres dominios de las deficiencias: psicológicas, físicas y cognitivas. NE 5. NA: puntuación media 9,76 (IC 95 %: 9,25 - 10,00) y realizar rehabilitación física para pacientes hospitalizados, ambulatorios, telesalud domiciliaria o dirigidos según las necesidades del paciente. NE 5, NA: puntuación media 9,76 (IC 95 %: 9,52 - 10,00) (16).
Finalmente, tener en cuenta que usuarios con enfermedades neurológicas y neuromusculares de base, pueden tener factores de riesgo para desarrollar formas graves de COVID-19 y recibir cuidados intensivos prolongados, lo que puede empeorar su pronóstico funcional (33). Por tanto, es fundamental desarrollar un enfoque preventivo con educación de la patología, seguimiento telefónico, citas por telemedicina para mantener la función y el funcionamiento con trabajo en casa, y hospitalización reservada únicamente para emergencias (34).
Rehabilitación nutricional y cambios en la composición corporal
La enfermedad por COVID-19 en aproximadamente el 80 % de los pacientes hospitalizados y el 60 % de los ingresados en UCI tienen altas probabilidades de sobrevivir (35) con una morbilidad similar a lo observado con sobrevivientes de otros tipos de sepsis (36).La pérdida de masa y alteración de la función muscular esquelética se constituye en un problema asociado con el aumento de la estancia o requerimiento de UCI, dados los cambios en la composición corporal y sumado a factores como problemas bucales y de masticación, dificultades psicosociales y deterioro cognitivo (37).
En un estudio realizado con 124 pacientes en recuperación de COVID-19, en la valoración de la composición corporal por bioimpedancia se evidenció que el índice de masa libre de grasa (FFMI) era normal, mientras que el 19 % de todos los pacientes presentaba un FFMI por debajo del límite normal (36). Por consiguiente, el tratamiento nutricional es fundamental para prevenir esta pérdida de masa muscular y funcionalidad de la misma (37).
Haraj, El Aziz y colaboradores reportaron que, en pacientes con COVID-19 que se encontraban en UCI y posteriormente eran trasladados a hospitalización, el 61 % de los pacientes experimentaron pérdida de peso (38). Por otra parte, es necesario prestar atención al IMC de 25 a 29,9 kg/m2 considerado como preobesidad o sobrepeso, valores de riesgo. Importante identificar a los pacientes con obesidad sarcopénica, ya que puede llevar a un mayor riesgo de trastornos metabólicos y tasas más altas de mortalidad que la obesidad o la sarcopenia por sí solas (40).
En la obesidad sarcopénica, el exceso de masa adiposa en sí misma se constituye un determinante de pérdida de masa muscular, secundario a trastornos metabólicos asociados como la resistencia a la insulina y el estrés oxidativo sistémico, principalmente en el músculo esquelético (40). De otra parte, la sarcopenia favorece la acumulación de grasa, de tal forma que es difícil determinar si la sarcopenia en individuos obesos es primaria o secundaria a la obesidad (41).
Considerando lo anterior, las recomendaciones energía de acuerdo con la evidencia, recomiendan el aporte de 27 kcal por kg de peso corporal al día, como gasto energético total para pacientes adultos mayores con polimorbilidades; para pacientes con polimorbilidades con un peso muy inferior al normal 30 kcal por kg de peso corporal al día, como gasto energético total. Con respecto a las proteínas, se sugiere 1 g/kg/día de proteína de alto valor biológico en personas mayores, y la cantidad debe ajustarse individualmente. Las necesidades de grasas y carbohidratos se adaptan a las necesidades energéticas considerando una proporción de energía de grasas y carbohidratos entre 30:70 del total de las calorías en sujetos sin deficiencia respiratoria y 50:50 en pacientes ventilados (37).
Recomendaciones nutricionales para la recuperación y rehabilitación nutricional
La infección por COVID-19 afecta negativamente el estado nutricional, por lo cual una actividad en primera línea es la identificación del riesgo nutricional y la identificación de la necesidad de apoyo nutricional (42). Complementariamente, se recomienda vigilar los grupos de riesgo, como los adultos mayores y los que padecen enfermedades crónicas, dadas las alteraciones del sistema inmunitario, la presencia de desgaste muscular o de un síndrome de fragilidad, lo que implican mayores necesidades de proteínas (43).Adicionalmente, Haraj y colaboradores (38) recomiendan prestar atención a los pacientes con una estancia prolongada en cuidados intensivos durante la atención y posterior al alta hospitalaria, integrando una estrategia terapéutica que incluya monitoreo de micronutrientes como la Vitamina D, la cual puede aumentar el riesgo de aumentar la severidad de la infección (44), siendo necesario un plan de tratamiento nutricional multidisciplinar que incluya consejería nutricional, recursos de educación en línea, y seguimiento antropométrico (45).
Es importante que los pacientes con alta del hospital reciban rehabilitación nutricional continua que incluya atención integral a los síntomas poscovid-19 que pueden interferir con la ingesta dietética, como la dificultad respiratoria, la pérdida del gusto y el olfato, la fatiga y la debilidad (43).
Finalmente, se recomienda establecer protocolos de atención nutricional, Brugliera, Spina (46) plantean tres pasos: evaluación nutricional y detección de desnutrición; tratamiento nutricional (ajuste de dieta, terapia de apoyo, nutrición artificial) y supervisión de la evolución, y tratamiento nutricional (47).
Discusión
Las publicaciones en relación con las secuelas y comorbilidades presentes en el poscovid-19, demuestran la necesidad de plantear abordajes integrales que velen por la funcionalidad y calidad de vida de las personas. Por ello, las instituciones prestadoras de servicios de salud en personas poscovid-19 deben promover el trabajo de grupo interprofesional para favorecer la rehabilitación oportuna, integral y eficiente de los sobrevivientes.La evidencia científica publicada establece que los procesos de atención fisioterapéutica en el poscovid-19 deben ser planteados en la promoción del funcionamiento global de la persona a partir de la mejora integral de los sistemas cardiovascular y pulmonar, mediante la reeducación de músculos respiratorios que mejoren la mecánica ventilatoria para el ingreso de O2 , la eliminación de residuos metabólicos como CO2 y que favorezcan la protección autónoma de la vía aérea, la prescripción del ejercicio que mejore la capacidad aeróbica y la tolerancia a la fatiga. A nivel musculoesquelético se debe realizar ejercicio terapéutico orientado a mejorar la movilidad articular, la fuerza muscular, flexibilidad y balance, todo siempre pensando en favorecer la dinámica pulmonar, cardiaca y vascular, y las particularidades de usuario. A partir de esto, se considera que la intervención fisioterapéutica posterior al egreso hospitalario debe comprender paradigmas que involucren conceptos holísticos en pro del bienestar del paciente, asegurando una intervención integral que promuevan el reintegro social y mejoras en la calidad de vida de las personas en estado poscovid-19.
La evaluación de la composición corporal con diagnóstico por imágenes, indica que en el periodo poscovid-19 un pequeño porcentaje de los pacientes muestran pérdida de masa libre de grasa con un cambio de fenotipo caracterizado hacia la obesidad sarcopénica. Establecer un plan de rehabilitación nutricional posterior a la atención integral de los síntomas por la COVID-19 es fundamental para el tratamiento y prevención de complicaciones asociadas a la malnutrición.
Los resultados este artículo evidencian la necesidad de promover equipos interdisciplinarios en salud que a su vez promuevan alternativas eficientes y coherentes con las necesidades particulares que se presentan en el poscovid-19, el cual se puede presentar como un cuadro clínico de duración de semanas o incluso meses (48,49). En consecuencia, los artículos consultados presentan como un gran desafío para los sistemas de atención en salud establecer rutas de atención clínica, protocolos de intervención y estrategias de prevención integrales (50,51). Los procesos de atención en tiempos de pandemia por COVID-19 requieren alternativas de mitigación de los efectos colaterales a través de estrategias de rehabilitación integral que articulen saberes profesionales (52).
Referencias
1.White A. Men and COVID-19: the aftermath. Postgrad
Med. 2020; 132(sup4):18-27.
2. Yang Y-C, Chou C-L, Kao C-L. Exercise, nutrition, and medication considerations in the light of the COVID pandemic, with specific focus on geriatric population: A literature review. J Chin Med Assoc. 2020; 83(11):977-80.
3. Agostini F, Mangone M, Ruiu P, Paolucci T, Santilli V, Bernetti A. Rehabilitation setting during and after Covid-19: An overview on recommendations. J Rehabil Med. 2021; 53(1):jrm00141.
4. Greve JMD, Brech GC, Quintana M, Soares AL de S, Alonso AC. Impacts of covid-19 on the immune, neuromuscular, and musculoskeletal systems and rehabilitation. Rev Bras Med Esporte. 2020; 26(4):285-8.
5. Singh SJ, Barradell AC, Greening NJ, Bolton C, Jenkins G, Preston L, et al. British Thoracic Society survey of rehabilitation to support recovery of the postCOVID-19 poscovid-19 population. BMJ Open. 2020; 10(12):e040213.
6. Kleinitz O, Millsbas J, Connolly B, Skelton P, Smith G, Clift Z. Consideraciones relativas a la rehabilitación durante el brote de COVID-19 - PHO, OMS [Internet] 2020. [consultado 12 enero 2022]. Disponible en:
https://iris.paho.org/handle/10665.2/52104
7. Lew HL, Oh-Park M, Cifu DX. The War on COVID-19 Pandemic: Role of Rehabilitation Professionals and Hospitals. Am J Phys Med Rehabil.2020; 99(7):571-2.
8. Gemelli Against COVID-19 Post-Acute Care Study Group. Post-COVID-19 Poscovid-19 global health strategies: the need for an interdisciplinary approach. Aging Clin Exp Res. 2020; 32(8):1613-20.
9. Wang TJ, Chau B, Lui M, Lam G-T, Lin N, Humbert S. Physical Medicine and Rehabilitation and Pulmonary Rehabilitation for COVID-19. Am J Phys Med Rehabil. 2020; 99(9):769-74.
10. Carda S, Invernizzi M, Bavikatte G, Bensmaïl D, Bianchi F, Deltombe T, et al. COVID-19 pandemic. What should Physical and Rehabilitation Medicine specialists do? A clinician’s perspective. Eur J Phys Rehabil Med. 2020; 56(4):515-24.
11. Ramalingam MB, Huang Y, Lim PAC. Rehabilitation of a Post–Intensive Care Unit Patient After Severe COVID-19 Pneumonia. Am J Phys Med Rehabil. 2020; 99(12):1092-5.
12. Disser NP, De Micheli AJ, Schonk MM, Konnaris MA, Piacentini AN, Edon DL, et al. Musculoskeletal Consequences of COVID-19. J Bone Joint Surg Am.2020; 102(14):1197-204.
13. Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gøtzsche PC, Ioannidis JPA, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. J Clin Epidemiol. 2009; 62(10):e1-34.
14. Ponce de León JDL, Marín PAC, González GCG, Escandón ÁH. CORONAVIRUS–COVID 19: Más allá de la enfermedad pulmonar, qué es y qué sabemos del vínculo con elsistema cardiovascular. Rev Colomb Cardiol. 2020; 27(3):142-152.
15. Dixit S. Can moderate intensity aerobic exercise be an effective and valuable therapy in preventing and controlling the pandemic of COVID-19? Med Hypotheses.2020;143:109854.
16. Barker-Davies RM, O’Sullivan O, Senaratne KPP, Baker P, Cranley M, Dharm-Datta S, et al. The Stanford Hall consensus statement for post-COVID-19poscovid-19 rehabilitation. Br J Sports Med. 2020; 54(16):949-59.
17. Belli S, Balbi B, Prince I, Cattaneo D, Masocco F, Zaccaria S, et al. Low physical functioning and impaired performance of activities of daily life in COVID-19 patients who survived hospitalisation. Eur Respir J. 2020; 56(4): 2002096.
18. Furtado GE, Letieri RV, Caldo A, Sardão V, Teixeira AM, de Barros MP, et al. Sustaining efficient immune functions with regular physical exercise in the COVID-19 era and beyond. Eur J Clin Invest. 2021; 51(5):e13485.
19. Johnson JK, Lapin B, Green K, Stilphen M. Frequency of Physical Therapist Intervention Is Associated With Mobility Status and Disposition at Hospital Discharge for Patients With COVID-19. Phys Ther. 2021; 101(1):pzaa181.
20. Li J. Rehabilitation management of patients with COVID-19: lessons learned from the first experience in China. Eur J Phys Rehabil Med. 2020; 56(3):335-8.
21. Curci C, Negrini F, Ferrillo M, Bergonzi R, Bonacci E, Camozzi DM, et al. Functional outcome after inpatient rehabilitation in post-intensive care unit COVID-19 patients: findings and clinical implications from a real-practice retrospective study. Eur J Phys Rehabil Med. 2021; 57(3):443-450.
22. Hermann M, Pekacka-Egli A-M, Witassek F, Baumgaertner R, Schoendorf S, Spielmanns M. Feasibility and Efficacy of Cardiopulmonary Rehabilitation After COVID-19. Am J Phys Med Rehabil. 2020; 99(10):865-9.
23. Liu K, Zhang W, Yang Y, Zhang J, Li Y, Chen Y. Respiratory rehabilitation in elderly patients with COVID-19: A randomized controlled study. Complement Ther Clin Pract. 2020; 39:101166.
24. Zha L, Xu X, Wang D, Qiao G, Zhuang W, Huang S. Modified rehabilitation exercises for mild cases of COVID-19. Ann Palliat Med. 2020; 9(5):3100-6.
25. Shan MX, Tran YM, Vu KT, Eapen BC. Postacute inpatient rehabilitation for COVID-19. BMJ Case Rep. 2020; 13(8):e237406.
26. De Giorgio MR, Di Noia S, Morciano C, Conte D. The impact of SARS-CoV-2 on skeletal muscles. Acta Myol. 2020; 39(4):307-12.
27. Battaglini D, Santori G, Chandraptham K, Iannuzzi F, Bastianello M, Tarantino F, et al. Neurological Complications and Noninvasive Multimodal Neuromonitoring in Critically Ill Mechanically Ventilated COVID-19 Patients. Front Neurol. 2020; 11:602114.
28. Laxe S, Miangolarra Page JC, Chaler J, Gil Fraguas L, Gómez A, Luna F, et al. Rehabilitation in the time of COVID-19. Rehabilitacion (Madr). 2020; 54(3):149-53.
29. Millán Pérez SP, Fontanilla Díaz LA, Marentes Cubillos AL, Cerquera Cleves SC. Recomendaciones para el manejo de los pacientes con enfermedades neuromusculares en el contexto de la pandemia covid-19. Acta Neurol Colomb. 2020; 36(2 Supl. 1):47-53.
30. Prvu Bettger J, Resnik LJ. Telerehabilitation in the Age of COVID-19: An Opportunity for Learning Health System Research. Phys Ther. 2020; 100(11):1913-6.
31. Abdelbasset WK. Stay Home: Role of Physical Exercise Training in Elderly Individuals’ Ability to Face the COVID-19 Infection. J Immunol Res. 2020;2020:8375096.
32. Benavides Córdoba V, Betancourt Peña J, Ávila Valencia J. Manual de la escala del estado funcional post-covid -19 versión en español (Colombia) [Internet]. 2020. [consultado 12 enero 2022]. Disponible en: https://osf.io/w6y9k/download
33. Van Aerde N, Van den Berghe G, Wilmer A, Gosselink R, Hermans G, COVID-19 Consortium. Intensive care unit acquired muscle weakness in COVID-19 patients. Intensive Care Med. 2020; 46(11):2083-5.
34. Solé G, Salort-Campana E, Pereon Y, Stojkovic T, Wahbi K, Cintas P, et al. Guidance for the care of neuromuscular patients during the COVID-19 pandemic outbreak from the French Rare Health Care for Neuromuscular Diseases Network. Rev Neurol (Paris). 2020; 176(6):507-15.
35. Prescott HC, Girard TD. Recovery From Severe COVID-19: Leveraging the Lessons of Survival From Sepsis. JAMA. 2020; 324(8):739-40.
36. van den Borst B, Peters JB, Brink M, Schoon Y, Bleeker-Rovers CP, Schers H, et al. Comprehensive health assessment three months after recovery from acute COVID-19. Clin Infect Dis. 2020; 73(5):e1089-e1098
37. Barazzoni R, Bischoff SC, Breda J, Wickramasinghe K, Krznaric Z, Nitzan D, et al. ESPEN expert statements and practical guidance for nutritional management of individuals with SARS-CoV-2 infection. Clin Nutr. 2020; 39(6):1631-8.
38. Haraj NE, El Aziz S, Chadli A, Dafir A, Mjabber A, Aissaoui O, et al. Nutritional status assessment in patients with Covid-19 after discharge from the intensive care unit. Clin Nutr ESPEN. 2021; 41:423-8.
39. Walter Suárez-Carmona AJS-O-. Índice de masa corporal: ventajas y desventajas de su uso en la obesidad. Relación con la fuerza y. Nutricion clinica en medicina. 2018; (3):128-39.
40. Yepes T. La obesidad sarcopénica en los adultos mayores. Perspect Nut Hum. 2020; 22(2):133-6.
41. Guadamuz Hernandez SH. Generalidades de la obesidad sarcopénica en adultos mayores. Revista Medicina Legal de Costa Rica. 2020; 37(1):114-20.
42. Cawood AL, Walters ER, Smith TR, Sipaul RH, Stratton RJ. A Review of Nutrition Support Guidelines for Individuals with or Recovering from COVID-19 in the Community. Nutrients. 2020; 12(11):3230.
43. Holdoway A. Nutritional management of patients during and after COVID-19 illness. Br J Community Nurs. 2020; 25 (Sup8):S6-10.
44. Macaya F, Espejo Paeres C, Valls A, Fernández-Ortiz A, González del Castillo J, Martín-Sánchez J, et al. Interaction between age and vitamin D deficiency in severe COVID-19 infection. Nutr Hosp 2020; 37(5):1039-1042.
45. Riley H, Stabile L, Wu W-C. Transition to Home-Based Treatment Plans for Center-Based Cardiac, Pulmonary, and Vascular Rehabilitation during COVID-19. R I Med J (2013). 2020; 103(9):30-3.
46. Brugliera L, Spina A, Castellazzi P, Cimino P, Arcuri P, Negro A, et al. Nutritional management of COVID-19 patients in a rehabilitation unit. Eur J Clin Nutr. 2020; 74(6):860-3.
47. Li L, Spranger L, Soll D, Beer F, Brachs M, Spranger J, et al. Metabolic impact of weight loss induced reduction of adipose ACE-2 - Potential implication in COVID-19 infections? Metabolism. 2020; 113:154401.
48. Stierli S, Buss I, Redecker H, Baumberger M, Blättler E, Selb M, et al. Insights from an interprofessional postCOVID-19poscovid-19 rehabilitation unit: A speech and language therapy and respiratory medicine perspective. J Rehabil Med. 2020; 52(9):jrm00100.
49. Meisner BA, Boscart V, Gaudreau P, Stolee P, Ebert P, Heyer M, et al. Interdisciplinary and Collaborative Approaches Needed to Determine Impact of COVID-19 on Older Adults and Aging: CAG/ACG and CJA/RCV Joint Statement. Can J Aging. 2020; 39(3):333-43
50. Asly M, Hazim A. Rehabilitation of post-COVID-19poscovid-19 patients. Pan Afr Med J. 2020; 36:168.
51. Rivera-Lillo G, Torres-Castro R, Fregonezi G, Vilaró J, Puppo H. Challenge for Rehabilitation After Hospitalization for COVID-19. Arch Phys Med Rehabil. 2020; 101(8):1470-1.
52. Salawu A, Green A, Crooks MG, Brixey N, Ross DH, Sivan M. A Proposal for Multidisciplinary Tele-Rehabilitation in the Assessment and Rehabilitation of COVID-19 Survivors. Int J Environ Res Public Health. 2020; 17(13):E4890.
Aceptado: 25 de marzo de 2022
Correspondencia:
Wilder Andrés Villamil-Parra
wavillamilp@unal.edu.co