INFECCIÓN POR COVID-19 EN PACIENTES CON TRASPLANTE RENAL
..................
Sonia Celis-Conde ¹
, Marco Anaya-Taboada ¹
, Fredy Lozano-Castañeda ¹
, Alejandro Camargo-Salamanca ¹
Jessica Pinto-Ramírez ¹-², Andrea García-López ²
, Nasly Patino-Jaramillo
³
, Fernando Giron-Luque ⁴
Resumen
Introducción: La enfermedad por coronavirus (COVID-19) es una patología causada por un nuevo coronavirus. En los pacientes con trasplante de órgano sólido, la COVID-19 aumentó la morbimortalidad. El presente estudio describe las características demográficas, clínicas y paraclínicas en pacientes receptores de trasplante renal y COVID-19. Se realizó un análisis comparativo entre pacientes hospitalizados en sala general y Unidad de Cuidados Intensivos. Se analizó la sobrevida del injerto y la sobrevida del receptor. Materiales y métodos: Se llevó a cabo un estudio observacional analítico de cohorte retrospectivo, que incluyó receptores de trasplante renal con COVID-19 en seguimiento en Colombiana de Trasplantes en el periodo comprendido entre el 1 de junio de 2020 hasta el 31 de julio del 2021. Se realizó un análisis descriptivo de las características sociodemográficas y clínicas en pacientes con trasplante de renal y COVID-19, y finalmente se realizó a los 30 días del diagnóstico. Resultados: Durante el período de estudio se presentaron 191 casos de COVID-19 en nuestros receptores de trasplante renal. De estos, se excluyeron 64 pacientes (33,5 %) porque no fue posible realizar seguimiento. Se analizaron 127 pacientes en seguimiento por nuestro equipo. La mayoría de los pacientes eran hombres (n = 72, 56,7 %), la edad promedio fue de 48,3 años. Un total de 7 pacientes (5,5 %) perdieron el injerto renal. La probabilidad de sobrevida del injerto a los 30 días de seguimiento desde la infección por COVID-19 fue de 94,1 % (IC 95 %: 0,90 – 0,98). Un total de 15 pacientes (11,8 %) murieron durante el periodo de estudio y la probabilidad de sobrevida del paciente a los 30 días de seguimiento desde la infección por COVID-19 fue del 88,2 % (IC 95 %: 0,82 - 0,94). Conclusión: La enfermedad por COVID-19 significó para los pacientes trasplantados renales un mayor riesgo de muerte del paciente vs. lo reportado en la población general, en especial en aquellos receptores en quienes el comportamiento de la enfermedad es severo. En cuanto al desenlace de pérdida del injerto, en nuestra serie se suma a las causas usuales de pérdida del injerto en los pacientes con trasplante renal.
Palabras clave: Trasplante de riñón; COVID-19; pandemia; supervivencia de injerto renal; supervivencia del paciente, ventilación mecánica
..............
² Epidemiologia Clínica, MD, MSc, Investigación, Colombiana de Trasplantes, Bogotá, Colombia.
³ Investigación, MD, Colombiana de Trasplantes, Bogotá, Colombia.
⁴ Cirugía de trasplante renal, MD, Colombiana de Trasplantes, Bogotá, Colombia.
COVID-19 INFECTION IN KIDNEY TRANSPLANT PATIENTS
Abstract
Introduction: The coronavirus type 19 disease (COVID-19) is a pathology caused by a new
coronavirus. The COVID-19 increased the mortality in organ solid transplant patients. This
study described demographics, clinical, and laboratory findings in kidney transplant patients
with COVID-19. We performed a comparative analysis between patients admitted in general
hospitalization and ICU, their graft survival, and patient survival rates. Materials and methods:
An observational analytic study by retrospective cohort was performed. We included kidney
transplant patients with COVID-19 in Colombiana de Trasplantes from June 1st to July 31st
of 2021. We performed a descriptive analysis with demographic and clinical characteristics
and patient survival curve. Results:
During the period of the study, we found 191 cases of
COVID-19 in our kidney transplant recipients. We excluded 64 patients
(33.5%) because there
was no following in these patients. Most of the patients were men (n =
72, 56.7%) with a mean
age of 48.3 years. A total of 7 patients (5.5 %) lost kidney grafts.
The probability of graft survival was 94.1 % (IC 95 %: 0.90-0.98) at 30
days of follow-up. A total of 15 (11.8%) patients
passed away during the period of the study and the probability of
patient survival was 88.2%
(IC 95 %: 0.82-0.94) at 30 days of follow-up. Conclusion: The COVID-19 disease increased
the risk of death in kidney transplant patients compared with reports of the general population.
The mortality is higher in kidney transplant patients with a severe presentation. The graft loss
in this study was related to the usual causes of loss in kidney transplant patients. Key words: Kidney transplantation; COVID-19; pandemic; graft survival; patient survival; mechanical ventilation.
Introducción
Las infecciones virales respiratorias son un importante factor de riesgo de morbimortalidad en los pacientes con trasplante de órgano sólido, ya que han demostrado mayor susceptibilidad, más rápida progresión a neumonía y mayor severidad de la enfermedad al compararlos con huéspedes no inmunosuprimidos (1). La enfermedad por COVID-19 surgió en China a finales de 2019 y evolucionó rápidamente en una pandemia mundial declarada por la Organización Mundial de la Salud (OMS) (2). Desde entonces y hasta febrero de 2022 ha dado lugar a más de 395 millones de casos confirmados y 5 millones de muertes en todo el mundo (3,4). Basados en la experiencia conocida hasta ahora, la COVID-19 plantea una amenaza para los pacientes inmunocomprometidos porque requieren ingresar más frecuentemente a unidad de cuidado intensivo (UCI) y tienen mayor riesgo de muerte (5).Los reportes a nivel mundial han mostrado de manera consistente que los pacientes trasplantados de riñón hospitalizados por COVID-19 tienen altas tasas de mortalidad alcanzando el 20-30 % (6–13), siendo una tasa de mortalidad más alta que la reportada en la población general en donde se han encontrado tasas de 1 a 5% (14,15).
La mayoría de los estudios realizados en la población trasplantada y COVID-19 proceden de Estados Unidos y países europeos como España, Italia y Francia que fueron el epicentro de la pandemia (7,12,16). En Colombia existe información limitada acerca de las características, comportamiento y desenlaces de CO- VID-19 en pacientes con trasplante renal (17). Arias y Col. (17) reportaron una tasa de mortalidad del 13,3% siendo un valor mucho más bajo a lo reportado en estudios previos de Oasplantados de otros países, sin embargo, estos resultados son hasta el 31 de julio de 2020 cuando existían medidas restrictivas en el país, incluyendo el estricto aislamiento obligatorio imple- mentado desde el 17 de marzo de 2020. Existe además una falta de información en la presentación clínica, comorbilidades, características de la hospitalización y progresión en este grupo de pacientes. Es por esto que se vuelve importante conocer nuesoa casuística, y dada la experiencia en el tema y los registros con los cuales contamos, decidimos realizar un estudio retros- pectivo en el que analizamos características sociodemográficas, síntomas de la enfermedad, resultados de laboratorio, manejo médico y desenlaces asociados en pacientes con trasplante renal y COVID-19.
Materiales y métodos
Se realizó un estudio observacional analítico de cohorte
retrospectivo, con pacientes mayores de 18 años trasplantados renales
con infección por COVID-19 en seguimiento por el grupo de Colombiana de
Trasplantes, desde el 1
de junio de 2020 hasta el 31 de julio del 2021.
Colombiana de Trasplantes es un centro de trasplante de órgano sólido en Colombia con sedes en cinco ciudades principales del país (Bogotá, Barranquilla, Rionegro, Armenia y Cali), y realiza cerca del 21 % de los trasplantes renales del país. En nuestra práctica usual realizamos como esquema e inducción universal de inmunosupresión inmunoglobulina de conejo. La terapia inmunosupresora de mantenimiento consiste en una terapia basada en inhibidores de calcineurina y antimetabolitos con o sin corticoides dependiendo del riesgo inmunológico del paciente.
Se definió la infección por COVID-19 como al paciente con o sin síntomas y una PCR o Antígeno positivo para COVID-19. El resultado de PCR o Antígeno fue consultado en la base de datos administrativa de RED DATA del Instituto Nacional de Salud (INS) para todos los pacientes trasplantados que se encontraban en seguimiento por nuestro centro en el periodo de estudio.
Las variables sociodemográficas, síntomas de la enfermedad, resultados de laboratorio, manejo médico y desenlaces asociados a COVID-19 fueron consultadas a través de nuestro sistema de historia clínica. Además, el desenlace de mortalidad fue confirmado a través de la Administradora de los recursos del Sistema General de Seguridad en Salud (ADRES). Se excluyeron los pacientes que no contaban con seguimiento o información sobre infección por COVID-19 en nuestro sistema de historia clínica. Se definió como estado de vacunación: vacunado, al tener al menos una dosis de la vacuna contra el COVID-19.
Las variables fueron caracterizadas mediante frecuencias absolutas y relativas o medidas de tendencia central según la naturaleza de la variable. Se realizó un análisis de supervivencia global del paciente y del injerto a través del método de probabilidad de sobrevida de Kaplan-Meier. Para el evento muerte, el tiempo al evento fue medido como tiempo en días desde la fecha de confirmación de infección por COVID-19 hasta la muerte del paciente. El tiempo a pérdida del injerto fue medido como el tiempo en días desde la confirmación de infección por COVID-19 hasta el registro de pérdida del injerto en la historia clínica. Para calcular la probabilidad de supervivencia del injerto se censuraron los pacientes fallecidos. Se compararon las funciones de supervivencia entre los casos moderados manejados en el servicio de hospitalización general y los casos severos que requirieron manejo en UCI.
El presente estudio fue aprobado por el comité de ética de investigación y no presenta ningún riesgo de acuerdo con las consideraciones éticas establecidas en las normas nacionales (Resolución 8430 de 1993), ni internacionales (Declaración de Helsinki).
Resultados
Características sociodemográficas y
clínicas
Durante el período de estudio se presentaron 191
casos de COVID-19 en nuestros receptores de trasplante renal. De estos,
se excluyeron 64 pacientes
(33,5 %) porque no fue posible realizar seguimiento.
Se analizaron en total 127 pacientes en seguimiento
por nuestro equipo. La mayoría de los pacientes eran
hombres (n = 72, 56,7 %), la edad promedio fue de
48,3 años. El índice de masa corporal (IMC) tuvo un
promedio de 24,5 (DE, 3,64). Entre los antecedentes
patológicos registrados, los más frecuentes fueron hipertensión
arterial (n=88; 69,3 %), enfermedad tiroidea (n=36; 28,3 %) y diabetes
mellitus (n=19; 15 %).
El esquema inmunosupresor utilizado más frecuente
fue tacrolimus/micofenolato en 98 pacientes (77,2
%). En el momento del diagnóstico por COVID-19,
el 85,8 % (n =109) de los pacientes no estaban vacunados. En la tabla 1
se presentan las características sociodemográficas y clínicas de los
pacientes con
trasplante renal y COVID-19.
Características clínicas y paraclínicas de los pacientes con trasplante renal y COVID-19
El 89,8 % de los pacientes fueron sintomáticos, siendo los síntomas respiratorios (n=93, 73,2 %) y fiebre (n = 68, 53,5 %) los más predominantes. Solo se presentaron 13 casos de pacientes asintomáticos (10,2 %). La frecuencia de Lesión Renal Aguda (LRA) fue del 29,9 % (n = 38), de los cuales 11(28,9 %) pacientes presentaron LRA grado III. Del total de los pacientes analizados, el 10,2 % (n = 13) requirió diálisis. El 8,6 % (n = 11) de los pacientes presentaron trombocitopenia y 22,8 % (n = 29) tuvo proteína C reactiva (PCR) positiva. El 34,6 % (n=44) de los pacientes presentaron hallazgos sugestivos de COVID-19 en la radiografía de tórax, de los cuales 2 (1,6 %) pacientes requirieron manejo ambulatorio, 27 (21,2 %) manejo hospitalario y 15 (11,8 %) se admitieron a UCI. El 32,3 % (n = 41) tuvieron hallazgos sugestivos de COVID-19 en la tomografía axial computada de alta resolución (TACAR) de tórax, de los cuales 2 (1,6 %) pacientes fueron manejados ambulatoriamente, 25 (19,6 %) fueron hospitalizados y 14 (11 %) admitidos en UCI. En la tabla 2 se describen los síntomas y los hallazgos de laboratorio.Tabla 1. Características sociodemográficas y clínicas de pacientes con trasplante renal y COVID-19
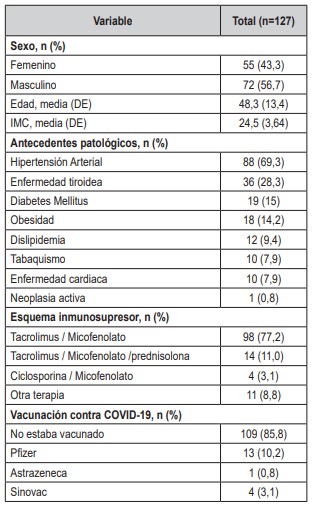
DE: Desviación Estándar; IMC: Índice de Masa Corporal
Manejo médico y desenlaces clínicos asociados en pacientes con trasplante renal y COVID-19
Aproximadamente la mitad de los pacientes tuvieron manejo ambulatorio (n = 72, 56,7%), de los cuales 13 pacientes fueron asintomáticos (10,2 %). La admisión hospitalaria se presentó en 37 (29,1 %) pacientes en piso general y 18 casos (14,2 %) requirieron admisión en UCI. El promedio de estancia hospitalaria total fue de 12,9 días (DE 15,6, rango entre 10 y 70 días) y el promedio de estancia para los que estuvieron en UCI fue de 19,1 días (DE 17,9, rango entre 1 y 60 días). Al comparar los pacientes que se hospitalizaron en piso general y los que requirieron traslado a UCI, se encontró una asociación significativamente más alta en los desenlaces de los hospitalizados en UCI en términos de: requerimiento de oxígeno (p <0,001), necesidad de ventilación mecánica invasiva (p <0,001); requerimiento de uso de vasopresores (p <0,001); uso de dexametasona (p <0,001); frecuencia de infección concomitante (p <0,001); uso de antibiótico (p <0,001); pérdida del injerto renal (p <0,001) y mortalidad (p <0,001). En los pacientes que sobrevivieron y no tuvieron pérdida del injerto renal, el promedio de creatinina a los 30 días post COVID-19 fue de 1,73 y 1,56 para los hospitalizados en sala general y en UCI respectivamente. El manejo y los desenlaces clínicos de cada grupo se describen en detalle en la tabla 3.Tabla 2. Síntomas y exámenes de laboratorio e imagenológicos en pacientes con trasplante renal y COVID-19.
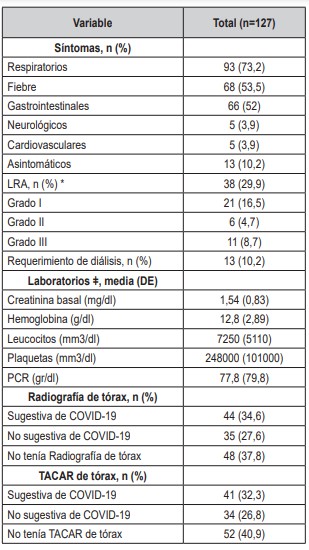
*LRA: Lesión renal aguda según AKIN (Acute Kidney Injury Network); DE: desviación estándar; PCR: Proteína C Reactiva; TACAR: Tomografía Axial Computarizada de alta resolución. ǂ Datos faltantes: hemoglobina 14 (11%), leucocitos 36 (28,3 %), plaquetas 30 (23,6 %) y PCR 97 (76,4 %).
Tabla 3. Manejo y desenlaces clínicos en pacientes hospitalizados con trasplante renal y COVID-19.
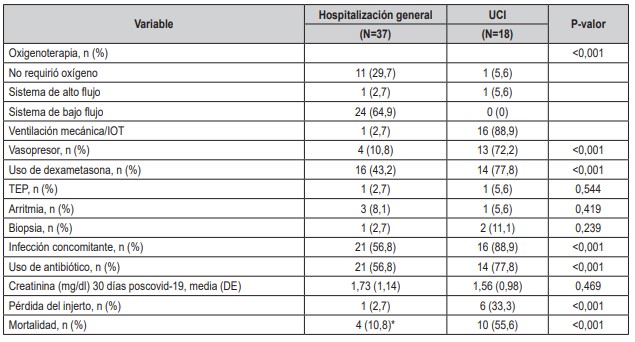
UCI: Unidad de cuidados intensivos; DE: Desviación Estándar; UCI: Unidad de Cuidado Intensivo; IOT: Intubación orotraqueal; TEP:
Tromboembolismo Pulmonar. *Un paciente falleció por causa no asociada a COVID
Sobrevida del injerto renal y el paciente con COVID-19
Un total de 7 pacientes (5,5 %) perdieron el injerto renal. La probabilidad de sobrevida del injerto censurada por muerte a los 30 días de seguimiento desde la infección por COVID-19 fue de 94,1 % (IC 95 %: 0,90-0,98) (figura 1). Un total de 15 (11,8%) pacientes murieron durante el periodo de estudio (1 en manejo ambulatorio, expresó su voluntad de no querer hospitalizarse), 4 en hospitalización general y 10 en UCI). De los 15 pacientes fallecidos, 9 (60 %) tenían el injerto renal funcionante al momento de la muerte y 6 (40 %) habían perdido el injerto. La probabilidad de sobrevida del paciente a los 30 días de seguimiento desde la infección por COVID-19 fue del 88,2 % (IC 95 %: 0,82-0,94) (figura 2).Se encontró una diferencia estadísticamente significativa en la probabilidad de sobrevivir de los pacientes hospitalizados en UCI al compararlos con los hospitalizados en hospitalización general, siendo de 44,4 % (IC 95 %: 79,7 – 99,8) y 89,2% (IC 95%: 26,5 – 74,5) respectivamente (p <0,001).
Discusión
A pesar de la creciente literatura sobre las manifestaciones y pronósticos de COVID-19, aún permanece escasa la información en ciertas poblaciones seleccionadas como los trasplantados renales. En lo mejor de nuestro conocimiento, este estudio representa la serie más grande que describe características y desenlaces asociados a la COVID-19 en pacientes con trasplante renal en Colombia.En la caracterización de nuestra población con trasplante renal, se encontró que las comorbilidades más frecuentes fueron hipertensión arterial, enfermedad tiroidea y diabetes mellitus. En la literatura mundial se han descrito la hipertensión arterial y la diabetes mellitus como factores de riesgo para mortalidad y severidad en COVID-19 en receptores de trasplante renal (18–23).
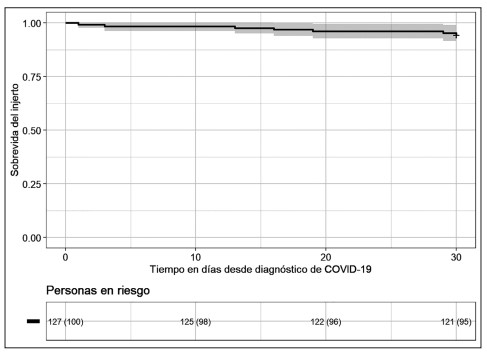
Figura 1. Sobrevida del injerto renal censurada por muerte en pacientes
trasplantados renales con COVID-19 a 30 días de seguimiento.
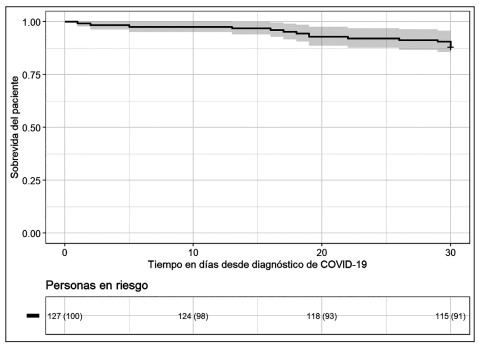
Figura 2. Sobrevida del paciente con trasplante renal y COVID-19 a 30 días de seguimiento.
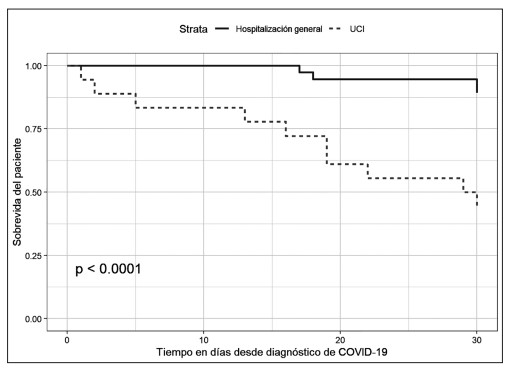
Figura 3. Sobrevida del paciente con trasplante renal y COVID-19 a 30 días de seguimiento según tipo de hospitalización.
Encontramos también que la presentación clínica de la COVID-19 en pacientes trasplantados, es similar a la reportada en la población general, en la que predominan la fiebre y los síntomas respiratorios. Estos hallazgos son concordantes con reportes previos que muestran fiebre en 77-94 % y tos en 68-79 % (24-26). El compromiso del sistema gastrointestinal ocupó el tercer lugar en la presentación de síntomas y fue claramente por enfermedad diarreica aguda. Se ha documentado que la presencia de síntomas gastrointestinales en el cuadro inicial de COVID-19 podría ser un factor asociado con mayor recuperación y menor mortalidad (27). Así mismo, encontramos que una parte de los pacientes fueron asintomáticos (10,2 %) y se manejaron de manera ambulatoria con desenlace favorable como se ha descrito en otras cohortes (28).
Entre los hallazgos paraclínicos, diversas investigaciones reportaron linfopenia y trombocitopenia en los pacientes con trasplante renal y COVID-19, relacionando este hallazgo con aumento de riesgo de mortalidad y severidad (22,29-32). En nuestro estudio no tenemos disponible en todos los pacientes la variable de linfocitos y plaquetas, pero en los evaluados se presentó trombocitopenia en bajo porcentaje. El nivel de procalcitotina también ha sido asociado como predictor de mortalidad y severidad por COVID-19 (23,33-34) pero en nuestros pacientes solo un paciente se le documentó valor de procalcitonina. Igualmente, la proteína C reactiva positiva fue identificada en una cuarta parte de nuestros receptores, y aunque no se analizó su asociación con mortalidad y severidad, si ha sido descrita como factor asociado en diversos estudios (23,34).
En cuanto a los principales desenlaces evaluados en este estudio, encontramos que la mayoría de los pacientes que perdieron el injerto en nuestra serie, tuvieron una enfermedad severa. No encontramos evidencia que reporte una asociación significativa entre la pérdida del injerto renal y COVID-19. Cifras similares de pérdida del injerto han sido publicadas por otros grupos de trasplante (22,23).
La LRA ocupó la cuarta posición de presentación clínica, con un requerimiento de terapia de soporte renal, específicamente hemodiálisis, en un 10,2 % de los casos. El requerimiento de diálisis por LRA ha variado entre un 15,7 % y 28,8 % en otras publicaciones (31,35,36). En comparación con la población general, los pacientes con trasplante renal presentan hasta 4 veces mayor riesgo de ocurrencia de LRA (30,36). En nuestros hallazgos, si bien la frecuencia de LRA fue alta, la mayoría de los pacientes retornó a una función renal adecuada a los 30 días después del diagnóstico de COVID-19.
Con respecto a la severidad de la enfermedad, encontramos que algunas publicaciones definen la severidad del COVID-19 por la necesidad de admisión a UCI y de ventilación mecánica (22,30). Nuestra admisión a UCI en comparación con otras publicaciones fue similar (14,2 % vs. 20-21 %) (22,32). La necesidad de ventilación mecánica en nuestra población fue comparable con otros resultados que presentaron frecuencias entre 12-35 % (20,22,29,31). . Se evidenció que en aquellos pacientes hospitalizados con COVID-19 ya quienes se les administró dexametasona con ventilación mecánica, presentaban menor mortalidad a los 28 días (37). En nuestro estudio, el uso de la dexametasona fue significativamente superior en los pacientes admitidos a UCI en comparación con los hospitalizados en piso, aunque no se analizó su impacto en la mortalidad de los pacientes. Por otra parte, en el análisis de sobrevida de nuestros pacientes con trasplante renal y COVID-19 se presentaron diferencias significativas entre la admisión en hospitalización vs. UCI, lo cual es similar a los resultados de otras publicaciones (22,23,29).
La mortalidad en nuestra población fue tres veces mayor que la reportada en la población general en Colombia (11,8 % vs. 3,4 %), probablemente debido a que la población trasplantada representa un mayor riesgo de desarrollar COVID-19 severo comparado con la población general debido al uso de terapia inmunosupresora y comorbilidades subyacentes. Sin embargo, esta tasa de mortalidad es mucho más baja que la reportada en estudios previos realizados en pacientes trasplantados de otros países 18-32 % (7,14,38). Así, durante el periodo de la pandemia, la mortalidad ha sido variable dada la diversidad de factores individuales de los pacientes, factores del sistema de salud de cada país y experiencia adquirida durante la pandemia para la atención de pacientes con COVID- 19.
Las limitaciones de nuestro estudio incluyen sesgo de selección por cuanto se excluyeron los pacientes sin historia clínica completa de seguimiento. También es posible que exista un subregistro de los casos de COVID-19 de aquellos pacientes que no se realizaron prueba de PCR o antígeno para COVID-19. Es de tener en cuenta que los protocolos de tratamiento no fueron uniformes para todos los pacientes debido a los continuos cambios generados por la nueva evidencia sobre COVID-19 y la severidad de cada paciente que se reportaron durante el periodo de estudio. En el periodo de estudio que analizamos, los pacientes no tenían un amplio acceso a la vacunación contra el COVID-19, lo que no permitió medir el impacto de la vacuna en los desenlaces formulados. Finalmente, la naturaleza del estudio de tipo retrospectivo pudiera dar lugar a sesgos de información.
Conclusión
La enfermedad por COVID-19 significó para los pacientes trasplantados renales un mayor riesgo de muerte vs. lo reportado en la población general, en especial en aquellos receptores en quienes el comportamiento de la enfermedad es severo. En cuanto al desenlace de pérdida del injerto en nuestra serie se suma a las causas usuales de pérdida del injerto en los pacientes con trasplante renal.Financiación
Esta investigación fue financiada por Colombiana de Trasplantes
Referencias
1.Razonable RR. Infections in transplant recipients.
En: Schlossberg D. editor. Clinical Infectious Disease. 2da Ed. Cambrigge: Cambridge University
Press;2015.573–84.
2. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N Engl J Med. 2020;382(8):727–33.
3. Cucinotta D, Vanelli M. WHO declares COVID-19 a pandemic. Acta Biomed. 2020;91(1):157–60.
4. Ritchie H, Mathieu E, Rodés-Guirao L, Giattino C, OrtizOspina E, etal. Coronavirus Pandemic (COVID-19) [Internet]. Our World in Data. [consultado 8 febrero 2022]. Disponible en:
https://ourworldindata.org/coronavirus
5. Fishman JA, Grossi PA. Novel Coronavirus-19 (COVID-19) in the immunocompromised transplant recipient: #Flatteningthecurve. Am J Transplant. 2020;20(7):1765– 7.
6. Akalin E, Azzi Y, Bartash R, Seethamraju H, Parides M, Hemmige V, et al. Covid-19 and Kidney Transplantation. The New England Journal of Medicine. 2020;382)25): 2475–7.
7. Cravedi P, Mothi SS, Azzi Y, Haverly M, Farouk SS, Pérez-Sáez MJ, et al. COVID-19 and kidney transplantation: Results from the TANGO International Transplant Consortium. Am J Transplant. 2020;20(11):3140–8.
8. Fernández-Ruiz M, Andrés A, Loinaz C, Delgado JF, López-Medrano F, San Juan R, et al. COVID-19 in solid organ transplant recipients: A single-center case series from Spain. Am J Transplant. 2020;20(7):1849–58.
9. Nair V, Jandovitz N, Hirsch JS, Nair G, Abate M, Bhaskaran M, et al. COVID-19 in kidney transplant recipients. Am J Transplant. 2020;20(7):1819–25.
10. Chen TY, Farghaly S, Cham S, Tatem LL, Sin JH, Rauda R, et al. COVID-19 pneumonia in kidney transplant recipients: Focus on immunosuppression management. Transpl Infect Dis. 2020;22(5):e13378.
11. Aziz H, Lashkari N, Yoon YC, Kim J, Sher LS, Genyk Y, et al. Effects of Coronavirus Disease 2019 on Solid Organ Transplantation. Transplant Proc. 2020;52(9):2642–53.
12. Coll E, Fernández-Ruiz M, Sánchez-Álvarez JE, Martínez-Fernández JR, Crespo M, Gayoso J, et al. COVID-19 in transplant recipients: The Spanish experience. Am J Transplant . 2021;21(5):1825–37.
13. Azzi Y, Parides M, Alani O, Loarte-Campos P, Bartash R, Forest S, et al. COVID-19 infection in kidney transplant recipients at the epicenter of pandemics. Kidney Int. 2020;98(6):1559–67.
14. Montefiore A. Covid-19 and Kidney Transplantation. 2020;2020–2.
15. Richardson S, Hirsch JS, Narasimhan M, Crawford JM, McGinn T, Davidson KW, et al. Presenting Characteristics, Comorbidities, and Outcomes among 5700 Patients Hospitalized with COVID-19 in the New York City Area. JAMA 2020;323(20):2052–9.
16. Hilbrands LB, Duivenvoorden R, Vart P, Franssen CFM, Hemmelder MH, Jager KJ, et al. COVID-19-related mortality in kidney transplant and dialysis patients: results of the ERACODA collaboration. Nephrol Dial Transplant. 2020;35(11):1973–83.
17. Arias-Murillo YR, Benavides-V CA, Salinas-N MA, Osorio-Arango K, Plazas-Sierra C, Cortés JA. SARS-CoV2/ COVID-19 Infection in Transplant Recipients and in Patients on the Organ Transplant Waiting List in Colombia. Transplant Proc. 2021;53(4):1237–44.
18. Navari Y, Bagheri AB, Akhavan Rezayat A, SeyedAlinaghi SA, Najafi S, Barzegary A, et al. Mortality risk factors in kidney-transplanted patients with COVID-19: A systematic review and regression analysis. Heal Sci reports. 2021;4(4).
19. Jager KJ, Kramer A, Chesnaye NC, Couchoud C, Sánchez-Álvarez JE, Garneata L, et al. Results from the ERA-EDTA Registry indicate a high mortality due to COVID-19 in dialysis patients and kidney transplant recipients across Europe. Kidney Int. 2020;98(6):1540–8.
20. Requião-Moura LR, de Sandes-Freitas TV, Viana LA, Cristelli MP, de Andrade LGM, Garcia VD, et al. High mortality among kidney transplant recipients diagnosed with coronavirus disease 2019: Results from the Brazilian multicenter cohort study. PLoS One. 2021;16(7):e0254822.
21. Madjid M, Safavi-Naeini P, Solomon SD, Vardeny O. Potential Effects of Coronaviruses on the Cardiovascular System A Review. JAM;A Cardiol. 2020;5(7):831-840
22. Kute VB, Bhalla AK, Guleria S, Ray DS, Bahadur MM, Shingare A, et al. Clinical Profile and Outcome of COVID-19 in 250 Kidney Transplant Recipients: A Multicenter Cohort Study From India. Transplantation. 2021;105(4):851–60.
23. Cravedi P, Mothi SS, Azzi Y, Haverly M, Farouk SS, Pérez-Sáez MJ, et al. COVID-19 and kidney transplantation: Results from the TANGO International Transplant Consortium. Am J Transplant. 2020;20(11):3140–8.
24. Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 ;395(10229):1054–62.
25. Guan W, Ni Z, Hu Y, Liang W, Ou C, He J, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020;382(18):1708–20.
26. Goyal P, Choi JJ, Pinheiro LC, Schenck EJ, Chen R, Jabri A, et al. Clinical Characteristics of Covid-19 in New York City. The New England Journal of Medicine. 2020;382(24): 2372–4.
27. Crespo M, Mazuecos A, Rodrigo E, Gavela E, Villanego F, Sánchez-Alvarez E, et al. Respiratory and Gastrointestinal COVID-19 Phenotypes in Kidney Transplant Recipients. Transplantation. 2020;104(11):2225–33.
28. Bossini N, Alberici F, Delbarba E, Valerio F, Manenti C, Possenti S, et al. Kidney transplant patients with SARSCoV-2 infection: The Brescia Renal COVID task force experience. Am J Transplant Off J Am Soc Transplant Am Soc Transpl Surg. 2020;20(11):3019–29.
29. Hilbrands LB, Duivenvoorden R, Vart P, Franssen CFM, Hemmelder MH, Jager KJ, et al. COVID-19-related mortality in kidney transplant and dialysis patients: results of the ERACODA collaboration. Nephrol Dial Transplant. 2020;35(11):1973–83.
30. Caillard S, Chavarot N, Francois H, Matignon M, Greze C, Kamar N, et al. Is Covid-19 infection more severe in kidney transplant recipients? 2021;21(3):1295-1303.
31. Azzi Y, Parides M, Alani O, Loarte-Campos P, Bartash R, Forest S, et al. COVID-19 infection in kidney transplant recipients at the epicenter of pandemics. Kidney Int. 2020;98(6):1559–67.
32. Oto OA, Ozturk S, Turgutalp K, Arici M, Alpay N, Merhametsiz O, et al. Predicting the outcome of COVID-19 infection in kidney transplant recipients. BMC Nephrol. 2021;22(1):100.
33. Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395(10229):1054–62.
34. Caillard S, Chavarot N, Francois H, Matignon M, Snanoudj R, Tourret J, et al. Clinical Utility of Biochemical Markers for the Prediction of COVID-19−Related Mortality in Kidney Transplant Recipients. Kidney Int Reports. 2021;6(10):2689–93.
35. Arikan H, Ozturk S, Tokgoz B, Dursun B, Seyahi N, Trabulus S, et al. Characteristics and outcomes of acute kidney injury in hospitalized COVID-19 patients: A multicenter study by the Turkish society of nephrology. PLoS One. 2021 ;16(8):e0256023.
36. Piñeiro GJ, Molina-Andújar A, Hermida E, Blasco M, Quintana LF, Rojas GM, et al. Severe acute kidney injury in critically ill COVID-19 patients. J Nephrol. 2021;34(2):285–93.
37. Dexamethasone in Hospitalized Patients with Covid-19. N Engl J Med. 2021;384(8):693–704. 38. Pereira MR, Mohan S, Cohen DJ, Husain SA, Dube GK, Ratner LE, et al. COVID-19 in solid organ transplant recipients: Initial report from the US epicenter. Am J Transplant . 2020 ;20(7):1800–8.
Aceptado: 7 de marzo de 2022
Correspondencia:
Andrea García López
aegarcia@colombianadetrasplantes.com