MARCADORES TEMPRANOS DE RIESGO DE MORTALIDAD EN UCI POR COVID-19 EN UN CENTRO DE REFERENCIA EN COLOMBIA
..................
Sandy Carolay Roa-Rangel ¹ , Mónica Julieth Castro-Moncada ² , Antonio Figueredo-Moreno ³ , Víctor Raúl Castillo ⁴ , Anderson Bermon ⁵
Resumen
Objetivo: Establecer variables prehospitalarias y clínicas de ingreso asociadas con supervivencia por COVID-19 en pacientes hospitalizados en unidad de cuidado intensivo (UCI). Métodos: Diseño ambispectivo, cohorte de comienzo, con una muestra representativa de pacientes mayores de 18 años, hospitalizados en UCI en un centro de referencia del nororiente colombiano, con infección confirmada por SARS-CoV-2 del 3 de junio del 2020 al 3 de enero del 2021. No se realizaron intervenciones; las variables de interés estudiadas fueron: condiciones sociodemográficas, prehospitalarias, clínicas al ingreso y supervivencia al alta de UCI. Resultados: Se analizaron 607 pacientes, fueron excluidos 18 menores de edad y 120 sin condiciones de egreso definidas. Se realizó un cálculo del tamaño de muestra de los 469 restantes para un análisis final con 304 pacientes. La mortalidad fue del 50 %. Los factores predictores en mortalidad fueron: nitrógeno ureico (BUN) mayor a 20 mg/dl (OR: 2,83 IC 95 % 1,49 - 5,38), proteína c reactiva (PCR) mayor a 100 mg/dl (OR: 2,34 IC 95 % 1,22 - 4,48), dímero D mayor a 7.000 ng/dl (OR: 3,36 IC 95 % 1,23 - 8,83), presión arterial de oxígeno (PaO2 ) menor a 91 mmHg (OR: 2,11 IC 95 % 1,11 - 3,99), puntaje de escala NEWS 2 mayor a 7 puntos (OR: 2,03 IC 95 % 1,05 - 3,90), deshidrogenasa láctica (LDH) mayor a 290 u/l (OR: 2,45 IC 95 % 1,01 - 5,97), plaquetas menores a 150,000/μL (OR: 2,33 IC 95 % 1,00 - 5,45), ajustado por sexo y edad categóricas en décadas. Conclusiones: El BUN, la PCR, el dímero D, la LDH, el conteo de plaquetas, la PaO2 y el puntaje de la escala NEWS 2 fueron las variables que desde el ingreso evidenciaron asociación con el desenlace de mortalidad en esta población. Identificar alteración en estos valores favorece una intervención eficaz que mejora el pronóstico de esta enfermedad.
Palabras clave: Infección por coronavirus; síndrome de dificultad respiratoria severo; cuidado intensivo; biomarcadores.
..............
² Médico; Esp. Epidemiología, Departamento Epidemiologia; Fundación Cardiovascular de Colombia.
³ Cirujano Cardiovascular.
⁴ Cirujano Cardiovascular, CEO Fundación Cardiovascular de Colombia.
⁵ Universidad CES, Escuela de Graduados. Departamento Epidemiología; Centro de investigaciones Fundación Cardiovascular.
EARLY MARKERS OF ICU MORTALITY RISK DUE TO COVID-19 IN A REFERENCE CENTER IN COLOMBIA
Abstract
Objective: To establish
prehospital and clinical admission variables associated with survival
of COVID-19 of patients hospitalized in an intensive care unit (ICU). Methods: Design ambispective,
starting cohort. Representative sample of patients over 18 years of
age, hospitalized
in ICU with confirmed SARS-CoV-2 infection from a referral center in
northeastern Colombia
since June 3, 2020 to January 3, 2021. No interventions were performed.
Main variables of
interest studied were sociodemographic, prehospital, clinical
conditions on admission and
survival on discharge from the ICU. Results:
607 patients were analyzed, 18 minors and 120
without defined discharge conditions were excluded, a sample size
calculation of the remaining 469 was performed for a final analysis
with 304 patients. Mortality was 50%. The predictive
factors in mortality were: urea nitrogen greater than 20 mg/dL (OR:
2,83, 95 % CI 1,49 - 5,38),
C-reactive protein greater than 100 mg/L (OR: 2,34, 95% CI 1,22 -
4,48), D-Dimer greater than
7.000 ng/ml (OR: 3,36, 95% CI 1,23-8,63), Pa02 less than 91 mmhg (OR =
2,11, 95% CI 1,11
- 3,99), NEWS 2 greater than 7 points (OR: 2,03, 95% CI 1,05 - 3,90),
lactic dehydrogenase
greater than 290 u/l (OR: 2,45 95% CI 1,01 - 5,97), platelets less than
150,000 /μL (OR: 2,33,
95% CI 1,00 - 5,45), adjusted for categorical sex and age in decades. Conclusions: BUN,
CRP, D-dimer, LDH, platelet count, PaO2
, NEWS 2 score, were the variables that from admission showed
association with the outcome of mortality in this population,
identifying changes
in these values favors an effective intervention that improves the
prognosis of this disease.Key words: Coronavirus infection; Severe Acute Respiratory Syndrome; mortality; critical care; biomarkers.
Introducción
Para junio de 2021 la infección por SARS-CoV 2 había generado una afectación de más de 200 millones de casos confirmados a nivel mundial.Posterior a la aparición de la enfermedad y a partir de datos del centro de control y prevención de enfermedades en China, Zunyou y colaboradores en el estudio realizado con 72.314 casos, determinó que el 81 % presentaron sintomatología leve, 14 % síntomas graves y 5 % cuadros clínicos severos (1). Este comportamiento puede variar en las diferentes regiones. En junio de 2021 en Colombia el Ministerio de Salud reportó -dentro de los casos confirmados- una distribución de categoría de síntomas con 96,4 % leves, 0,55 % moderados, 0,13% graves, 0,37 % sin clasificación y 2,55 % fallecidos (2).
Varios estudios han evaluado las condiciones clínicas de ingreso hospitalario para determinar el nivel de complejidad de los pacientes en el tiempo y evitar subestimar la atención hospitalaria en pacientes con factores de riesgo para complicaciones o mortalidad. A nivel internacional, se ha reportado fatiga, anorexia, artralgias y mialgias en los pacientes que terminan críticamente comprometidos (3). También se reportaron resultados paraclínicos como la presencia de leucocitosis, trombocitopenia, elevación de nitrógeno ureico (BUN), creatinina, dímero D, lactato deshidrogenasa (LDH) y velocidad de sedimentación globular (VSG) han presentado asociación positiva con COVID-19 grave o decesos por esta enfermedad (4). Si bien estos datos son un buen inicio, estos análisis no reportan modelos predictivos de mortalidad tomando parámetros de ingreso hospitalario.
El objetivo de este estudio fue identificar asociaciones entre las características de ingreso hospitalario de pacientes con COVID-19 con la mortalidad intrahospitalaria en unidades de cuidados intensivos e intermedios de una institución de alto nivel de complejidad, centro de referencia en Colombia.
Pacientes y métodos
Estudio observacional, ambispectivo, tomando pacientes con diagnóstico de COVID-19 que ingresaron a alguna unidad de cuidados intensivos en la Fundación Cardiovascular de Colombia (FCV) entre el 3 de junio del 2020 y el 3 de enero del 2021 como unidad de análisis. Los criterios de inclusión fueron ser mayor de 18 años y tener prueba de detección del material genético viral mediante la técnica de reacción en cadena de polimerasa con transcripción inversa (RT-PCR) positiva confirmada para COVID-19. Los criterios de exclusión fueron pacientes que no tuvieran desenlace establecido al final del periodo de estudio o remitidos a otra institución. La muestra se calculó con un nivel de confianza del 95 %, un margen de error permitido en un 4 % con una proporción esperada del 50 % y fueron seleccionados de manera aleatoria.El procesamiento de la recolección de datos se realizó en tres etapas, iniciando con la confirmación del caso por un médico entrenado que evaluaba la totalidad de los pacientes identificados a través de la ficha epidemiológica de reporte obligatorio a nivel nacional; después el médico realizaba la revisión de historia clínica digital para registro de variables prehospitalarias en un formulario institucional en REDCap realizado para tal fin; finalmente, por medio de una consulta SQL se extrajeron datos complementarios de la historia clínica digital como escalas de gravedad y paraclínicos.
La variable de desenlace para todos los casos fue la mortalidad durante la hospitalización en UCI, y las independientes se discriminaron en sociodemográficas, clínicas y biomarcadores, todas evaluadas al momento del ingreso hospitalario.
Las variables sociodemográficas estudiadas fueron: la edad, categorizada en décadas a partir de los 18 años hasta 80 o más años; sexo según lo determinado en el documento de identidad nacional, régimen de aseguramiento en salud en Colombia, bien sea subsidiado, contributivo o especial (este último conformado por pacientes internacionales), por último se identificaron los pacientes trabajadores del área de la salud.
Las variables clínicas analizadas fueron los antecedentes patológicos como la hipertensión arterial, diabetes, enfermedad pulmonar obstructiva crónica, antecedentes farmacológicos determinando principalmente uso de antihipertensivos, anticoagulantes, antiagregantes plaquetarios, estatinas o inmunosupresores, y antecedentes toxicológicos como el consumo de alcohol y cigarrillo.
Se registraron variables clínicas de ingreso como el índice de masa corporal (IMC), temperatura, saturación de oxígeno, frecuencia respiratoria y cardiaca. Se determinó el estado de oxigenación con el cálculo de la relación entre la saturación transcutánea de oxígeno y fracción inspirada de oxígeno (FiO₂) o SaFi en pacientes no ventilados o la relación entre la presión arterial de oxígeno (PaO₂) y fracción inspirada de oxígeno o PaFi en pacientes con intubación orotraqueal (5), parámetros de gases arteriales como PaO₂ y FiO₂ . En la búsqueda de asociación con mortalidad se registraron parámetros de hemograma como el conteo de leucocitos, plaquetas, porcentaje de neutrófilos y linfocitos, PCR, LDH, Bilirrubinas, creatinina, BUN, troponina, dímero D, ferritina y tiempo parcial de tromboplastina, los hallazgos imagenológicos registrados fueron las opacidades reticulares por radiografía de tórax y consolidación, imagen en vidrio esmerilado, bronquiectasias y broncograma aéreo en tomografía computarizada de tórax.
Se registró la escala nacional de alerta temprana 2 (NEWS 2) basados en estudios previos que evidencian su condición predictiva para requerimiento de UCI (6) y para estadificación de gravedad de la enfermedad aguda en pacientes con COVID-19 (7), esta fue calculada ingresando las variables correspondientes en la plataforma Md+CALC (8). Otra escala usada fue el Sequential Organ Failure Assessment score (SOFA), la cual ha sido utilizada como predictor de la disfunción de órganos (9). Para algunas variables no se contó con el valor en el total de registros, ya sea por pérdidas o información insuficiente, por lo que los resultados son reportados con sus respectivos denominadores, calculados usando SOFA - Md+CALC (10).
Análisis estadístico
Todas las variables se registraron y analizaron en
relación con el estado de egreso de la UCI (vivo o
muerto). Luego del análisis descriptivo, se realizó
análisis bivariado por cada variable independiente
utilizando Chi2, test student, Fisher o U de MannWhitney según
correspondiera con las pruebas de
normalidad. Se determinó un estadístico de prueba
0,2 para definir las variables candidatas a ingreso del
análisis multivariado, realizando regresión logística.
Todos los análisis se realizaron utilizando STATA
Database (versión 14).
Resultados
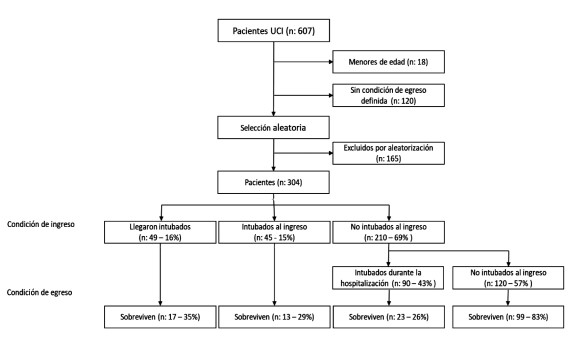
Durante el periodo de estudio se recibieron un total de 607 pacientes, el 3 % excluido por edad (menores de 18 años) y el 20 % por no tener condición de egreso definida. Posteriormente, dado el alto flujo de pacientes, se realizó una aleatorización de los 469 restantes hasta lograr un total de 304 pacientes para el análisis final (Figura 1). Del total de la muestra analizada fallecieron 152 pacientes, es decir el 50 %; requirieron manejo avanzado de la vía aérea con ventilación mecánica invasiva 184 pacientes (60,5 %) y de estos fallecieron 131 pacientes (71,2 %). Las características demográficas se presentan en la tabla 1.La muestra incluyó un total de 222 hombres (73 %), 203 pacientes (68%) pertenecientes al régimen de salud subsidiado por el gobierno y 16 (5,4%) eran trabajadores de la salud. El grupo etario con mayor aporte fue el de 60-69 años con 75 pacientes (24 %).
Las comorbilidades más frecuentes fueron hipertensión arterial en 122 casos (40,4 %), diabetes en 68 (22,5 %), enfermedad pulmonar obstructiva crónica (EPOC) 20 (6,6 %), insuficiencia cardíaca 21 (7 %), arritmias 20 (6,6 %), insuficiencia renal crónica en 20 (6,6 %) y obesidad con un IMC >29,9 en 27 (9,3 %).
Mortalidad global
Respecto a las variables de condición prehospitalaria, en el análisis univariado la edad (DS:16,0, media 58,24, p:0,001), el antecedente de hipertensión arterial (IC 95 % 34,81 - 46,17, p:0,007), diabetes mellitus (IC 95 %, 17,93 - 27,65, p:0,047) y demencia (IC 95 %, 1,38 - 5,62, p:0,018) mostraron asociación con mortalidad. En cuanto a las variables de ingreso hospitalario, la presentación de diarrea (IC95 % 5,0 - 11,9, p:0,044) y dolor abdominal (IC95 % 7,45 - 15,34; p:,013) fueron factores protectores.Figura 1. Aleatorización de pacientes atendidos en FCV.
Al análisis de variables relacionadas con estudios paraclínicos de ingreso, la neutrofilia (media 88,8 % mín. 82 % máx. 92,6 %; p:<0,001), linfopenia (media 5,79, mín. 3,19 máx. 10,7; p: <0,001), trombocitopenia (media 211, mín. 152 máx. 275; p:0,0013), la hiperbilirrubinemia (p:0,015) a expensas de la bilirrubina directa (p <0,001) fueron identificados como marcadores de riesgo.
En cuanto a la función renal, la creatinina (media 0,96, mín. 0,73 - máx. 1,35; p:<0,001) y el BUN (media 25,3, mín. 17,7 máx. 44,2; p:<0,001) presentaron asociación con riesgo de mortalidad.
A nivel radiológico, si bien la relación no está estadísticamente establecida, sugiere una posible asociación entre las opacidades reticulares (IC 95 % 50,6 - 62,1; p: 0,057) y la presencia de consolidaciones por tomografía axial computarizada de tórax (IC95 % 26,4 - 40,5; p:0,054) con mortalidad.
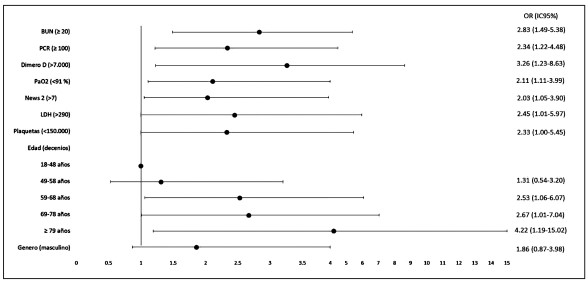
Al análisis multivariado se evidencia asociación entre un BUN ≥ 20 mg/dl (OR: 2,83, IC 95 % 1,49 - 5,38), PCR ≥ 100 (OR: 2,34, IC 95 % 1,22 - 4,48), Dímero D mayor que 7000 (OR: 3,36, IC 95 % 1,23 - 8,63), PaO2 <91 (OR: 2,11, IC 95 % 1,11 - 3,99), NEWS 2 >7 (OR: 2,03, IC 95 % 1,05 - 3,90), LDH >290 (OR: 2,45, IC 95 % 1,01 - 5,97), plaquetas <150.000 (OR: 2,33, IC 95 % 1,00 - 5,45) con la mortalidad ajustado por edad y género (Figura 2).
Tabla 1. Variables sociodemográficas y clínicas.
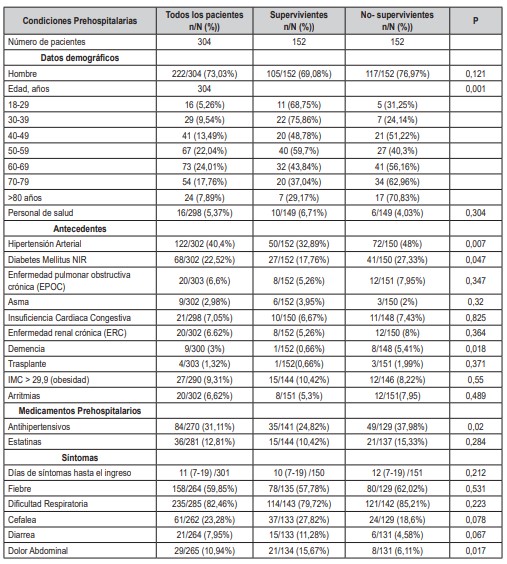
* Los datos se expresan como mediana (rango intercuartílico) o recuento (porcentaje). Para las variables numéricas se presentan los recuentos totales para cada casilla. Los valores p se calcularon con la prueba de Mann-Whitney para las variables numéricas y la prueba exacta de Fisher para las variables categóricas.
Tabla 2. Variables clínicas de ingreso.
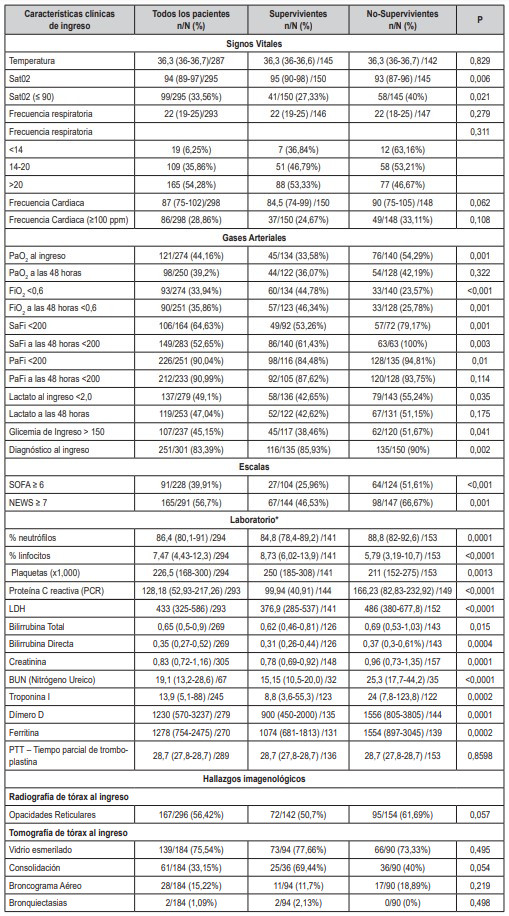
* Promedio (min-max/N). Se presenta un modelo de regresión logística multivariable, utilizando factores predictivos del ingreso prehospitalario en UCI asociados con mortalidad.
Figura 2. Análisis multivariado de supervivencia a COVID-19.
Discusión
El presente estudio reporta una mortalidad del 50 %.
En el curso de esta pandemia la mortalidad por COVID-19 en UCI es
variable a nivel mundial; China
describe un porcentaje de fallecidos del 61,5 % (11)
mayor a la reportada en Egipto ( 40 %) (12) y España
(31 %) (13). En respuesta al mejoramiento en el control de la epidemia
con un fácil acceso a la atención
médica de alto nivel, Suiza en la primera ola presentó
una mortalidad del 15 % (14), similar a una cohorte de
cinco instituciones de salud en California (EE. UU.)
que presentó 18,8 % (15). En América latina, Brasil ha
descrito una mortalidad del 59 % en UCI (16), similar
a la reportada en México con 52 % (17), lo que ha generado hipótesis de
condiciones étnicas asociadas con
el riesgo de morir, tal como lo describe el estudio de
Nuño y colaboradores, que concluye que ser hispano
aumenta el riesgo de morir, con OR 1,4 (IC del 95 %:
1,3 - 1,6, p <0,001) (15).
El modelo multivariable evidencia que ser mayor a 75 años aumentó cuatro veces el riesgo de morir en comparación con los pacientes que tenían entre 18 y 48 años, con un porcentaje mortalidad en mayores de 70 años del 65,38 % similar al observado en países como Italia con 52,3 % en mayores de 70 años (18); Alemania entre 70 y 79 años del 62,2 % y en mayores de 80 años de 72,2 % (19), lo que sugiere que a medida que aumenta la edad también lo hace el riesgo de mortalidad por COVID-19. Se ha establecido que la edad es un predictor de mortalidad en relación con el deterioro en la funcionalidad y la fragilidad (20,21). Hay que aclarar que estos porcentajes fueron los reportados antes de la vacunación en estas poblaciones.
Con respecto a las variables clínicas, Romain y Col. determinaron como la saturación de oxígeno es un mecanismo de detección temprana de hipoxia silenciosa y severa en población general con COVID-19 (22), parámetro que en el presente estudio fue estadísticamente significativo en el análisis univariado, pero no mostró asociación importante en la regresión logística, lo cual pudo deberse a que solo se tomó el parámetro al ingreso, a diferencia de otros estudios en los que realizan el seguimiento longitudinal del mismo.
Este estudio mostró asociación positiva entre un NEWS 2 >7 (OR: 2,03, IC 1,05 - 3,90) y el desenlace fatal. Respecto al punto de corte de mayor riesgo, la evidencia es diferente según varios estudios. Gideari y Col., establecieron en Italia un punto de corte de NEWS 2 > 5 con probabilidad de ingreso a UCI con OR 18,05 (IC del 95 %: 4,80 - 92,86; p <0,01) y NEWS ≥ 7 con OR 77,77 (IC del 95 %: 12,31 - 16,19; p:0,0001) (23). A nivel latinoamericano, México reportó como punto de corte un NEWS 2 ≥ 7 con RR 2,61, (IC 95 % 1,8 – 5,03, p:0,016) para riesgo de mortalidad (24). Aún existe controversia respecto al uso de las escalas de NEWS 2 y SOFA como predictores de severidad para COVID-19. Un análisis multicéntrico evidencia que estas escalas pronósticas tienen baja precisión y bajo valor predictivo para mortalidad por COVID-19 en seguimiento a 30 días (25), lo que no descarta la necesidad de validar nuevas escalas predictivas para COVID-19.
El daño renal fue una variable asociada con mortalidad en UCI por COVID-19. Esta complicación suele ser frecuente, tal como lo describe un metaanálisis de Zhu y colaboradores, en el que 5 de 38 estudios evidenciaron una elevación anormal de función renal con una incidencia del 25,5 % (26). Adicionalmente, este daño renal conlleva la necesidad de terapia de reemplazo renal tanto continua como intermitente en pacientes severos durante su hospitalización (13,19,27). Los hallazgos histopatológicos sugieren que el SARSCoV-2 infecta directamente las células tubulares renales y podocitos iniciando la infiltración de macrófagos y el depósito del complemento para amplificar el daño tubular renal. Además, el proceso inflamatorio secundario a la lesión pulmonar a través del síndrome de liberación de citocinas (SRC) podría dañar las células tubulares renales y amplificar tanto la respuesta inflamatoria como la insuficiencia multiorgánica (28). Esta falla renal ha sido descrita por varios autores como un factor pronóstico de muerte, que concuerda con el presente estudio. Bertsimas y Col. reportaron que un BUN inferior de 20 mg/dL disminuye el riesgo de mortalidad en menores de 55 años, y a su vez, valores de BUN superiores a 25 mg/dl aumentan el riesgo de mortalidad en pacientes con edades superiores a esta (29). Cheng y Col. en China, determinaron que niveles de BUN superiores de a 4,6 mmol/L (12,92 mg/ dL) - (HR = 1,11, IC 95 % 1,09 - 1,13; p <0,001) en asociación con el dímero D elevado (HR = 1,15, IC 95 % 1,11 - 1,19; p<0,0001) pueden ser usados para predecir mortalidad en pacientes con COVID-19 según estimación de supervivencia de Kaplan-Meier (30), y un modelo multivariado de Ferrando y Col., reporta como la insuficiencia renal aguda aumentó más de 2 veces el riesgo de morir en UCI por COVID-19 (OR 2,46 IC 95 % 1,62 - 3,74; p <0,0001) (13).
El presente estudio también confirma la asociación entre los niveles elevados de PCR con la supervivencia (13,31,32,33). Vaquero y Col. confirman su utilidad como marcador al ingreso hospitalario independiente de la necesidad de ingreso a UCI (33). Esta asociación ha sido relacionada con su valor como marcador inflamatorio en respuesta a procesos infecciosos y de injuria tisular, pues se eleva rápidamente en respuesta a estos estímulos y sus concentraciones séricas disminuyen igual de rápido cuando estos cesan (34). Estos marcadores reflejan el estado inflamatorio elevado, daño o disfunción del tejido orgánico que podría reflejar el deterioro de las condiciones clínicas y requerir enfocar el tratamiento de estos pacientes hacia un cuidado critico (35).
Otro biomarcador significativo para el estudio fue el LDH sérico, el cual presentó asociación con mortalidad en valores superior a 290 u/l aumentando en 2,5 veces el riesgo, lo cual representa un punto de corte más bajo en comparación con publicaciones previas como la de Aloisio y Col. donde valores de LDH >730 u/l AUC de 0,89 (IC 95 %, 0,86 - 0,93) se asociaron significativamente con mortalidad (35) o los dados por Ferrando y Col. donde los pacientes que fallecieron en UCI tenían en promedio 487 U/L (mín. 393- máx. 643 - p <0,01) de LDH (13).
Varios autores han descrito las coagulopatías en COVID-19 como una complicación y un precursor de muerte, lo cual es confirmado con la asociación del Dímero D con el desenlace fatal del presente estudio. Tang y Col. describen que, en las últimas etapas de la neumonía por coronavirus, los niveles de marcadores relacionados con la fibrina (dímero D y FDP) se elevaron en todas las muertes, lo que sugirió una activación de la coagulación común y una condición de hiperfibrinólisis secundaria en estos pacientes (36). Las infecciones virales pueden tener una respuesta proinflamatoria agresiva y un control insuficiente de dicha respuesta lleva a una generación excesiva de trombina por parte de las células endoteliales, Otro trastorno identificado ha sido la presencia de trombocitopenia (31,32), que concuerda en lo descrito en este estudio, donde valores <150.000 se asociaron con mortalidad en el modelo de regresión ajustado realizado por Figliozzi y Col. en su metaanálisis (OR 6,23, 1,03 - 37,67, p <0,001) (37).
Las fortalezas de este estudio son su tipo de recolección de datos ambispectivo, con fuente primaria, con descripción detallada del cuadro clínico de cada uno de los pacientes al ingreso de UCI, lo que permitió analizar una cantidad representativa de variables estadísticamente significativas con el resultado primario de mortalidad. Por otra parte, no se ha encontrado evidencia de otros estudios que describan variables prehospitalarias de infección por COVID-19 en pacientes críticos de UCI asociadas a mortalidad en población adulta en Colombia.
Entre las limitaciones del estudio están la no totalidad del registro de los pacientes atendidos en estas instituciones durante el periodo de tiempo del estudio, la no discriminación de variables que pudieron cambiar en el tiempo debido a la curva de aprendizaje del tratamiento de la enfermedad o condiciones de infraestructura y logísticas del centro de salud que pudieron derivar en modificación de los resultados de supervivencia. Además, no se discriminaron condiciones como el tipo de sepa por la que fueron infectados los pacientes y los análisis obedecen a un periodo de tiempo en el cual la vacunación no había iniciado. Por último, al ser un estudio realizado en dos instituciones de una misma área metropolitana, la extrapolación de resultados debe ser manejada de manera cautelosa dependiendo las características de la población.
Conclusiones
Si bien las condiciones de la pandemia han variado en el tiempo, identificar aquellas variables que desde un inicio de hospitalización pueden asociarse con la mortalidad puede llevar a optimizar el manejo de los pacientes críticos y favorecer una intervención eficiente que mejore el pronóstico de esta enfermedad.Financiamiento
Este proyecto fue financiado de manera parcial por el Ministerio de Ciencia y Tecnología de Colombia, convocatoria 753-2016.
Referencias
1. Wu Z, McGoogan JM. Characteristics of and important
lessons from the coronavirus disease 2019 (COVID-19)
outbreak in China: summary of a report of 72 314 cases
from the Chinese Center for Disease Control and Prevention. JAMA
2020;323:1239–42.
2. Coronavirus Colombia [Internet]. Ins.gov.co.2021 [consultado 21 diciembre 2021]. .Disponible en: https://www.ins.gov.co/Noticias/Paginas/Coronavirus.aspx
3. Omran, D., Soda, M. Al, Bahbah, E., Esmat, G., Shousha, H., Elgebaly, A., et al.. Predictors of severity and development of critical illness of Egyptian COVID-19 patients: A multicenter study. PLoS ONE.2021;16(9): 1–15.
4. Henry, B. M., de Oliveira, M. H. S., Benoit, S., Plebani, M., & Lippi, G. . Hematologic, biochemical and immune biomarker abnormalities associated with severe illness and mortality in coronavirus disease 2019 (COVID-19): A meta-analysis. Clinical Chemistry and Laboratory Medicine.2020; 58( 7): 1021–102).
5. PaFi:PaO2/FiO2 [Internet].. Rapid Critical Care Consult. 2021.[consultado 28 julio 2021]. Disponible en: https://www.rccc.eu/protocolos/SpFi.html
6. Gidari, A., De Socio, G. V., Sabbatini, S., & Francisci, D. Predictive value of National Early Warning Score 2 (NEWS2) for intensive care unit admission in patients with SARS-CoV-2 infection. Infectious Diseases. 2020; 52(10: 698–704.
7. Kostakis, I., Smith, G. B., Prytherch, D., Meredith, P., Price, C., Chauhan, A., et al. The performance of the National Early Warning Score and National Early Warning Score 2 in hospitalised patients infected by the severe acute respiratory syndrome coronavirus 2 (SARSCoV-2). Resuscitation. 2021;159:150–157.
8. National Early Warning Score (NEWS) 2 – MDCalc [Internet]. Mdcalc. 2021[consultado 28 julio 2021]. Disponible en: https://www.mdcalc.com/national-early-warning-score-news-2
9. Gao J, Zhong L, Wu M, Ji J, Liu Z, Wang C, et al. Risk factors for mortality in critically ill patients with COVID-19: a multicenter retrospective case-control study. BMC Infect Dis. 2021;21(1):602. .
10. Sequential Organ Failure Assessment (SOFA) Score – MDCalc. [Internet]. Mdcalc. 2021 [consultado 28 julio 2021.Disponible en: https://www.mdcalc.com/sequential-organ-failure-assessment-sofa-score
11. Xu, J., Yang, X., Yang, L., Zou, X., Wang, Y., Wu, Y., et al. Clinical course and predictors of 60-day mortality in 239 critically ill patients with COVID-19: A multicenter retrospective study from Wuhan, China. Critical Care,2020;24(1).
12. Ramadan, H. K. A., Mahmoud, M. A., Zakaria, M., Aburahma, Elkhawaga, A. A., El-Mokhtar, M. A., Sayed, I. M., et al. Predictors of severity and co-infection resistance profile in COVID-19 patients: First report from upper Egypt. Infection and Drug Resistance,2020;13:3409–3422.
13. Ferrando, C., Mellado-Artigas, R., Gea, A., Arruti, E., Aldecoa, C., Bordell, A., et al. Patient characteristics, clinical course and factors associated to ICU mortality in critically ill patients infected with SARS-CoV-2 in Spain: A prospective, cohort, multicentre study. Revista Española de Anestesiología y Reanimación. 2020;67(8):425–437.
14. Maximiano Sousa F, Roelens M, Fricker B, Thiabaud A, Iten A, Cusini A, et al. Risk factors for severe outcomes for COVID-19 patients hospitalised in Switzerland during the first pandemic wave, February to August 2020: prospective observational cohort study. Swiss Med Wkly. 2021;151:w20547.
15. Nuño, M., García, Y., Rajasekar, G., Pinheiro, D., & Schmidt, A. J. COVID-19 hospitalizations in five California hospitals: a retrospective cohort study. BMC Infectious Diseases.2021:21(1).
16. Socolovithc, R. L., Fumis, R. R. L., Tomazini, B. M., Pastore, L., Galas, F. R. B. G., de Azevedo, L. C. P., et al. Epidemiology, outcomes, and the use of intensive care unit resources of critically ill patients diagnosed with COVID-19 in Sao Paulo, Brazil: A cohort study. PLoS ONE. 2020;15(12 ):e0243269.
17. Ñamendys-Silva, S. A., Alvarado-Ávila, P. E., Domínguez-Cherit, G., Rivero-Sigarroa, E., Sánchez-Hurtado, L. A., Gutiérrez-Villaseñor, A., et al. Outcomes of patients with COVID-19 in the intensive care unit in Mexico: A multicenter observational study. Heart and Lung. 2021;50(1):28–32.
18. Onder, G., Rezza, G., & Brusaferro, S. Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy. JAMA 2020; 323(18):1775–1776).
19. Karagiannidis, C., Mostert, C., Hentschker, C., Voshaar, T., Malzahn, J., Schillinger, G., et al. Case characteristics, resource use, and outcomes of 10 021 patients with COVID-19 admitted to 920 German hospitals: an observational study. The Lancet Respiratory Medicine. 2020;8(9):853–862.
20. Pavasini, R., Guralnik, J., Brown, J. C., di Bari, M., Cesari, M., Landi, F., et al. Short Physical Performance Battery and all-cause mortality: Systematic review and meta-analysis. BMC Medicine. 2016;14(1).
21. Hewitt, J., Carter, B., Vilches-Moraga, A., Quinn, T. J., Braude, P., Verduri, A., et al. The effect of frailty on survival in patients with COVID-19 (COPE): a multicentre, European, observational cohort study. The Lancet Public Health. 2020;5(8):e444–e451.
22. Jouffroy, R., Jost, D., & Prunet, B. Prehospital pulse oximetry: A red flag for early detection of silent hypoxemia in COVID-19 patients.Critical Care. 2020; 24(1).
23. Gidari, A., de Socio, G. V., Sabbatini, S., & Francisci, D. Predictive value of National Early Warning Score 2 (NEWS2) for intensive care unit admission in patients with SARS-CoV-2 infection. Infectious Diseases.2020;52(10):698–704.
24. Olivas-Martínez, A., Cárdenas-Fragoso, J. L., Jiménez, J. V., Lozano-Cruz, O. A., Ortiz-Brizuela, E., Tovar-Méndez, V. H., et al. In-hospital mortality from severe COVID-19 in a tertiary care center in Mexico City; causes of death, risk factors and the impact of hospital saturation. PLoS ONE. 2021;16(2):e0245772.
25. Bradley, P., Frost, F., Tharmaratnam, K., & Wootton, D. G. Utility of established prognostic scores in COVID-19 hospital admissions: Multicentre prospective evaluation of CURB-65, NEWS2 and qSOFA. BMJ Open Respiratory Research. 2020;7(1):e000729.
26. Zhu, J., Ji, P., Pang, J., Zhong, Z., Li, H., He, C., et al. Clinical characteristics of 3062 COVID-19 patients: A meta-analysis. Journal of Medical Virology. 2020;92(10):1902–1914.
27. Thomson, R. J., Hunter, J., Dutton, J., Schneider, J., Khosravi, M., Casement, A.,et al. Clinical characteristics and outcomes of critically ill patients with COVID-19 admitted to an intensive care unit in London: A prospective observational cohort study. PLoS ONE. 2020;15(12):e0243710.
28. Ertuğlu LA, Kanbay A, Afşar B, Elsürer Afşar R, Kanbay M. COVID-19 and acute kidney injury. Tuberk Toraks. 2020;68(4):407-418.
29. Bertsimas, D., Lukin, G., Mingardi, L., Nohadani, O., Orfanoudaki, A., Stellato, B., et al. COVID-19 mortality risk assessment: An international multi-center study. PLoS ONE. 2020;15(12):e0243262.
30. Cheng, A., Hu, L., Wang, Y., Huang, L., Zhao, L., Zhang, C., et al. Diagnostic performance of initial blood urea nitrogen combined with D-dimer levels for predicting in-hospital mortality in COVID-19 patients. International Journal of Antimicrobial Agents. 2020;56(3):106110.
31. Bannaga, A. S., Tabuso, M., Farrugia, A., Chandrapalan, S., Somal, K., Lim, V. K., et al. C-reactive protein and albumin association with mortality of hospitalised SARSCoV-2 patients: A tertiary hospital experience. Clinical Medicine.2020;20(5), 463–467.
32. Li, J., He, X., Yuan Yuan, Zhang, W., Li, X., Zhang, Y., et al. Meta-analysis investigating the relationship between clinical features, outcomes, and severity of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) pneumonia. American Journal of Infection Control. 2021;49(1):82–89.
33. Vaquero-Roncero, L. M., Sánchez-Barrado, E., Escobar-Macias, D., Arribas-Pérez, P., González de Castro, R., González-Porras, J. R., et al. C-Reactive protein and SOFA scale: A simple score as early predictor of critical care requirement in patients with COVID-19 pneumonia in Spain. Revista Espanola de Anestesiologia y Reanimacion.2021;68(9):513–522.
34. Prieto, M. F., Kilstein J., Bagilet D., Maris-Pezzotto S. C-Reactive protein as a marker of mortality in intensive care unit. Medicina Intensiva.2008;32( 9):424-430.
35. Aloisio, E., Chibireva, M., Serafini, L., Pasqualetti, S., Falvella, F. S., Dolci, A.,et al. A comprehensive appraisal of laboratory biochemistry tests as major predictors of COVID-19 severity. Archives of Pathology and Laboratory Medicine. 2020;144(12):1457–1464.
36. Tang, N., Li, D., Wang, X., & Sun, Z. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. Journal of Thrombosis and Haemostasis. 2020;18(4):844–847.
37. Figliozzi, S., Masci, P. G., Ahmadi, N., Tondi, L., Koutli, E., Aimo, A., et al. Predictors of adverse prognosis in COVID-19: A systematic review and meta-analysis. European Journal of Clinical Investigation. 2020;50(10):e13362
Aceptado: 18 de marzo de 2022
Correspondencia:
Sandy Carolay Roa Rangel
sroa739@unab.edu.co