ECOSISTEMAS DE SALUD EN PEDIATRÍA
..................
Ledys Izquierdo, MD MSc ¹⁻³, Alexandra Jiménez ³
Resumen
Las inversiones tempranas en la salud, la educación y el desarrollo de
los niños tienen beneficios que
se acumulan a lo largo de la vida, para sus futuros hijos y para la
sociedad en su conjunto. Las sociedades exitosas invierten en sus niños
y protegen sus derechos, como es evidente en los países que aplican
eficientemente las medidas sanitarias y económicas durante las últimas
décadas. Sin embargo, muchas
decisiones políticas todavía no dan prioridad a la inversión en la
infancia ni la perciben como la base
para mejoras sociales. Incluso, en los países ricos, muchos niños pasan
hambre o viven en condiciones
de pobreza absoluta, especialmente los que pertenecen a grupos sociales
marginados, incluidas las
poblaciones indígenas y las minorías étnicas. Además, muchos millones
de niños crecen marcados
por la guerra o la inseguridad, excluidos de recibir los servicios de
salud, educación y desarrollos más
básicos.
El modelo actual del sistema de salud colombiano es lineal y, por su
diseño derrochador, con pocas
oportunidades de aprender y mejorar. La necesidad de integrar los
sistemas de salud y atención médica en una ecoestructura cohesiva
permite que las empresas de atención médica se adapten, respondan
y aprendan constantemente del ecosistema de salud. El desarrollo de una
tecnología adecuada con sistemas de inteligencia artificial, mejorará
la prestación de servicios de salud en la población de manera
dinámica y receptiva para transformar la prestación de servicios de
salud, que en el esquema actual
opera como un sistema reactivo, y pasar a uno proactivo, en especial
cuando se trata de la atención
médica en pediatría. Palabras clave: Salud infantil; Internet de las cosas en pediatría; Inteligencia artificial (IA) en pediatría; Salud infantil de la población.
..............
² Departamento de Ingeniería Biomédica, Universidad Nacional de Colombia, Bogotá, Colombia.
³ MD. Unidad de Cuidado Intensivo Pediátrico, Hospital Militar Central, Bogotá, Colombia.
HEALTH ECOSYSTEMS IN PEDIATRICS
Abstract
Early investments in health, education and children’s development have accrued benefits throughout life for its descendants and for communities as a whole. Successful societies invest in their children and protect their rights, as it is evident in countries that have efficiently implemented health and economic measurements over the past decades. However, many policy decisions still do not prioritize investment in children and do not perceive them as basis for social improvements. Even in rich countries, many kids face hungry or live in absolute poverty conditions, especially those belonging to marginalized social groups, including indigenous populations and ethnic minorities. In addition, many millions grow up scarred by war or insecurity, barred from health services, education and basic needs. Colombian actual health system is linear and by its squander design, with few opportunities to learn and improve. The need to integrate health and healthcare systems into a cohesive ecostructure, allows healthcare companies to constantly adapt, respond and learn from healthcare ecosystem. The development of an appropriate technology with Artificial Intelligence (AI) systems, will improve and transform dynamically health delivery services, shifting from a reactive system to a proactive one, especially when it comes to medical care in pediatrics.Keywords: Child health; Internet of things in pediatrics; Artificial intelligence (AI) in pediatrics; Population child health.
Introducción
La tecnología puede permitir el desarrollo de un sistema de atención de la salud en constante aprendizaje, con una integración perfecta de la atención para cumplir con los elementos centrales de un ecosistema de salud, transformando la atención clínica del actual modelo lineal a uno continuo y en constante aprendizaje y mejora. La tecnología moverá la gestión de la salud de la población de una centrada en el hospital a una centrada en la vida de la población, en la que pacientes y población participan como socios activos para dar valor a este ecosistema de salud. (1)La inteligencia artificial (IA) y el análisis predictivo pueden ayudar a dar propósito a datos financieros, a proveedores de recursos médicos, a la utilización de medicamentos, al plan de vacunación, a la asignación de profesionales, a la demografía, entre otros. Además, la atención médica puede personalizarse y calibrarse según las necesidades y requisitos específicos e individuales. Permite a los médicos estimar los efectos de las intervenciones específicas en individuos y grupos en diversas poblaciones de pacientes y traducir estos hallazgos en estrategias impactantes para mejorar la salud general de los niños en el siglo XXI (1,2).
Este artículo se centra en la revisión de experiencias, datos y pruebas aplicadas en diferentes latitudes, utilizando la IA como metodología de base, enfocada a la salud de la población infantil. Se revisa la literatura actual y se comparte la evidencia práctica de Singapur, donde las tecnologías actualmente disponibles permitieron el desarrollo de una “telealdea” digital para salud de los niños. Describe las prácticas con el papel del médico en la salud digital automatizada, usos potenciales y abusos relacionados con las implementaciones de la salud digital automatizada y la evaluación de los resultados de la IA en áreas de la pediatría como consulta externa, hogar, hospitalización y la aplicación de IA en cuidado intensivo pediátrico (UCIP). El artículo concluye describiendo cómo sería un ecosistema de salud de aprendizaje digital para la salud infantil.
Entorno digital para la salud infantil personalizada TELESALUD
La telesalud en pediatría es un concepto amplio que engloba teleconsulta, telediagnóstico, teletratamiento, telemonitorización y teleasistencia; y se basa en el uso de cualquier tecnología de la información que, enriquecida con datos, algoritmos o patrones, puede satisfacer las necesidades de salud de cada paciente (3,4). Pero no es solamente una herramienta de servicio individual, la telesalud, incluida la salud móvil (mHealth por sus siglas en inglés), puede monitorear las intervenciones en salud pública, facilitar espacios de colaboración y formación entre profesionales de la salud y muchas veces se comporta como un faro de opciones de autocuidado.Lograr traspasar barreras geográficas, económicas, culturales y políticas, es un método eficaz para asegurar la equidad y aumentar el acceso a los servicios de salud, que se espera sean traducidos en resultados clínicos costo efectivos y mejoría de la experiencia de servicio del paciente; si la telesalud ofrece todas estas oportunidades, entonces, ¿Cuál es la razón de la resistencia para su adopción? Por una parte, el modelo actual de salud es un Modelo Lineal y la atención está centrada en las instituciones de salud (IPS, EPS), con una información al paciente fruto de unos pocos minutos de interacción, sin retroalimentación alguna, y con un fraccionamiento de datos.
Por otra parte, la forma como se han mostrado algunas de las herramientas de la telesalud (por ejemplo, la teleconsulta), particularmente desde la pandemia COVID19, ha suscitado perspicacias respecto a si la relación médico paciente se fracciona o si exponer a comunidades con riesgo de exclusión digital a este tipo de servicios, en lugar de mejorar la calidad de vida lo que logra es ampliar la brecha de desigualdad. (5)
La primera tarea es no fraccionar los niños por patologías o especialidades (telecirugía, telecardiología, teleradiología) y verlos en un Modelo Circular (modelo Singapur) que involucre sus determinantes de salud particulares y colectivos, que brinde una continua y constante transferencia de información, que a su vez garantice análisis, aprendizaje y mejora continua, en la que el centro no sea la institución de salud, sino el paciente, que este sea un socio activo de su propio modelo de salud (1). La segunda es integrar todas las herramientas digitales para optimizar la atención: teleconsulta con uso de biosensores inalámbricos, resistentes, cómodos, chatbots, plataformas analíticas y comportamiento en redes. Estas acciones se logran sintetizar en la Figura 1.
Tener un modelo circular de atención, apalancándose en la monitorización en casa, proporciona datos en tiempo real mientras los pacientes hacen algunas otras cosas de su cotidianidad, (estudian, corren), esto además les brinda a las personas una sensación de poder sobre su propia salud y les permite familiarizarse con los datos, propender por el autocuidado y retroalimentar al personal de atención (5).
En suma, la telesalud, a través de los avances en las imágenes, la conectividad, y herramientas de decisión, proporcionan no solo información sobre la fisiología, en tiempo real, sino también sobre la condición emocional y social de los niños, que en lugar de deshumanizar como muchos temen cuando se habla de IA, brinda la oportunidad de ofrecer un trato más personalizado, de mejor calidad y sin duda más digno.
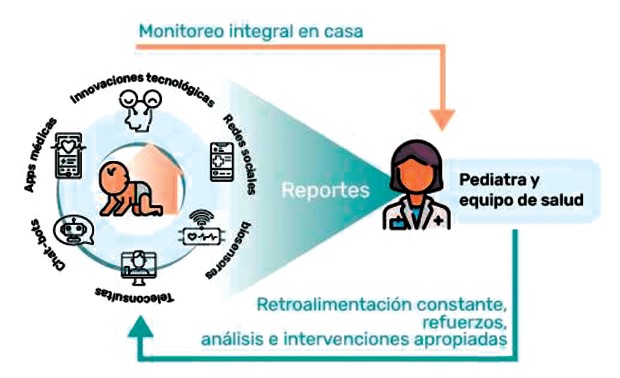
Figura 1. Modelo de atención en salud circular integrativo en el marco de la telesalud: Modelo centrado en el paciente y determinantes de salud con obtención de datos en tiempo real a través de tecnología de la información(chatbots, apps, redes, biosensores), que permita una atención personalizada (en casa, en las instituciones desalud) con una retroalimentación continua.
Papel del médico en la automatización digital- Medicina de precisión
Tal como lo dijo Sir William Osler “Es mucho más importante saber qué tipo de paciente tiene una enfermedad, que qué tipo de enfermedad tiene un paciente” (6). Los médicos no solo deben curar enfermedades, sino que deben abordar integralmente la salud infantil a través de acceso a registros de salud electrónicos (RSE) y herramientas del aprendizaje de máquinas (su acrónimo en inglés machine learning: ML), que permitan predecir la heterogeneidad de los datos entre hospitales, verificar valores atípicos, unificar la representación de pacientes y mejorar los modelos futuros (3), con una atención más personalizada, respondiendo a las necesidades y requisitos específicos e individuales.La medicina de precisión es una forma de personalizar la atención, usa la biología individual del paciente y brinda la posibilidad de adaptar las intervenciones de atención médica teniendo en cuenta las variaciones genómicas, edad, género, geografía, los antecedentes familiares, perfil inmunológico, metabólico, y la vulnerabilidad ambiental (6). En oncología pediátrica se han avanzado estudios farmacológicos e inmunológicos con el uso de la genómica y con secuenciación del exoma para estudio huella de niños con autismo. Sin embargo, la medicina de precisión no se limita solo al individuo, al utilizar “Big Data” se pueden establecer herramientas para estudio de los determinantes sociales de la salud, (7), dado que muchos de los factores ambientales, por ejemplo, pueden conducir a cambios epigenéticos que perjudican a los niños, así como también estudiar polimorfismos genéticos pueden dar herramientas, resiliencia, lo que permite desarrollar estrategias para utilizar la medicina de precisión en el contexto de la adversidad social y para construir un ambiente cerebral mejor para cada niño.
El enfoque de prevención personalizado busca aprovechar la información desde múltiples fuentes, como estudios genéticos y de neurociencia, dispositivos (teléfonos inteligentes, unidades de GPS portátiles y herramientas de captura de datos electrónicos y tecnologías móviles), junto con los datos disponibles de los sistemas de atención (atención primaria, hospitalización ), y educación,(8), para fusionar a través de una variedad de técnicas estadísticas de minería de datos, modelado predictivo y aprendizaje automático, las mejores decisiones en términos de prevención, diagnóstico y tratamiento para un paciente. Este es el denominado ecosistema digital de la salud infantil que se logra esquematizar en la Figura 2.
Algunas de las aplicaciones de la inteligencia artificial en pediatría se enuncian en el cuadro siguiente (Tabla 1):
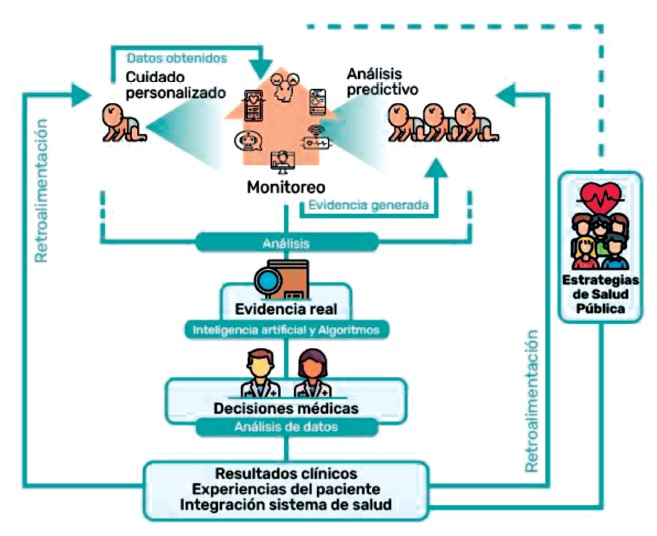
Figura 2. Ecosistema de Salud Pediatría: Sistema integrado que personaliza la atención del niño y su familia usando herramientas de tecnológicas digitales que logran evidencia en tiempo real y permite hacer análisis predictivos, que alimentan algoritmos de decisión médica para mejorar los resultados clínicos y la experiencia de atención del paciente articulando todo el sistema de salud.
Tabla 1. Aplicaciones de la IA en pediatría
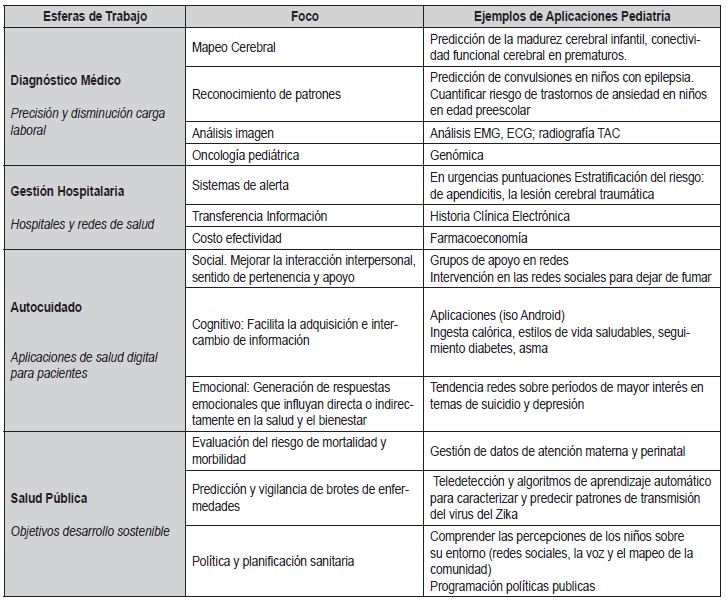
EMG: electro miografía; ECG: electrocardiograma; TAC: Tomografía Axial Computarizada.
Prevención
El ciberespacio de las redes sociales y el internet de las cosas pueden tender puentes y proporcionar soluciones e interfaces, incluso facilitar la creación de plataformas basadas en la evidencia. En su mayoría se evidencian servicios de prevención que enfrentan tres desafíos clave: la desconexión entre las herramientas de salud digital y la atención clínica, las amenazas a la privacidad y seguridad y la dificultad para identificar productos de salud digital de alto valor sobre todo para adolescentes (2). La seguridad cibernética y la gobernanza de los datos debe mantener la confianza de la gente en cómo se almacenan, comparten y utilizan los datos, pero esa privacidad debe equilibrarse con el beneficio público, obtener acceso rápido a los datos de interés en salud pública. Así mismo, los datos recopilados (genéticos, genómicos , demográficos, de salud atención, administrativos y patrones de uso de redes sociales), deben estar integrados para respaldar las políticas de planificación, de atención, mejora de la prestación de servicios y en las agendas de investigación en medicina de precisión y salud pública (9).La IA particularmente en redes sociales para padres y adolescentes debe basarse en el principio de beneficencia, el desarrollo de contenido digital debe estar enfocado en las necesidades y no en crear herramientas para después descubrir qué hacer con esos datos. El uso incorrecto de las redes es perjudicial, puede acabar con la confianza de los usuarios, la sobrecarga de información imprecisa, exagerada, falsa, alimenta una vida complicada y desordenada, con graves problemas de invasión de la privacidad; (10,11) pero, llegaron para quedarse y adecuadamente encaminadas en un modelo global de atención en salud infantil son de una ayuda infinita, porque pasa de ver pacientes basados en evidencia “alta” de estudios clínicos (muchas veces realizados en países con condiciones de socioeconómicas y culturales muy diferentes al nuestro), a intervenir con evidencia que surge de la realidad in vivo , de sus familias, su información genética, observándolos en su día a día, sin desconocer sus determinantes, sus preferencias, sus pensamientos y sus emociones.
Inteligencia Artificial en UCIP
Desde los orígenes de la medicina intensiva hace ya más de 50 años, hasta la actualidad, se ha recorrido un largo camino y han cambiado muchas cosas. La Medicina Intensiva nació en respuesta a problemas concretos y se desarrolló de la mano de avances tecnológicos, pero en su mayoría de edad lo que la define es un cuerpo doctrinal y un conjunto de conocimientos más que una tecnología o una ubicación concreta. La contribución científica que ha aportado en este tiempo, tanto en nuestro país como en el mundo, ha sido de gran magnitud, y la investigación clínica centrada en el paciente crítico debe continuar en el futuro, como condición indispensable para el desarrollo continuo de la especialidad y, lo que es más importante, para garantizar unos estándares cada vez de mayor calidad en la asistencia a los pacientes en estado crítico.La demanda de cuidados intensivos ha crecido rápidamente, aunque por motivos distintos, tanto en los países desarrollados como en los países en desarrollo, y en los dos ámbitos se plantea la necesidad de dimensionar su campo de actuación con criterios de efectividad, eficiencia y equidad. En cualquier caso, la medicina intensiva ocupa en la actualidad un papel clave en el proceso asistencial de muchos pacientes. El presente y el futuro presentan retos que habrá que afrontar y oportunidades para un desarrollo de la especialidad acorde con las necesidades de la población.
Aplicaciones de IA en cuidado intensivo
Gran parte del trabajo en cuidados intensivos con IA se ha centrado en el análisis predictivo (12). Los modelos tienen como objetivo pronosticar el deterioro de los pacientes para que los médicos puedan identificar las poblaciones de pacientes en riesgo, determinar las pruebas que podrían ayudar a cambiar el curso de la enfermedad y definir las intervenciones que evitarán un posible deterioro. Las diferentes aplicaciones de IA se esquematizan en la Figura 3.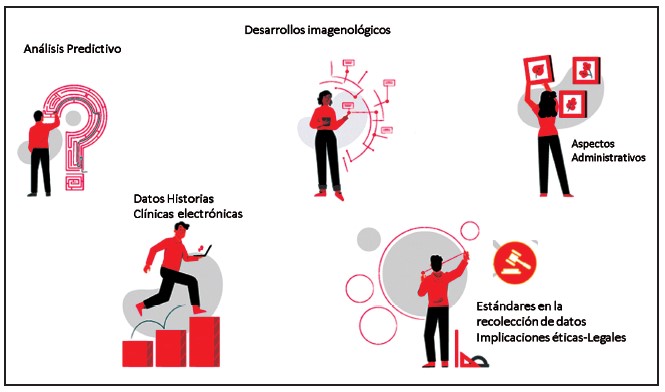
Figura 3. Diferentes Aplicaciones de IA en UCIP: áreas como análisis predictivo, desarrollos imagenológicos, aspectos administrativos, utilización de datos desde las historias clínicas electrónicas, implicaciones éticas y aspectos legales.
Se ha demostrado una mejora en la predicción de situaciones, tales como:
- La hipotensión, utilizando modelos avanzados de aprendizaje automatizado (AA) en entornos de cuidados intensivos. Estos modelos permiten la detección y la intervención hasta 15 minutos antes de un evento y se han generalizado para su uso en el entorno clínico multicéntrico (13). También se han elaborado intervenciones terapéuticas predictivas para prevenir la hipotensión utilizando IA para la reanimación con líquidos. Al combinar modelos para la detección temprana de hipotensión y la intervención terapéutica, existe la posibilidad de prevenir o minimizar el deterioro del paciente y el desarrollo posterior de disfunción de órganos multisistémicos.
- La sepsis sigue siendo una de las mayores causas
de mortalidad en la UCIP. Entre las aplicaciones
algorítmicas novedosas para pacientes adultos y
neonatos, que se han diseñado para la detección
de la sepsis, se incluye la evaluación rápida de insuficiencia de
órganos relacionada con la sepsis
(qSOFA) y sepsis neonatal tardía, que se está probando en muchas
instituciones. Los algoritmos de
sepsis se vuelven más importantes debido al desempeño de las medidas
básicas de sepsis aplicado principalmente a través de Historias
Clínicas
Electrónicas (HCE), estos modelos interpretables
pueden predecir la sepsis de 4 a 12 horas antes del
reconocimiento clínico (14). Sin embargo, muchos de estos modelos
carecen de especificidad
para la sepsis y terminan detectando pacientes
que simplemente están más enfermos que otros.
Su principal utilidad puede ser la clasificación, el
manejo de pacientes y la participación acelerada
de los equipos de respuesta rápida, todo lo cual
puede ayudar a prevenir un deterioro inminente.
Los modelos de aprendizaje de máquinas (ML su
sigla en inglés Machine Learning) también pueden
ayudar en la predicción de infecciones adquiridas
en el hospital, y han demostrado una predicción
con una precisión razonable y están siendo utilizados por expertos en
prevención de infeccionespara orientar las intervenciones a los pacientes de
alto riesgo (15).
- En la ventilación mecánica prolongada es útil la
predicción para el uso de traqueostomía, destete
del ventilador y rehabilitación (16). El uso de IA
para identificar pacientes que requerirán más de
7 días de ventilación mecánica y la utilización de
redes neuronales para crear un modelo de predicción de extubación, ha mostrado una precisión del
80%, en comparación con el método tradicional
que utiliza el índice de respiración rápida y superficial (17). Estos avances son aplicados en la población de adultos.
- En cuidados Neurointensivos, la IA también se ha
implementado para realizar una evaluación precoz y precisa del riesgo de convulsiones en pacientes críticamente enfermos.
- Un modelo de predicción de paro cardíaco en
pediatra fue realizado por el grupo de Curtis E.
y colaboradores (18), quienes desarrollaron un
modelo de predicción de paro cardíaco mediante
análisis de tendencias de series de tiempo, utilizando un algoritmo de
máquina de soporte vectorial que logró un rendimiento bueno, aunque
el modelo final carecía de la especificidad necesaria para la
aplicación clínica, ellos demostraron cómo la información de los datos
de series
de tiempo, puede ser utilizados para aumentar
la precisión de la predicción clínica utilizada en
este modelo.
- Los dispositivos “wearables” y sensores portátiles en UCIP han mostrado cómo la capacidad de
seguimiento continuo de los parámetros fisiológicos, pueden proporcionar al paciente estrategias
de atención para mejorar los resultados y reducir
los costos en la atención médica de pacientes con
patologías cardiacas (12). También se han empleado estos dispositivos con patologías neurológicas
en pacientes adultos como enfermedad de Parkinson, para mejorar las valoraciones cualitativas y
subjetivas tradicionales realizadas o la interpretación humana.
- La mortalidad es un resultado común en los estudios médicos, y
las capacidades de predicción relacionadas con ella se han estudiado
ampliamente
utilizando AA y Procesamiento de Lenguaje Natural (PNL) (19). El uso de
PNL permite la inclusión de notas clínicas tradicionalmente difíciles
de
usar, y demostraron la capacidad de utilizar datos
no estructurados como notas clínicas y términos
como “mal pronóstico”, mediante el uso de diversas técnicas de PNL.
Usando redes neuronales, se
ha logrado construir algoritmos de clasificación
para identificar los términos más importantes en
las notas del médico que luego se pueden usar en
la construcción de modelos de AA para predecir
resultados como la mortalidad en la UCI quirúrgica. Estos modelos
aplicados a pacientes en la
UCI, han demostrado que superan a los sistemas
de puntuación tradicionales como APACHE y
SOFA (12, 19). Este tipo de modelos no solo se
han centrado en la precisión de la predicción, sino
que también ha intentado generar predicciones
más tempranas por horas utilizando datos multimodales. Una vez más, los
beneficios de estos modelos residen en la clasificación, la
intervención
temprana y la recomendación de tratamiento adecuado para minimizar el
riesgo en el paciente y la
prestación de una atención rentable.
- Las puntuaciones (en inglés “Score”), mediante la
utilización de AA proporcionan una forma más
rentable de realizar investigaciones que pueden ir
desde ser retrospectivas, hasta la construcción de
modelos que pueden proporcionar orientación en
tiempo real o prospectiva a los médicos (20). El
aprovechar información significativa de los datos
de HCE es costoso, puede tener un valor limitado y se utiliza principalmente para el análisis de
investigación retrospectiva. Estas puntuaciones se
basan en valores “instantáneos” recopilados durante el período inicial posterior al ingreso en la
UCIP. Estas puntuaciones estáticas no se adaptan
a la progresión clínica del paciente crítico y ofrecen poca ayuda para el tratamiento de pacientes individuales
(12). Las herramientas para la estratificación del riesgo deben ser
precisas y generalizables, intervenciones que contribuyen con la
identificación oportuna de los pacientes para facilitar los
procedimientos diagnósticos y terapéuticos con la
intención de mejorar los desenlaces clínicos y resultados. Sin embargo,
la población blanco esta limitada usualmente a sujetos de prueba
generalmente
sanos u obtenidos a partir del entorno de urgencias,
lo que limita su reproducción en escenarios de alta
complejidad incluyendo el cuidado intensivo. Por
el momento, el rápido desarrollo de la AA, junto
con la riqueza de los datos derivados de la monitorización exhaustiva
del paciente ingresado en cuidado intensivo (UCI), ofrece oportunidades
sin precedentes para facilitar el desarrollo de escalas con
puntuaciones que facilitan la predicción de complicaciones, desenlaces
clínicos y morbimortalidad.
- Desafíos en la analítica. De los datos de la UCIP, incluida la diversidad y complejidad patológicas y la amplia gama de edades y etapas de desarrollo, se prevé que se aborden mediante la implementación de modelos predictivos innovadores.
Imágenes
La ecografía a la cabecera del paciente en UCIP, utilizada para la evaluación de la función cardíaca, el estado del volumen y el manejo de vasopresores/inotrópicos, ha sido testigo de una utilización cada vez mayor en la atención de pacientes críticamente enfermos. Se han desarrollado modelos de aprendizaje profundo, que pueden permitir una clasificación rápida y precisa de la anatomía cardíaca en ecocardiogramas (21). Es probable que innovaciones como estas impulsen a los médicos a una nueva era de integración mejorada de diversas técnicas de imagen para generar métodos diagnósticos y tratamientos más precisos.Hay mucha promesa en la utilización de IA con metodologías como AP para la interpretación de imágenes biomédicas automatizadas o aumentadas en áreas como radiología, patología, dermatología, oftalmología y cardiología (12). AA puede ser usada para un numero de aplicaciones en radiología incluyendo la detección de la enfermedad, segmentación de la lesión, y cuantificación de la lesión. En diversos campos de análisis de imágenes médicas, incluyendo a médicos no radiólogos, la utilización de técnicas de AA puede llegar a diagnosticar enfermedades a través de imágenes al nivel del médico experto.
Dispositivos inteligentes
La administración y titulación de la medicación es un componente clave de la atención del paciente en la UCI y requiere una gran cantidad de recursos clínicos. Existen bombas inteligentes para la titulación de medicamentos y estos dispositivos se pueden utilizar aún más por su capacidad para proporcionar una gestión de circuito cerrado (22). En el futuro, es de esperar que una mayor utilización de infusiones de circuito cerrado disminuya el trabajo manual y, al mismo tiempo, mejore la consistencia en la administración del fármaco en estado estable. Los modelos que utilizan el aprendizaje no supervisado se han probado para aplicaciones clínicas, incluido el uso en la administración de fármacos vasopresores en la UCI (12).Administrativa
La clasificación de los servicios de urgencias es una tarea complicada e incluye la identificación de pacientes de alto riesgo que necesitan ser admitidos de inmediato en la UCI. Se han desarrollado modelos de IA que pueden ayudar a clasificar a los pacientes traumatizados y, por lo tanto, a la utilización adecuada y oportuna de los recursos. De manera similar, se ha postulado la identificación de cohortes de pacientes con necesidades clínicas similares para proporcionar un marco para futuras innovaciones organizativas en la UCI y proporcionar una mejor atención rentable (23).Investigación y educación
Se ha generado una investigación considerable en todas las áreas de la IA gracias a la disponibilidad del conjunto de datos MIMIC-III (12). Este conjunto de datos de código abierto específico de la UCI ha fomentado el desarrollo de algoritmos de aprendizaje automático innovadores en toda la ciencia del aprendizaje automático y ha permitido a los investigadores clínicos que utilizan la PNL procesar datos no estructurados, como notas clínicas.La IA en la educación médica está todavía en su infancia, pero incluye aplicaciones en la evaluación de la técnica quirúrgica mediante visión por computadora, uso en la creación de centros de simulación más inteligentes y apoyo a la toma de decisiones clínicas. Todos los modelos que se han creado tienen algún elemento de una falta de interpretación básica, que es un problema importante para la implementación. Como mínimo, se requiere familiaridad con el vocabulario AA y comprensión básica de la metodología para comprender este campo en crecimiento (12). En el futuro, es probable que se requiera una comprensión básica de la IA y sus aplicaciones en la práctica clínica y, por lo tanto, será parte de los planes de estudio educativos facilitar una mejor comprensión, interpretación e implementación.
Desafíos
Los desafíos relacionados con las aplicaciones de la IA en cuidados intensivos son similares al resto de la atención médica e incluyen los relacionados con la tecnología en sí, los aspectos de implementación y la adopción general. También se recomienda precaución, ya que la rápida adopción de modelos de IA en el cuidado de la salud puede tener consecuencias no deseadas.Acceso y calidad de los datos
El almacenamiento y el acceso a los datos sigue siendo un desafío importante, y las HCE en sí mismas pueden ser una limitación. Los sistemas de registro de datos en tiempo real y de almacenamiento a largo plazo tienden a estar secuestrados dentro de los sistemas EMR y la integración desde estos sistemas puede ser ardua y costosa para las entidades que recopilan los datos en primer lugar. Estas limitaciones existen para desalentar los cambios en las HCE y facilitar más compras a los proveedores (24). El costo del almacenamiento y la potencia computacional ha ido disminuyendo, especialmente con la disponibilidad de computación en la nube compatible con la Ley de Portabilidad y Responsabilidad del Seguro Médico a nivel de red local o externa, lo que permite que el mantenimiento de bases de datos sea una estrategia manejable y rentable en general para grandes empresas y pequeñas operaciones clínicas. Los costos se pueden reducir aún más uniéndose a colaboraciones de datos clínicos. Los datos faltantes y los conjuntos de datos pequeños plantean desafíos adicionales, pero las técnicas en evolución en la imputación de datos han demostrado cierto éxito para superarlos. La variabilidad en la calidad de los datos puede ser una limitación significativa para el diseño, la generalización y la implementación de aplicaciones. La revisión y validación de los datos de origen, su aplicabilidad para el propósito definido y el uso de técnicas de aprendizaje automático multimodales pueden ayudar a resolver algunos de los desafíos de calidad de los datos.Escalabilidad, generalización e interpretación
Se han expresado preocupaciones acerca de que la IA alcance un “pico de sus expectativas infladas”, que podría ir seguido de una “meseta de productividad” (12, 25). Los períodos de estancamiento han ralentizado la progresión de la IA en el pasado, especialmente entre 1974-1980, que fue testigo del retroceso de la financiación de la IA debido a que no se cumplieron las elevadas expectativas, y durante 1987-1993, cuando los sistemas frágiles y las máquinas y los lenguajes de propósito especial paralizaron las aplicaciones comerciales de AI. Gran parte del trabajo se ha llevado a cabo mediante la explotación de conjuntos de datos limitados utilizando algunos de los modelos de ML simplistas basados en regresiones, lo que generó grandes expectativas (26). Se pueden esperar ganancias modestas al mejorar el uso de modelos similares con alguna variación, pero posiblemente se obtenga mucho más mediante la comprensión y la aplicación de modelos complejos en conjuntos de datos más diversos. La colaboración con expertos en el campo de la IA será fundamental para impulsar su uso en el cuidado de la salud al siguiente nivel.La introducción de nueva ciencia es una presencia lenta pero constante en la medicina. Uno de los desafíos para el despliegue de algoritmos de IA en cuidados intensivos es la posibilidad de adoptar estos modelos como nueva evidencia, modalidades de diagnóstico y opciones de tratamiento. La mayoría, si no todos, de los algoritmos de IA contienen algún elemento de falta de interpretación, lo que deja a los médicos sin resolver a la hora de implementar un sistema de “caja negra” en la atención de los pacientes. Es posible que la evidencia no sea sustancial o no esté disponible después del desarrollo, lo que hace que los algoritmos y sus usuarios potenciales se sientan vulnerables. La creación de modelos interpretables que pudieran derivar información detallada para resultados prácticos, específicos y orientados a tareas sería un paso importante para lograr la aceptación de los médicos.
Rentabilidad
Existe la preocupación de que el desarrollo y el uso indiscriminados de algoritmos de IA puedan conducir a un sobrediagnóstico y pruebas innecesarias. Algunos de los primeros modelos han demostrado que la IA es eficaz para disminuir las pruebas innecesarias y predecir posibles ahorros de costos significativos (27). Dado que persisten los riesgos de uso inadecuado, los modelos de IA deben probarse rigurosamente para su implementación clínica. Estos modelos deben mantenerse en un alto nivel de validación y regulación de la atención médica, ya que las vidas de los pacientes están en juego.Implicaciones legales y éticas
Seguridad de datos
Las preocupaciones sobre la privacidad de los datos y la seguridad de los modelos de inteligencia artificial han surgido en los últimos años. Las regulaciones, por ejemplo, la Ley de Portabilidad y Responsabilidad de los Seguros de Salud, siempre afectarán la forma en que se accede y se utilizan los datos de atención médica a medida que evolucionan nuevas fuentes de datos y se forman nuevas colaboraciones (28). Comprender el marco regulatorio es la única forma de avanzar para la investigación y el desarrollo continuos.
Responsabilidad médica
Existen preocupaciones sobre la responsabilidad médica en torno al uso de estos algoritmos. Dependiendo del nivel de apoyo a la toma de decisiones proporcionado por estas herramientas de software, el riesgo de un diagnóstico y/o manejo incorrecto puede distribuirse entre los médicos y el licenciatario del software (29).Algoritmos falaces
Existe un riesgo existencial de que estos algoritmos tengan una arquitectura que pueda transformarse con el tiempo o que no cambie ni se actualice con la evolución de la práctica clínica. Estos son escenarios igualmente peligrosos que serán perjudiciales directa e indirectamente para el propósito de su entrega. Hay muchas preguntas sin respuesta a este respecto, que no es probable que se respondan hasta que las aplicaciones rigurosamente probadas se integren a los entornos clínicos. ¿Se pueden poner inadvertidamente datos identificables a disposición de fuentes externas? ¿Cuán vulnerables serán estos modelos a influencias malintencionadas externas, no intencionadas o intencionadas? Hay que considerar estas posibilidades (12,28).Conclusiones
A pesar del entusiasmo por explorar el potencial de la IA y su apoyo en la toma de decisiones en entornos clínicos, existen limitantes que abarcan desde problemas éticos en la elaboración de algoritmos, seguridad en términos de las bases de datos y de información clínica reservada, restricciones económicas que impiden la inversión óptima en investigación, innovación y desarrollo y, la creación de mecanismos y criterios de estandarización de la información, entre otros. Un ecosistema, es en el fondo, un medio de perfeccionamiento del sector de la salud, con información completa y procesable a diferentes niveles del sistema, que permite adoptar la mejor predicción, es decir, la mejor decisión, con el mejor enfoque y propósito único, el paciente.Referencias
1.
Chong NK, Chu Shan Elaine C, de Korne DF. Creating a Learning
Televillage and Automated Digital Child Health Ecosystem. Pediatr Clin
North Am. 2020 Aug;67(4):707- 724. doi: 10.1016/j.pcl.2020.04.016. Epub
2020 Jun 19.2. Wong CA, Madanay F, Ozer EM, Harris SK, Moore M, Master SO, Moreno M, Weitzman ER. Digital Health Technology to Enhance Adolescent and Young Adult Clinical Preventive Services: Affordances and Challenges. J Adolesc Health. 2020 Aug;67(2S):S24-S33. doi: 10.1016/j.jadohealth.2019.10.018.
3. Jessica Macwilliam, Iain Hennessey, Gavin Cleary,Telemedicine: improving clinical care and medical education in paediatrics,Paediatrics and Child Health,2021,ISSN 1751-7222, https://doi.org/10.1016/j.paed.2021.07.004.
4. Hsing JC, Wang CJ, Wise PH. Child Health and Telehealth in Global, Underresourced Settings. Pediatr Clin North Am. 2020 Aug;67(4):773-781. doi: 10.1016/j.pcl.2020.04.014.
5. Scott R, Mars M. Telehealth in the developing world: current status and future prospects. Smart Homecare Technol Telehealth 2015;25. https://doi.org/10.2147/shtt.s75184
6. Bohr A, Memarzadeh K. The rise of artificial intelligence in healthcare applications. Artificial Intelligence in Healthcare. 2020:25–60. doi: 10.1016/B978-0-12- 818438-7.00002-2. Epub 2020 Jun 26.
7. Ramaswami R, Bayer R, Galea S. Precision Medicine from a Public Health Perspective. Annu Rev Public Health. 2018 Apr 1;39:153-168. doi: 10.1146/annurevpublhealth-040617-014158. Epub 2017 Nov 20. PMID: 29166244.
8. August GJ, Gewirtz A. Moving Toward a PrecisionBased, Personalized Framework for Prevention Science: Introduction to the Special Issue. Prev Sci. 2019 Jan;20(1):1-9. doi: 10.1007/s11121-018-0955-9.
9. Schwalbe N, Wahl B. Artificial intelligence and the future of global health. Lancet. 2020 May 16;395(10236):1579- 1586. doi: 10.1016/S0140-6736(20)30226-9.
10. Riu R, Gupta S, Patel P. The Application of the Principles of Responsible AI on Social Media Marketing for Digital Health. Inf Syst Front. 2021 Sep 13:1-25. doi: 10.1007/ s10796-021-10191-z. Epub ahead of print.
11. Clark H, Coll-Seck AM, Banerjee A, Peterson S, Dalglish SL, Ameratunga S, et al. A future for the world’s children? A WHO-UNICEF-Lancet Commission. Lancet. 2020 Feb 22;395(10224):605-658. doi: 10.1016/S0140- 6736(19)32540-1. Epub 2020 Feb 19.
12. Mathur P, Burns ML. Artificial Intelligence in Critical Care. Int Anesthesiol Clin. 2019 Spring;57(2):89-102. doi: 10.1097/AIA.0000000000000221
13. Celi LA, Hinske LC, Alterovitz G, et al. An artifificial intelligence tool to predict flfluid requirement in the intensive care unit: a proof-of-concept study. Crit Care. 2008;12: R151.
14. Nemati S, Holder A, Razmi F, et al. An interpretable machine learning model for accurate prediction of sepsis in the ICU. Crit Care Med. 2018;46:547–553.
15. Motzkus CA, Lilly CM. Accountability for sepsis treatment: the SEP-1 core measure. Chest. 2017;151:955–957.
16. Parreco J, Hidalgo A, Parks JJ, et al. Using artificial intelligence to predict prolonged mechanical ventilation and tracheostomy placement. J Surg Res. 2018;228:179– 187.
17. Kuo HJ, Chiu HW, Lee CN, et al. Improvement in the prediction of ventilator weaning outcomes by an artificial neural network in a medical ICU. Respir Care. 2015;60:1560–1569.
18. Kennedy CE, Aoki N, Mariscalco M, Turley JP. Using Time Series Analysis to Predict Cardiac Arrest in a PICU. Pediatr Crit Care Med. 2015 Nov;16(9):e332-9. doi: 10.1097/PCC.0000000000000560.
19. Weissman GE, Hubbard RA, Ungar LH, et al. Inclusion of unstructured clinical text improves early prediction of death or prolonged ICU stay. Crit Care Med. 2018;46: 1125–1132.
20. Delahanty RJ, Kaufman D, Jones SS. Development and evaluation of an automated machine learning algorithm for in-hospital mortality risk adjustment among critical care patients. Crit Care Med. 2018;46:e481–e488.
21. Madani A, Arnaout R, Mofrad M, et al. Fast and accurate view classifification of echocardiograms using deep learning. NPJ Digit Med. 2018;1:6.
22. DeJournett L, DeJournett J. In silico testing of an artifificial-intelligence-based artifificial pancreas designed for use in the intensive care unit setting. J Diabetes Sci Technol. 2016;10:1360–1371.
23. Vranas KC, Jopling JK, Sweeney TE, et al. Identifying distinct subgroups of ICU patients: a machine learning approach. Crit Care Med. 2017;45:1607–1615.
24. Cismondi F, Fialho AS, Vieira SM, et al. Missing data in medical databases: impute, delete or classify. Artif Intell Med. 2013;58:63–72.
25. Liu VX. Toward the “Plateau of Productivity”: enhancing the value of machine learning in critical care. Crit Care Med. 2018;46:1196–1197.
26. Mehta N, Devarakonda MV. Machine learning, natural language programming, and electronic health records: the next step in the artifificial intelligence journey? J Allergy Clin Immunol. 2018;141:2019.e1–2021.e1.
27. Cismondi F, Celi LA, Fialho AS, et al. Reducing unnecessary lab testing in the ICU with artifificial intelligence. Int J Med Inf. 2013;82:345–358.
28. McLennan S, Shaw D, Celi LA. The challenge of local consent requirements for global critical care databases. Intensive Care Med. 2018. [Epub ahead of print].
29. Karnik K. FDA regulation of clinical decision support software. J Law Biosci. 2014; 1:202–208.
Recibido: 12 de Noviembre, 2021
Aceptado: 22 de Noviembre, 2021
Correspondencia:
Ledys M. Izquierdo