Resúmen
Durante todo el 2020 la pandemia por el nuevo coronavirus (SARS-CoV2)
trajo dificultades económicas y en salud a nivel mundial. Al ser
desconocida planteó una serie de interrogantes y retos en todos los
países que la han enfrentado con diferentes abordajes. Es necesario
describir los
modelos de afrontamiento en Colombia y sus resultados.
Método: Estudio de corte
transversal,
usando como fuentes las bases de datos del Ministerio de Salud y del
Instituto Nacional de Salud
colombianos con fecha de corte al 31de agosto de 2020, 679.553
registros en la primera base, se retiraron 308 registros incompletos
(0,0004%), se obtuvieron datos de morbimortalidad, de dinámica
y canales endémicos para el país y su capital.
Resultados: La pandemia se
encontraba en un acmé,
las medidas de control demoraron su progresión, permitieron disponer
recursos físicos y humanos
suficientes. La mortalidad fue similar a la descrita en otros estudios,
pero la femenina fue mayor en
Bogotá, los canales endémicos muestran que en todo momento la pandemia
se encontró en niveles
de alarma.
Conclusiones: La
magnitud de esta pandemia se asoció inicialmente con factores
biológicos. Posteriormente, la velocidad de progresión y la
morbimortalidad se asociaron con factores
socioculturales que requieren ser entendidos con abordajes
cuanticualitativos para el diseño de
intervenciones integrales. De no realizarlos, en ausencia de medidas
biológicas efectivas, rebrotes
y nuevas oleadas son impredecibles. Las cuarentenas a largo plazo no
son factibles en países como
Colombia; se debe hacer énfasis en medidas educativas y
socioculturales. Por ahora, convivir sin
ellas es sinónimo de enfermedad.
Palabras clave: SARS-CoV-2- Dinámica; Endémico; Colombia;
Morbilidad; Mortalidad.

¹ Universidad Militar Nueva Granada, Grupo de Investigación de
Epidemiología y Salud Colectiva y Fundación Universitaria de
Ciencias de la Salud FUCS, Bogotá, Colombia.
² Sociedad de Cirugía de Bogotá Hospital de San José, Departamento
de Epidemiología y Estadística y Servicio de Genética Médica
Bogotá, Colombia.
³ Fundación Universitaria de Ciencias de la Salud FUCS, Grupo de
Ciencias Básicas de Investigación, Bogotá, Colombia.
⁴ Universidad Militar Nueva Granada, Grupo de Investigación de
Epidemiología y Salud Colectiva Bogotá, Colombia.
Characterization and dynamics of the COVID-19
pandemic in Colombia and BogotA.
First six months
Abstract
During 2020 the pandemic due to the new coronavirus (SARS-CoV2) brought
economic and
health difficulties worldwide, being unknown, raising a series of
questions and challenges
in all countries that have faced it with different approaches, it is
necessary describe the
models of confrontation in Colombia and their results.
Method:
Cross-sectional study using
as sources the databases of the Colombian Ministry of Health and the
National Institute of
Health with a cut-off date of 31-Aug-2020 with 615,168 infected
persons. Morbidity and mortality data, dynamics and endemic channels
for the country and its capital were obtained.
Results: The pandemic is in
its acme, the control measures delayed its progression, allowed to have
sufficient physical and human resources. Mortality was similar to the
one described in other studies, but the feminine one was greater in
Bogotá. The endemic channels
show that the pandemic persists in epidemic areas.
Conclusions: The
magnitude of this
pandemic was initially associated with biological factors, later, the
progression speed, morbidity and mortality were associated with
sociocultural factors that need to be understood
with quantitative-qualitative approaches for the design of
comprehensive interventions. If
not carried out, in the absence of effective biological measures,
sprouts and new waves are
unpredictable. Long-term quarantines are not feasible in countries like
Colombia, emphasis
should be placed on educational and sociocultural measures, for now,
living without them is
synonymous of illness.
Keywords: SARS-CoV-2; Endemic- Dynamics; Colombia;
Morbidity; Mortality
Introducción
El coronavirus 2 del Síndrome Respiratorio Agudo
Grave (SARS-CoV-2), se identificó como un nuevo
virus que ha causado dos epidemias con gran mortalidad (1). Aunque en
un comienzo se consideró
que no traspasaba las barreras inmunológicas entre animales y humanos
(2-5), desde el primer caso
conocido el 17 de noviembre de 2019 en Wuhan
(Hubei, China) este cambió el mundo y su realidad
(6), llevando a la Organización Mundial de la Salud
(OMS) a declararlo como emergencia de salud global el 30 de enero del
2020 (5) y Pandemia el 11 de
marzo (7, 8).
El primer caso reportado en Colombia fue el 6 de
marzo del 2020 en la ciudad de Bogotá: una paciente de 19 años
procedente de Milán, Italia (9, 10). La
primera muerte ocurrió el 16 de marzo en la ciudad
de Cartagena de Indias, y en Bogotá el 23 de marzo
(11). Con el incremento de los casos y tras la declaración de pandemia
por la OMS, el 25 de marzo del
2020 fueron confirmados 903 casos y 41 fallecidos en
todo el territorio nacional; por ello se decretó la primera cuarentena
obligatoria en Colombia que tuvo una
duración inicial de 19 días (12). La
tabla
1 presenta
las diferentes medidas de control implementadas por
el gobierno colombiano con sus respectivas fechas de
confinamiento y alivio de estas medidas. La extensión
de la cuarentena como medida para para controlar la
velocidad de contagio, lentificar la progresión y ganar
tiempo para dotar a los centros de atención hospitalaria con recursos e
insumos necesarios, ampliando disponibilidad de Unidades de Cuidado
Intensivo (UCI)
para prevenir lo ocurrido en otros países, inició el 27
de abril la primera etapa de desconfinamiento que
contaba con 41 excepciones laborales (13). Adicionalmente, se tomaron
medidas como el uso obligatorio
de tapabocas en sitios públicos y restricciones para el
abastecimiento de alimentos y otros productos de la
canasta familiar.
Para el 31 de agosto el número de contagios en el
mundo era de 25´325.617, de estos, 615.168 en Colombia. Se han
realizado 2´746.217 pruebas diagnósticas (2´672.451 RT-PCR y 73.766
pruebas de antígeno,
estas últimas se iniciaron el 17 de agosto), mostrando
una tasa de letalidad de 3,19%. Los hombres presentan un mayor
porcentaje de mortalidad (64%) (11,14).
Con relación a lo anterior y los informes de la OMS,
el presidente de la República de Colombia reconoce
que el fin del COVID-19 está lejos, razón por la que
propuso medidas como aislamiento inteligente y aumento de ventiladores
mecánicos en las unidades de
cuidado intensivo de Colombia, con el propósito de
recuperar la vida productiva con inteligencia y cultura
social, buscando integrar la vida con el desarrollo económico (15).
En el contexto de la epidemiología se encuentran teorías matemáticas
fundamentadas en la teoría de la
probabilidad, con las cuales se ha predicho el comportamiento de la
dinámica epidémica en Colombia con
porcentajes de acierto excelentes que indican su máxima expresión para
fines de julio del 2020.
El presente estudio describe el comportamiento de la
COVID-19, específicamente su morbimortalidad en
Colombia durante los primeros seis meses -desde su
inicio- y la compara con la situación presentada en la
ciudad de Bogotá, capital del país. Se plantea hipótesis
acerca del futuro del país y su capital frente a la pandemia que
actualmente vive.
Materiales y métodos:
Estudio de corte transversal. Como fuente de información se usaron las
bases de datos del Instituto Nacional de Salud (INS) de Colombia (
www.ins.gov.co) y
SALUDATA (
https://coronaviruscolombia.gov.co),
ambas de acceso gratuito. La información fue extraída
y analizada, 308 registros fueron eliminados por presentar información
incompleta en la base de datos del
INS (SALUDATA).
La morbilidad por COVID-19 fue evaluada considerando las siguientes
variables: promedio mensual de sujetos
positivos para SARS-CoV2 por RT-PCR y pruebas de
antígeno, promedio mensual de casos nuevos, porcentaje de pruebas
RT-PCR positivas, promedio de enfermos
por millón, promedio mensual de positivos discriminados por sexo,
distribución por grupos de edad a 31 de
marzo, 30 de abril, 31 de mayo, 30 de junio, 31 de julio
y 31 de agosto. Para mortalidad: promedio mensual de
muertos por COVID-19 en Colombia y Bogotá, proporción de letalidad,
proporción de mortalidad, muertos
por millón, distribución de mortalidad por sexo y edad.
La fecha de cargue al sistema de vigilancia fue la información
utilizada para el análisis de las variables. Se calculó el índice RT
diario, y para RT mensual se utilizó
el promedio de cada mes. A pesar de no ser frecuente
utilizar canales endémicos en períodos inferiores a tres
años, se construyeron canales endémicos para Colombia y para Bogotá
utilizando las semanas cronológicas
de domingo a sábado contra los meses de pandemia en
el país y se calcularon los cuartiles 1, 2 y 3.
Las bases de datos fueron capturadas en una sola hoja
de cálculo bajo el programa Excel versión 2010; para
el análisis se utilizó el paquete estadístico SPSS (v. 25)
con licencia de la Universidad Militar Nueva Granada; se construyeron
tablas de frecuencia para cada variable y el gráfico de casos positivos
y mortalidad. Esta
investigación se realizó a la luz de la Declaración de
Helsinki (14) y de la legislación colombiana (Resolución 8430 del
Ministerio de Salud, 993) (16). Se trata
de una investigación sin riesgo.
Resultados
La población total colombiana es de 50´372.424, la
Bogotana 7´743.955 según proyección DANE (Departamento Administrativo
Nacional de Estadística) para
2020 (17). En Colombia, para el control de la pandemia se tomaron
varias medidas de salud pública que
iniciaron a los 16 días de presentado el primer caso en
el país (4 días antes se inició en Bogotá), (18-20). Aproximadamente
dos semanas después se ordenó el uso de
tapabocas, las medidas enfocadas en disminuir la velocidad de
progresión de la pandemia para fortalecer el
sistema de salud en términos de pruebas diagnósticas
(iniciando con un solo laboratorio que podía realizar
200 pruebas/día hasta 119 que pueden realizar 55.000
pruebas/día) y equipo para dotar unidades de cuidado
intensivo (al inicio se tenían cerca de 3.000 unidades
en el país, al 31 de agosto de 2020 se contaban 10.013
unidades, manejadas totalmente por personal colombiano) de forma que al
llegar uno o varios picos no
se copara la disponibilidad. Así ocurrió (15). (tabla 1)
Tabla 1: Seguimiento medidas de control.
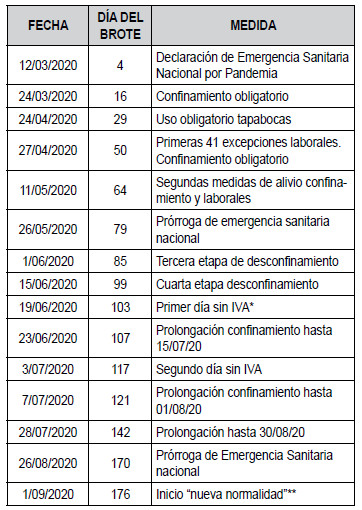
IVA: Impuesto al valor Agregado que corresponde al 19% del valor
de los productos elaborados, día sin IVA es día escogido la exención
del IVA a nivel nacional, el primer día presencial y el segundo
virtual.
** Apertura total de transporte terrestre, algunas vías aéreas,
comercios, predominando el autocuidado, aislamiento de casos y
contactos, inicio de actividades en restaurantes y bares. Continúan
cerrados discotecas, teatros, colegios y universidades. Énfasis en
uso de tapabocas y distanciamiento social.
Para el 31 de agosto se informaron 615.168 personas
positivas para COVID-19 en el país, 51% de ellos hombres, 85% menores
de 60 años. Para Bogotá se reportaron 211.300 positivos, de ellos,
49,3% de sexo masculino y 87% menores de 60 años; para Colombia 12.212
casos nuevos por millón de habitantes y para Bogotá
27.285 casos nuevos por millón de habitantes (21).
En Bogotá, en el mes de abril aumentaron los casos
nuevos en mujeres con respecto a los hombres por una
diferencia de 36 contagiadas, equivalente al 10%; en el
mes junio 89 contagiadas también con un equivalente
de 10%, y en agosto con 3.130 contagios con un 10%.
La
tabla 2 presenta la
positividad mensual de las pruebas diagnósticas realizadas en este
primer semestre (21).
Las pruebas realizadas en el país inicialmente fueron
solo RT-PCR. A partir del 17 de agosto se agregaron
pruebas de antígeno con el objetivo de ser realizadas en
las zonas rurales del país representando estas últimas
el 16,47% del total de pruebas diagnósticas realizadas.
Se aprecia diferencia de ritmo de progresión entre la
capital y el resto del país, evidenciando que mientras el
aumento en el número de casos comenzó en mayo de
manera progresiva en Colombia, en Bogotá se observa
a partir de junio. En Bogotá este aumento es más alto
comparado con el de Colombia (
figura 1).
La
tabla 3 presenta la
progresión de la morbilidad por
sexo. En Colombia el 51,38% del total de positivos fueron hombres,
mientras que en Bogotá el 50,74% estuvo
representado por mujeres. Bogotá representó el 34,34%
del total de positivos del país. A partir del segundo mes
la proporción hombre-mujer se invirtió en Bogotá.
Tabla 2: Comparación pruebas diagnósticas.
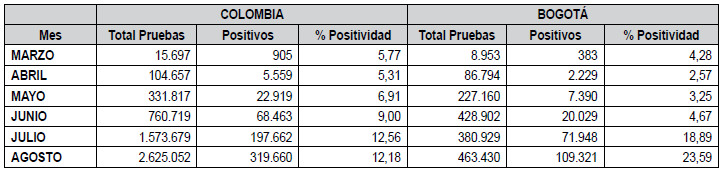
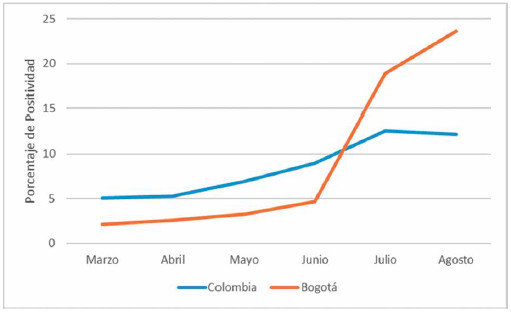
Figura 1: Positividad pruebas Colombia – Bogotá, primeros seis
meses de la pandemia.
Tabla 3: Comparación morbilidad por sexo
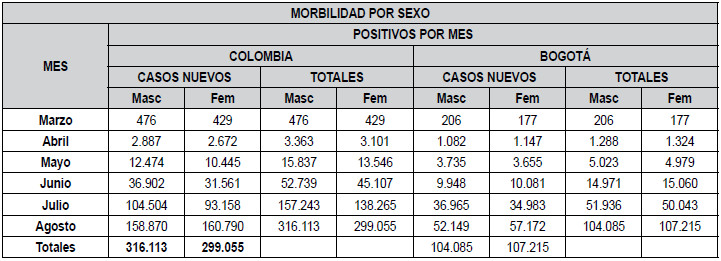
La
tabla 4 permite
comparar la mortalidad y su progresión entre el país y su capital. La
letalidad es mayor en
Colombia mientras que las muertes por millón y el porcentaje de
crecimiento de muertes/mes es mayor en Bogotá que las cifras dadas en
todo el país, mostrando así que el global de muertes bogotanas
representa el 27,55%
del total de las muertes del país.
Tabla 4: Comparación Mortalidad.
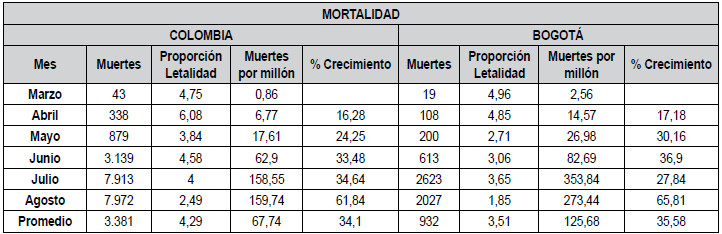
En la figura
2 se observa que las muertes han ido en
aumento durante los últimos 4 meses de la pandemia,
evidenciando una leve disminución en la tendencia en
Bogotá en el mes de agosto. La progresión ha sido similar en ambos.
En la figura 3
se observa que la proporción de letalidad ha disminuido tanto en Bogotá
como en el
país, siendo de 4,29% en Colombia y 3,51% en Bogotá; sin embargo, las
muertes por millón de habitantes tuvieron un aumento significativo en
Bogotá
durante el mes de julio alejándose de la tendencia
Nacional (figura 4). El
incremento en las muertes
por COVID-19 ha sido similar en todo el territorio
nacional (figura 5).
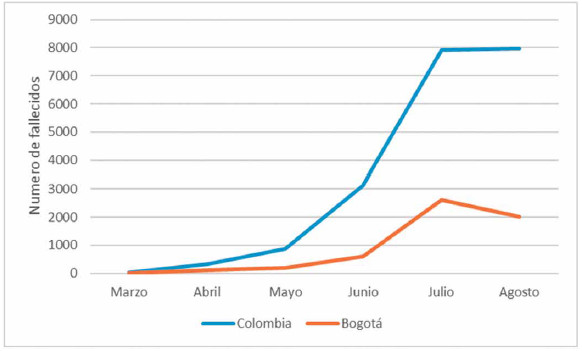
Figura 2. Comparativo muertes por COVID-19 Colombia-Bogotá.
Primeros seis meses de pandemia.
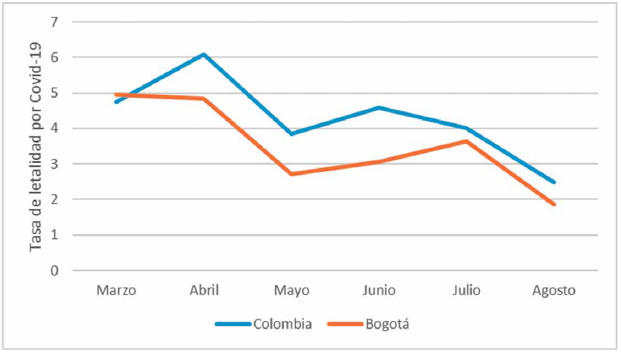
Figura 3. Comparativo tasa de lLetalidad por COVID-19
Colombia-Bogotá. Primeros seis meses de pandemia.
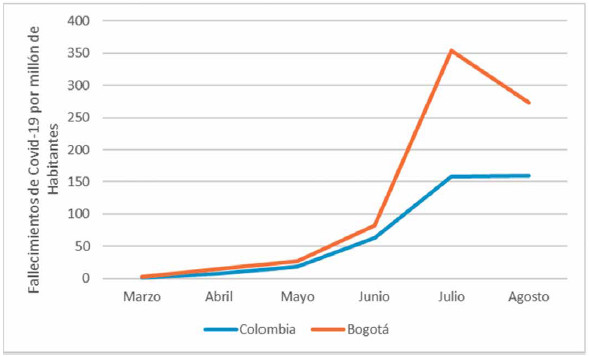
Figura 4. Comparación muertes por millón de habitantes Bogotá –
Colombia. Primeros seis meses de pandemia.
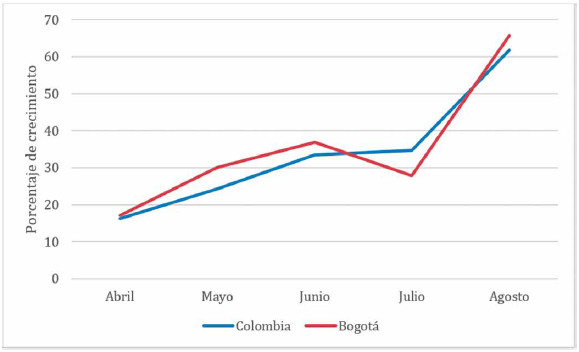
Figura 5. Comparación de crecimiento por mes Bogotá – Colombia.
Primeros seis meses de la pandemia.
La pandemia inició en Colombia en las fronteras (costas
atlántica, pacífica y frontera amazónica con Brasil)
y luego por fronteras aéreas (Bogotá), luego la velocidad se igualó, lo
que llevó a la etapa de mitigación.
(
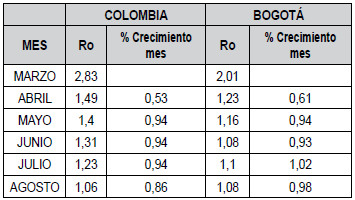
tabla 5). El RT ha ido
disminuyendo a lo largo del
tiempo de la pandemia hasta llegar en el mes de agosto
hasta un valor muy similar para el país como la ciudad
(
tabla 5). El número de
infectados ha ido en aumento
desde el mes de mayo, situación que se aprecia mejor
en Bogotá.
Tabla 5. Comparación velocidad de crecimiento
El canal endémico es la representación gráfica del
número de casos de COVID-19 con relación a las semanas cronológicas
(SE1-SE5). Los límites de control
para evidenciar el riesgo de epidemia fueron representados así: zona de
éxito (color azul), zona de seguridad
(color verde), zona de alerta (color naranja) y zona de
epidemia (línea roja). Si un dato se ubica en la zona
de éxito, indica que el número de casos de COVID-19
para esa semana presentarían una frecuencia menor a
la esperada; en la zona de seguridad nos indicaría que
el número de casos para esa semana presentan un comportamiento estable.
Los datos ubicados en la zona de
alerta indican que el número de casos para esa semana
presentan una frecuencia que está por encima de lo esperado y es
necesario estudiar la situación para determinar si corresponde a un
comportamiento aleatorio
o está comenzando un período epidémico. Un valor
ubicado en la zona de epidemia nos indicaría que el
número de casos COVID-19 para esa semana presentan una situación que
requiere acciones inmediatas
para su control. Se evidencia que desde el comienzo
de la pandemia en Colombia en la primera semana de
marzo 2020 hasta la última semana de agosto 2020
el número de casos positivos para SARS CoV-2 han
permanecido siempre dentro de la Zona de Epidemia
(figuras 6a, 6b) con un incremento importante desde la
semana dos hasta la semana cinco del mes de agosto.
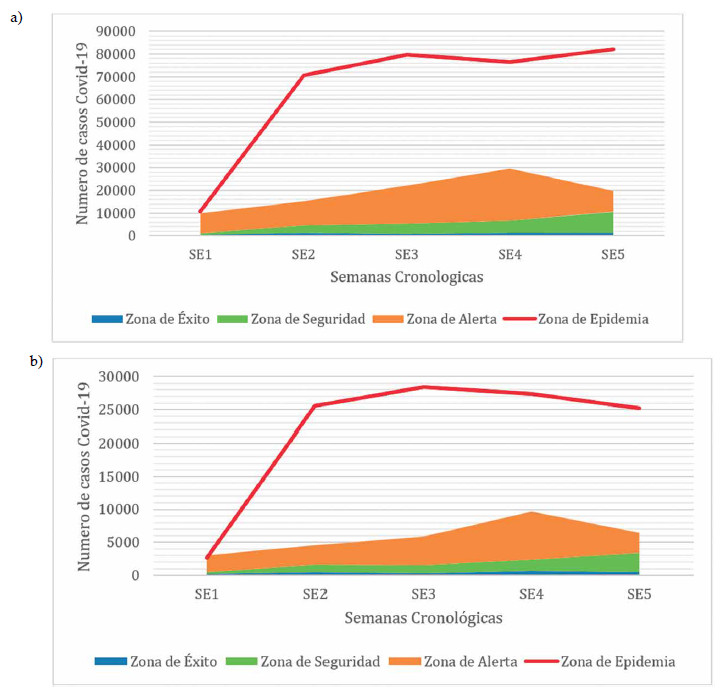
Figura 6. Canal Endémico a) Colombia marzo- agosto 2020 y b) Canal
endémico Bogotá marzo- agosto 2020.
Discusión
Morbilidad
El análisis de los datos de morbilidad por sexo ayuda
a la comprensión de la caracterización y dinámica de
la pandemia por COVID- 19. En Colombia, al igual
que en otros estudios, hay mayor número de hombres
infectados en relación con mujeres; sin embargo, una
situación diferente ocurre en Bogotá, donde pueden
estar involucrados diferentes factores que predisponen
el comportamiento de la enfermedad como lo son: estructura poblacional
de la capital, entornos sociales,
normas, etc. (22). Por otra parte, en Bogotá según el
informe sobre ocupación y los posibles impactos de la
pandemia de Covid-19 realizado por el DANE y el Departamento de
Economía de la Universidad Javeriana,
las mujeres son la mayoría en uno de los sectores más
críticos en este momento que es el sector salud y los
servicios sociales. Allí trabajan 704.689 mujeres que
representan el 78% de los trabajadores del sector. El
31,4% se encuentran en el comercio, hoteles y turismo y el 14,8% en la
industria manufacturera (23). El
informe del DANE del trimestre abril a junio de 2020
muestra la distribución de mujeres y hombres positivos
para COVID-19 por rama de actividad, siendo la actividad con mayor
número las profesionales, científicas,
técnicas y servicios administrativos, donde las mujeres
ocupan la mayor proporción (24).
Otras hipótesis por las cuales se indicaría que hay más
casos nuevos de mujeres con respecto a los hombres es
la mayor movilidad de las mujeres en la capital: 4 de
cada 10 son jefes cabezas de hogar, quienes requieren
salir a buscar el sustento.
En otro contexto, Bogotá está compuesta por dos grandes grupos: los
rolos, que constituyen 2.787.824 personas y los cachacos 2.168.307,
siendo los primeros
descendientes de personas no nativas de Bogotá y los
segundos, hijos de bogotanos; así mismo, 2.090.868
provienen de otras ciudades y 696.956 son extranjeros,
lo que indica que los nativos bogotanos son únicamente el 28% de la
población total. Lo anterior hace que a Bogotá se le llame “tierra de
todos y de nadie”. El desplazamiento de estas personas a sus lugares de
origen y
posterior regreso a la capital podría aumentar el riesgo
de contagio (25).
Adicionalmente, el aumento de migrantes venezolanos a territorio
colombiano, también puede explicar
un mayor contagio, siendo la incidencia de contagio
de 1,5 por 1.000 habitantes y la relación de muertes/
casos es del 14% (26,27). Los migrantes renovaron el
permiso especial de permanencia (PEP) y con corte
marzo de 2020 se encontraban en Bogotá 278.511 venezolanos que
corresponden a un 60,45%. En Colombia hay 1.260.594 venezolanos
regulares e irregulares,
el 51% de ellos tiene afiliación al Sistema de Seguridad
Social. La mayoría tienen edades entre 18 y 40 años,
la distribución por sexo es de 56,4 hombres y 43,65%
mujeres (28).
Los factores de riesgos biológicos también son importantes en la
evaluación de la propagación de la
infección y la presentación de la enfermedad por
COVID-19. Los sumarios de evidencia del BMJ Best
Practice indican que el sexo masculino parece ser un
factor de riesgo significativo de la enfermedad, también estudios como
el de Sharma, G., et al. (29) reportan diferencias fundamentales en la
respuesta inmune,
las mujeres desarrollan respuesta inmunitaria innatas
y adaptativas más fuertes que los hombres.
El origen genético y la presencia de una mayor concentración sanguínea
de ACE2 que actúa como una
cerradura para el SARS-CoV-2, evita que el virus se
acople y replique (codificada en el cromosoma X, por
lo que cambios genéticos en dicha región podrían generar mayor
susceptibilidad en hombres que en mujeres): así, a mayor número de
sitios de acople, más
facilidad de que el coronavirus produzca una infección grave,
entendiendo que la COVID-19 al ser una
infección está mediada tanto por factores ambientales exógenos como por
aquellos factores endógenos
representados por la biología del huésped y del virus
(30). La vejez, el tabaquismo y las preexistencias de
enfermedades crónicas (hipertensión arterial, diabetes
mellitus, enfermedad cardiovascular, obesidad) son
factores ambientales de riesgo bien conocidos para severidad en
COVID-19 (31), y con respecto a los dos
últimos, tienen una mayor prevalencia en los hombres
frente a las mujeres.
De otro lado, está la predisposición genética frente a
la enfermedad dada por el origen ligado al sexo que
tiene una de las vías principales de entrada del virus
a la célula, la ACE2, localizada en el locus Xp22.2
(32) y que cumple un efecto antiinflamatorio a nivel
local, lo que sugiere que las concentraciones mayores
de esta enzima en las mujeres podrían generar un
efecto protector frente a la enfermedad, unido a que
las hormonas sexuales femeninas podrían protegerlas
de la enfermedad severa al regular la respuesta inmunológica inicial
(29). También se ha evidenciado una
mayor tasa de mutacion y polimorfismos (SNPs) en
genes candidatos que son factores de riesgo para la severidad de la
enfermedad COVID-19 en hombres más
que en mujeres (31).
Mortalidad
Es evidente el mayor número de muertes en hombres,
asociado a mayor morbilidad y a las causas mencionadas anteriormente.
La mortalidad y letalidad por
COVID-19 en Colombia son mayores comparadas
con su capital Bogotá, pero al evaluar la aceleración
de la mortalidad mes a mes, encontramos mayor aceleración en mujeres en
los dos primeros meses, pero en
junio se invirtió, posiblemente asociado a las medidas
de contención o probablemente por resultado de inequidades en la
repartición de los recursos humanos
y técnicos de salud. Colombia se ubica en el octavo
lugar de los países americanos con las tasas más altas
de mortalidad por millón de habitantes. Perú es el país
con mayor mortalidad, representada en 659 muertes por millón de
habitantes, le sigue Chile con 540, Estados Unidos con 496, Brasil con
486, México 422,
Ecuador 339 y Bolivia con 323. Los reportes indican
que Colombia tiene una tasa de mortalidad de 279 por
millón de habitantes; sin embargo, en nuestro estudio
la tasa calculada fue de 125,6 por millón de habitantes.
Argentina se ubica en el noveno lugar con una tasa de
115 muertos por millón de habitantes (33).
A pesar de que Perú fue el primer país latinoamericano en iniciar una
cuarentena general y obligatoria, sus
resultados en mortalidad son explicados por una baja
inversión en salud durante décadas, un sistema sanitario fragmentado y
con déficit de médicos y camas,
una informalidad generalizada y una población mayoritariamente obesa y
rebelde (34). Por otra parte, la
ministra de salud del Perú, Pilar Mazzetti, afirma que
la razón de estar en el primer lugar obedece a que Perú
divulga las cifras con “transparencia” y a que cuenta con un sistema de
registro de defunciones de “los
mejores” de América Latina. “Nosotros registramos
(decesos incluso) desde los celulares de los médicos en
los lugares más alejados” (35).
La mortalidad por COVID-19 está mediada por factores medio ambientales
y biológicos. Sin embargo, la
respuesta inmunológica en asintomáticos y sintomáticos leves tiene una
fase inicial regulada que previene
el avance de la enfermedad a un estado severo, pero,
en sintomáticos severos hay una segunda fase donde
hay tormenta de citoquinas con hiperactivación del
sistema inmune que contribuye a la mortalidad en algunos casos (30).
También se deben tener en cuenta
polimorfismos de riesgo de enfermedad viral severa
en pacientes con mutaciones en genes de la vía de las
lectinas, el inflamosoma y las interleucinas como la
18, que aumentan el riesgo para enfermedad severa y
muerte por COVID-19 (31). No hay datos al respecto
en la población colombiana; este tipo de hallazgos genómicos sugieren
que podrían también influenciar la
mortalidad en el país. Colombia, a diferencia de países
europeos, tiene una proporción menor de mayores de
60 años (13 vs. 25%), lo que explicaría el menor riesgo
de contagio (36), así como las medidas de aislamiento
preventivo tomadas para estas personas (tabla 1), pero
la mortalidad si es mayor en esta población (75% del
total de muertes). Se deja abierta la puerta para otros
estudios en los que se disponga de información completa para hacer
seguimiento y concluir si es posible
que este fenómeno ocurra también por grupos de edad
con la misma distribución (36).
La proporción de mortalidad en el país ha permanecido baja durante el
primer semestre de la pandemia
(por debajo del 5%), posiblemente como resultado de
la implementación de las medidas en salud pública
decretadas por el gobierno (tabla 1); sin embargo, las
muertes por millón de habitantes secundarias al COVID-19 en la ciudad
de Bogotá son casi el doble de
las de todo el país secundario al contagio inicial por el
flujo migratorio extranjero. El 70% de este flujo internacional para el
país se presentaba en el aeropuerto el
Dorado (36).
Canal endémico
A pesar de que los canales endémicos se construyen
anualmente (37), permitiendo la representación figura
del brote, el grupo de investigación decidió construirlos de forma
semanal ante esta nueva pandemia que ha
generado una importante morbimortalidad y un alto
gasto de recursos en salud y económicos. El canal evidencia que durante
todos los períodos evaluados los
casos se han mantenido en la zona epidémica tanto
para el país como para la ciudad de Bogotá (gráficos 6,
7), lo que exige redoblar esfuerzos en las medidas para
establecer detección y diagnósticos oportunos, definir
las poblaciones de riesgo, hacer tamizajes poblacionales, mantener el
autocuidado y el distanciamiento social, así como todas las medidas de
bioseguridad para
personas en general y personal en salud debidamente
entrenado (38).
Dinámica
La velocidad de infectividad en el primer mes tiene que
ver con la mortalidad, ocasionó un ascenso de aproximadamente más del
50% de decesos por día, presentando el pico más alto entre los primeros
28 días de iniciada
la pandemia. Uno de los interrogantes respecto al descenso de la curva
posterior a esos 20 días es si es resultado de las medidas adoptadas
inicialmente (fase de
preparación) o al aprendizaje de los equipos de salud.
El incremento de casos nuevos se relaciona directamente con el número
de pruebas realizadas, pero la
velocidad de infección disminuyó como posible resultado del éxito de
las medidas oportunas tomadas en
las fases de preparación y contención; queda la duda
del impacto que el rezago diagnóstico en pruebas tenga sobre la
velocidad del aumento de casos. No obstante, los recursos del país (a
pesar de haber crecido
en material y equipo), son limitados desde el punto de
vista de recursos humanos especializados en diagnóstico y tratamiento,
situación que preocupa en caso de
posibles rebrotes o segundas oleadas.
El número básico de reproducción R0 es uno de los
tres principales factores para rastrear la situación de
una epidemia. Esta cifra se calcula a partir de datos
empíricos, aunque se ve afectada por muchas variables
complejas. No existe un único método para calcular
el R0, sino que se determina normalmente de forma
directa según los casos observados en una epidemia o
siguiendo modelos estadísticos que consideran diversas variables.
Existen diferentes modelos -algunos más
complejos que otros- para determinarlo y también, sus
implicaciones. Esto se ve claramente en los diferentes
cálculos realizados al inicio de la Pandemia y en abril
de 2020, en el que utilizando modelos similares, que se
basan en el cálculo de infectados y el contacto que han
tenido entre sí, alcanzan cifras muy distintas. La razón
está en la calidad y la cantidad de datos obtenidos en
la medida en que avanzaba la enfermedad.
Poner en contexto el R0 con otros parámetros epidemiológicos permite
conocer mejor un brote epidémico
y preparar la respuesta de salud pública correspondiente en los
primeros estadios de la enfermedad. La
disparidad entre la R0 inicial y la de abril, por ejemplo, se puede
explicar por los conocimientos adquiridos durante estos últimos meses,
especialmente en los
datos estadísticos, cada vez más certeros, que las autoridades de cada
país aplican más frecuentemente, y a
las mejores medidas de control contra el COVID-19.
Esto ayuda a aportar datos más fidedignos, aunque los
matices de dichos datos todavía no son conocidos con
certeza (37).
Por otra parte, frente a la velocidad de infectividad,
Carlos Álvarez, coordinador Nacional sobre estudios
COVID-19 en Colombia explica: “Ahora que Colombia cuenta con los datos
de velocidad de propagación
del COVID-19, puede conocer que de no haberse tomado medidas oportunas
al inicio de brote, en 15 días
tras los primeros 100 casos, rápidamente se hubieran
convertido en 5.000. Esto hace que la diferencia en las
medidas que se tomen van a tener un impacto en esa
velocidad”.
Conclusión
En Colombia, aunque se evidencia una leve tendencia
hacia la disminución en el crecimiento de los nuevos
contagios de SARS Cov2 (tabla 2, figuras 6,7), es claro
que la epidemia sigue activa. Para que se logre un adecuado control de
la pandemia se debe trabajar de manera multidisciplinaria (médicos y
otros profesionales
de la salud, biólogos, economistas, epidemiólogos, salubristas,
químicos, físicos, matemáticos, estadísticos,
politólogos, antropólogos, sociólogos y educadores)
en la mitigación de todos los impactos que acarrea,
asegurando la participación activa del gobierno para el
desarrollo de estrategias efectivas frente a la pandemia
del COVID-19 que tengan como visión las estrategias
establecidas por la OMS “Detectar - Proteger - Tratar - Disminuir -
Suprimir la transmisión del virus -
Aprender - Innovar - Mejorar” teniendo en mente que
debemos siempre estar preparados para controlar en
todo momento la pandemia (39), abandonando las discusiones y objetivos
políticos.
Tratamos de conocer la realidad de un proceso poblacional y obtener una
visión general descriptiva de la
población afectada y del impacto sobre la morbimortalidad en los
primeros 6 meses, tiempo adecuado para
hacerlo e informar a la comunidad para que conozca y
entienda el comportamiento de la pandemia, facilitando que asuma
conductas preventivas oportunas. Así
mismo, permite entender el actuar de las instituciones
frente a la pandemia, aprendizaje y construcción de
conocimiento que facilita ideas sobre prevención, hace
preguntas e hipótesis para nuevos proyectos, facilita la
planeación de estructuras logísticas adecuadas para la
toma de decisiones y plantea hipótesis acerca del futuro del país
frente a la pandemia actual.
Este proyecto descriptivo de una patología dinámica,
que obedece no solo a variables biológicas sino culturales y
sociodemográficas, permite la apertura de
nuevas investigaciones que ofrezcan conocimiento que
faciliten su control en ausencia de medidas biológicas
efectivas y seguras.
Limitaciones
Una de las posibles debilidades de este trabajo yace en
información que puede no acercarse completamente a
lo existente respecto a: número de muertes reales por
cargue en la base de datos del INS después de que sale
el resultado de la prueba, demora en los diagnósticos
por atraso en las tomas y procesos que tiene la realización de la
prueba RT-PCR y, además, facetas sociales,
culturales y demográficas, comparte las debilidades de
precisión de las mismas originadas en la dificultad de
reunir la información en los plazos estipulados por las
mismas entidades. A pesar de estas debilidades, es una
aproximación válida a lo ocurrido, pues presenta un
número significativo de casos.
La decisión de utilizar la fecha de captura del dato en
la base de datos permite comparar mejor las dos bases
de datos luego de depurarlos y crear una base de datos
propios. Este es un trabajo sobre datos ya definidos y
no un modelo, lo que permite tener certeza sobre el
comportamiento del brote en Colombia y Bogotá.
Conflicto de intereses
Los autores afirman no tener conflictos de intereses.
Financiación
No hubo financiación para el desarrollo del proyecto.
Referencias
1. Maier HJ, Bickerton E, Britton P.
Coronaviruses: Methods and protocols. Coronaviruses: Methods and
Protocols. 2015;1–282.
2. Wang Y, Sun J, Zhu A, Zhao J, Zhao
J. Current understanding of middle east respiratory syndrome
coronavirus infection in human and animal models. J Thorac Dis.
2018;10(Suppl 19):S2260–71.
3. Song Z, Xu Y, Bao L, Zhang L, Yu
P, Qu Y, et al. From
SARS to MERS, thrusting coronaviruses into the spotlight. Viruses.
2019;11(1).
4. de Groot RJ, Baker SC, Baric RS,
Brown CS, Drosten
C, Enjuanes L, et al. Middle East Respiratory Syndrome
Coronavirus (MERS-CoV): Announcement of the Coronavirus Study Group. J
Virol. 2013;87(14):7790–2.
5. N S Zhong, B J Zheng, Y M Li, L L
M Poon, Z H Xie, K
H Chan, P H Li, S Y Tan, Q Chang, J P Xie, X Q Liu, J
Xu, D X Li, K Y Yuen, J S M Peiris YG. Epidemiology
and cause of severe acute respiratory syndrome (SARS)
in Guangdong, People’s Republic of China, in February,
2003 Elsevier Connect , the company ’ s public news and
information. Lancet. 2020;362(January):1353–1358.
6. EFE. Prensa china asegura que
primer caso de coronavirus fue en Noviembre. El tiempo [Internet].
2020;
Available from:
https://www.eltiempo.com/mundo/asia/primer-contagio-de-covid-19-en-china-fue-en-noviembre-segun-prensa-472466.
7. Echeverri D. Between wars and
pandemics, will we be
the same? Is there any doubt on the resilience of humanity? Rev Colomb
Cardiol. 2020;27(2):73–6. Available from:
https://doi.org/10.1016/j.rccar.2020.04.003
8. Prieto O. RG. Más allá de las
pandemias. Rev Colomb
Cirugía. 2020;35(2):141–2. Available from:
https://www.redalyc.org/articulo.oa?id=355563193002
9. COVID-19: Reporte del 06 de Marzo
de 2020 [Internet]
[Consultado 06 Mar 2020]. Instituto Nacional de Salud.
Disponible en:
http://www.ins.gov.co/Noticias/Paginas/coronavirus-casos.aspx.
10. Rosselli D. Covid-19 en Colombia:
los primeros 90 días.
Acta Neurológica Colomb. 2020;36(2 Supl. 1):1–6.
11. COVID-19 en Colombia: Reporte del
21 de Marzo de
2020 [Internet][Consultado 21 Mar 2020]. Instituto Nacional de Salud.
Disponible en:
http://www.ins.gov.co/Noticias/Paginas/coronavirus-casos.aspx.
12. Vargas-Uricoechea H V-SH.
Artículo de revisión. La pandemia COVID-19 en Colomb Una Vis desde la
salud publica. 2020;42(3):425–38.
13. Declaración 749 de 2020. Bogotá
D.C, Colombia: Ministerio del Interior; 28 de Mayo de 2020.
14. Asociación Médica Mundial.
Declaración de Helsinki.
Recomendaciones para guía de médicos en investigación biomédica en la
que participan sujetos humanos.
1996; 3. Disponible en:
https://esteve.org/wp-content/uploads/2018/01/136796.pdf
15. COVID-19 en Colombia: Reporte del
31 de Agosto de
2020 [Internet][Consultado 31 Ago 2020]. Instituto Nacional de Salud.
Disponible en:
http://www.ins.gov.co/Noticias/Paginas/coronavirus-casos.aspx.
16. Resolución 8430 de 1993. Bogotá
D.C, Colombia: Ministerio de Salud y Protección Social; 4 de Octubre de
1993
[Internet]. Disponible en:
https://urosario.edu.co/Escuela-Medicina/Investigacion/Documentos-de-interes/Files/resolucion-008430-1993.pdf
17. Proyecciones de población
[Internet][Consultado 16 Abr
2020]. DANE. Disponible en:
https://www.dane.gov.co/index.php/estadisticas-por-tema/demografia-y-poblacion/proyecciones-de-poblacion
18. Resolución 385 de 2020. Bogotá
D.C, Colombia: Ministerio de Salud y Protección Social; 12 de Marzo de
2020
[Internet]. Disponible en:
https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/DIJ/resolucion-385-de-2020.pdf
19. Resolución 844 de 2020. Bogotá
D.C, Colombia: Ministerio de Salud y Protección Social; 26 de Mayo de
2020
[Internet]. Disponible en:
https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/DIJ/resolucion-844-de-2020.pdf
20. Resolución 1462 de 2020. Bogotá
D.C, Colombia: Ministerio de Salud y Protección Social; 26 de Agosto de
2020 [Internet]. Disponible en:
https://www.minsalud.gov.co/Normatividad_Nuevo/Resoluci%C3%B3n%20
No.%201462%20de%202020.pdf
21. COVID-19 en Colombia [Internet].
Instituto Nacional de
Salud, 2020. Disponible en:
http://www.ins.gov.co/Noticias/Paginas/coronavirus-casos.aspx.
22. The Sex, Gender and COVID-19
Project: The COVID-19 Sex-Disaggregated Data Tracker [Internet].
Global Health 5050, 2020. Disponible en:
https://globalhealth5050.org/the-sex-gender-and-covid-19-project/
23. Herrera-Idarraga P TA. COVID-19
Brechas de género
en el mercado laboral: Informe sobre ocupación ¿Podrá
la actual crisis aumentar la brecha de género en ocupación? [Internet].
DANE. 2020 [cited 2020 Oct 11]. Available from:
https://www.dane.gov.co/files/investigaciones/genero/informes/Informe-ocupacion-genero-y-covid.pdf
24. Burki T. The indirect impact of
COVID-19 on women.
Lancet Infect Dis [Internet]. 2020;20(8):904–5. Available
from: http://dx.doi.org/10.1016/S1473-3099(20)30568-5
25. Demografía de Bogotá [Internet].
Wikipedia, la enciclopedia libre, 2012. Recuperado de:
https://es.wikipedia.org/wiki/Demograf%C3%ADa_de_Bogot%C3%A1
26. Ministerio de Salud y Protección
Social. Lineamientos
Para La Prevención, Detección Y Manejo De Casos
De Covid-19 Para Población Migrante En Colombia.
2020;1–33.
27. Galindo J. Los migrantes
venezolanos en Colombia
afrontan la pandemia entre la vulnerabilidad y la xenofobia [Internet].
El País. 2020 [cited 2020 Oct 11].
Available from:
https://elpais.com/sociedad/2020-08-18/los-migrantes-venezolanos-en-colombia-afrontan-la-pandemia-entre-la-vulnerabilidad-y-la-xenofobia.html
28. Resultados de la encuesta
Renovación PEP 1 [Internet]. Migración Colombia. Octubre, 2019.
Disponible en:
https://www.migracioncolombia.gov.co/planeacion/estadisticas/content/243-resultados-encuestas.
29. Sharma G, Santos A ME. Sex
Differences in Mortality From COVID-19 Pandemic. JACC.
2020;2(January):1407–10.
30. Pascarella G, Strumia A, Piliego
C, Bruno F, Del Buono R, Costa F, et al. COVID-19 diagnosis and
management: a comprehensive review. J Intern Med.
2020;288(2):192–206.
31. Elhabyan A, El Yaacoub S, Sanad
E, Mohamed A, Elhabyan A, Dinu V. The role of Host Genetics in
susceptibility to severe viral infections in humans and
INSIGHTS into host genetics of severe COVID-19: A
systematic review. Virus Res [Internet]. 2020;289(September):198163.
Available from: http://www.ncbi.nlm.nih.gov/pubmed/32918943
32. Hamosh A. *300335. Angiotensin
I-converting enzyme
2; ACE2. [Internet][Consultado 20 Sept 2020]. OMIM.
16 de Septiembre de 2020. Disponible en:
https://www.omim.org/entry/300335?search=ace2&highlight=ace2.
33. Cómo evolucionó la mortalidad en
Argentina (y su comparación con los países de la región
[Internet][Consultado 10 Sept 2020]. Ámbito. 14 de Agosto de 2020.
Disponible en:
https://www.ambito.com/informacion-general/tasa/como-evoluciono-la-mortalidad-argentina-y-su-comparacion-los-paises-la-region-n5125049
34. Perú: ¿Por qué Perú tiene la
mayor mortalidad del
mundo por COVID-19? [Internet][Consultado 19 Sept
2020]. Noticias Gestión Perú. 02 de Septiembre de
2020. Disponible en:
https://gestion.pe/peru/por-queperu-tiene-la-mayor-mortalidad-del-mundo-por-covid19-noticia/?ref=gesr
35. ¿Por qué Perú tiene la mayor tasa
de mortalidad mundial por covid-19? [Internet][Consultado 19 Sept 2020]
Portafolio. 29 de Agosto de 2020. Disponible en:
https://www.portafolio.co/internacional/noticias-coronaviruspor-que-peru-tiene-la-mayor-tasa-de-mortalidad-mundial-por-covid-19-544100
36. Amariles P, Granados J, Ceballos
M, Montoya CJ. COVID-19 in Colombia endpoints. Are we different, like
Europe?
Res Soc Adm Pharm [Internet]. 2020;(March):1–4. Available from:
https://doi.org/10.1016/j.sapharm.2020.03.013
37. Campillo S. El ritmo de
reproducción (R0) de la COVID-19
es el doble de lo que se estimaba y cinco veces mayor
que el de la gripe [Internet][Consultado 19 Sept 2020].
Xataka. 16 de Abril de 2020. Disponible en: https://www.xataka.com/medicina-y-salud/ritmo-reproduccion-r0-covid-19-doble-que-se-estimaba-cinco-veces-mayor-que-gripe
38. Moradian N, Ochs HD, Sedikies C,
Hamblin MR, Camargo CA, Martinez JA, et al. The urgent need for
integrated science to fight COVID-19 pandemic and beyond.
J Transl Med [Internet]. 2020;18(1):1–7. Available from:
https://doi.org/10.1186/s12967-020-02364-2
39. Bortman M. Elaboración de
corredores o canales endémicos mediante planillas de cálculo. Rev Panam
Salud
Pública. 1999;5(1):1-8.
Recibido:
Marzo 10, 2021
Aprobado: Mayo 21, 2021
Correspondencia:
José Daniel Toledo Arenas
jose.toledo@unimilitar.edu.co











