Resúmen
Introducción: La Ley 23 de 1981
comprende un conjunto de normas destinadas a proteger el correcto
ejercicio de la medicina, para garantizarle a la sociedad el
cumplimiento de los principios que sustentan la relación
médico-paciente. Esta Ley creó los tribunales de ética médica para
investigar e impartir
justicia en actos médicos que ocurran en el territorio colombiano, y en
los cuales haya supuestas
violaciones a la mencionada Ley.
Objetivos:
Conocer las razones de sanción a los médicos y brindar
pedagogía para el ejercicio adecuado de la profesión.
Materiales y Métodos: Se revisaron
las sentencias proferidas por el Tribunal Nacional de Ética Médica
entre enero de 2015 y diciembre de 2019.
Se analizaron las siguientes variables: decisión tomada, área de la
medicina a la que correspondía el
acto médico y artículo o artículos de la Ley 23 que se consideraron
vulnerados. Se utilizó estadística
descriptiva para la presentación de los datos.
Resultados: Entre 2015 y 2019 el
Tribunal profirió 535
providencias, 248 (46,36%) decretaron una sanción, las demás fueron
decisiones relacionadas con el
archivo o prescripción del proceso, solicitud de pruebas, nulidad o
sentencias de preclusión. Se absolvió al inculpado en 45 sentencias
(8,41%). Las especialidades más frecuentemente involucradas fueron
la Cirugía Plástica: Reconstructiva y Estética, seguida de Medicina
Interna y sus subespecialidades.
Los artículos 15, 10, 34 y 1 de la Ley 23 fueron los vulnerados con
mayor frecuencia (60% de las sanciones).
Conclusiones: En los últimos cinco
años de funcionamiento del Tribunal Nacional de Ética
Médica se ha observado un aumento de las denuncias. La mayoría de las
providencias que emite el Tribunal decretan una sanción. La cirugía
estética ejercida por médicos no especialistas ocupa el primer
lugar como área de la medicina investigada por supuestas violaciones a
la Ley 23 de 1981. Se hace una
revisión sobre las causales de culpa en el acto médico y se resalta el
papel de la historia clínica como
elemento clínico, científico y probatorio fundamental.
Palabras clave: Ética Médica; Procesos
ético-médico-disciplinarios; tribunales de ética médica; sanciones.

* Presidente del Tribunal Nacional de Ética Médica. Presidente de
la Academia Nacional de Medicina (2021-2023).
** Magistrado. Profesor Titular, Departamento de Obstetricia y
Ginecología. Facultad de Medicina, Universidad Nacional de Colombia.
Tribunal Nacional de Ética Médica 2018 - 2020.
Sanctions for physicians in the ethical
disciplinary process
Abstract
Introduction:
Law 23 of 1981 comprises a set of norms destined to protect the correct
practice of medicine, and to guarantee the compliance with the
principles that govern the relationship between physicians and
patients. This Law created medical ethics courts to investigate
and administer justice in medical acts that occur in Colombian
territory, in which there are
possible violations of the aforementioned Code.
Objectives: to know the reasons for
sanctioning doctors and to provide pedagogy for the proper exercise of
the profession.
Materials and Methods:
The judgments issued by the National Court of Medical Ethics between
January 2015 and December 2019 were reviewed. The variables analyzed
were: decisions,
area of medicine involved, and article or articles of the Law 23 that
were violated. Descriptive
statistics were used to present the data.
Results: Between 2015 and 2019 the
Court issued
535 orders, 248 (46.36%) decreed a sanction, the others were decisions
related to the filing or
prescription of the process, request for evidence, nullity or
preclusion sentences. The accused
was absolved in 45 sentences (8.41%). The most frequently involved
specialties were Plastic
Surgery: Reconstructive and Aesthetic, followed by Internal Medicine
and its subspecialties.
Articles 15, 10, 34 and 1 of Law 23 were the most frequently violated
(60% of the sanctions).
Conclusions: An increase in
complaints has been observed in the last five years of operation of the
National Court of Medical Ethics. Most of the orders issued by the
Court decree a
sanction. Plastic surgery performed by non-specialist doctors occupy
the first place as area of
medicine investigated for alleged violations of Law 23 of 1981. A
review is made of the causes
of culpability in medicine and the role of the clinical history as a
fundamental clinical, scientific
and probative element.
Keywords: Ethics; Medical;
Ethical-medical-disciplinary processes; medical ethics courts;
sanctions.
Introducción
El Código de Ética Médica o Ley 23 de 1981, fue expedido por el
Congreso de Colombia el 18 de febrero
de 1981, siendo presidente de la República el Dr. Julio
César Turbay Ayala y Ministro de Salud el Dr. Alfonso
Jaramillo Salazar. Posteriormente, el 30 de noviembre
del mismo año, se expidió por parte de la presidencia
de la República el decreto 3380 reglamentario de la
citada norma. Mediante la Resolución 07011 del 30 de
junio de 1982, el Ministro de Salud resuelve integrar el
Tribunal Nacional de Ética Médica (TNEM) siguiendo los lineamientos de
la Ley 23 de 1981 y nombra a
los doctores Camilo Casas Santofimio, Ernesto Martínez Capella,
Hernando Groot Liévano, César Augusto
Pantoja y Fernando Sánchez Torres, como magistrados del Tribunal
Nacional, quienes tomaron posesión
de sus cargos el 2 de agosto del mismo año (1-3).
La Ley 23 de 1981 comprende un conjunto de normas
destinadas a proteger el ejercicio responsable, correcto
y honesto de la profesión médica, con el fin de garantizarle a la
sociedad el cumplimiento de los principios
sobre los cuales se sustenta la relación médico-paciente. De esta
forma, se pretende preservar la confianza
de la misma sociedad en los profesionales que se dedican al ejercicio
de la medicina en el país (2), así como,
preservar los derechos constitucionalmente consagrados a la vida, a la
salud física y sicológica, que se logra
garantizando un ejercicio profesional médico científico, técnico y
humanizado.
Desde la promulgación de la Ley 23, hace aproximadamente cuarenta años,
han sucedido diversos eventos que, de alguna forma, han afectado la
relación
médico-paciente. El ejercicio de la medicina se basa
en una relación de confianza mutua entre las partes
involucradas. Hasta la década de los años ochenta en
el siglo pasado, cuando fue expedida la Ley de Ética
Médica, esta relación se fundamentaba en el principio
ético universal de beneficencia y predominaba la actitud paternalista
del médico. La situación comenzó a
cambiar para favorecer el ejercicio de la autonomía por
parte del paciente, permitiendo su activa participación
en las decisiones relacionadas con su salud. La Constitución Nacional
de 1991 estableció en Colombia el
Estado Social de Derecho y generó diversos mecanismos legales de
participación ciudadana tales como la
tutela, que ha empoderado a los colombianos para reclamar ante las
respectivas autoridades, cuando consideran que se les han vulnerado sus
derechos. Como
consecuencia de esta nueva Constitución Nacional se
expidieron otras normas en el país, como la Ley 30
de 1992 o Ley de Educación Superior, que permitió
la proliferación de facultades de medicina, llevando a
un notorio aumento en el número de médicos del país,
y la Ley 100 de 1993 o Ley de Seguridad Social en
Salud, que modificó de manera sustancial la relación
médico-paciente, la cual pasó de un trato personal y
directo entre dos partes, a una relación mediada por
un asegurador o intermediario (4-6).
Es evidente también que con el paso del tiempo existe un mejor
conocimiento de las normas por parte de
la sociedad, lo que ha generado un número creciente
de denuncias contra los médicos, quienes, además del
proceso ético disciplinario establecido en la Ley 23 de
1981, pueden ser objeto de demandas ante la justicia ordinaria, bien
sea civil o penal, cuando incurren en faltas
relacionadas con el ejercicio de su profesión, o en muchas ocasiones,
de manera lamentable, son denunciados
buscando resarcimientos económicos de perjuicios nunca ocasionados o
ante la muerte de un ser querido, que
los lleva a pensar en la responsabilidad del hecho como
consecuencia de la conducta del médico tratante.
Con el fin de mejorar y corregir posibles fallas que pueden presentarse
en el ejercicio profesional de la medicina, se han establecido
diferentes mecanismos, tales
como los comités de ética de las Instituciones Prestadoras de Servicios
de Salud, cursos de humanización
dirigidos a los profesionales del área y nuevas normas
como la Ley Estatutaria de Salud, Ley 1751, “por medio de la cual se
regula el derecho fundamental a la salud y se
dictan otras disposiciones”, expedida el 16 de febrero de
2015, que en su artículo 17 establece (7):
“Artículo
17. Autonomía profesional. Se garantiza la autonomía de los
profesionales de la salud para
adoptar decisiones sobre el diagnóstico y tratamiento
de los pacientes que tienen a su cargo. Esta autonomía
será ejercida en el marco de esquemas de autorregulación, la ética, la
racionalidad y la evidencia científica.
Se prohíbe todo constreñimiento, presión o restricción del ejercicio
profesional que atente contra la
autonomía de los profesionales de la salud, así como
cualquier abuso en el ejercicio profesional que atente
contra la seguridad del paciente.
La vulneración de esta disposición
será sancionada
por los tribunales u organismos profesionales competentes y por los
organismos de inspección, vigilancia y
control en el ámbito de sus competencias.
Parágrafo. Queda expresamente prohibida la promoción u
otorgamiento de cualquier tipo de prebendas o
dádivas a profesionales y trabajadores de la salud en
el marco de su ejercicio laboral, sean estas en dinero
o en especie por parte de proveedores; empresas farmacéuticas,
productoras, distribuidoras o comercializadoras de medicamentos o de
insumos, dispositivos
y/o equipos médicos o similares.”
El proceso ético-médico disciplinario se inicia a partir
de una denuncia que se presenta ante un tribunal seccional con
competencia en el lugar donde han ocurrido los hechos que motivan la
queja, o de oficio por el
conocimiento de algún miembro de los tribunales de
un hecho que presuntamente viola la Ley 23 de 1981.
Así, el artículo 74 de la Ley 23 de 1981 establece (2):
“ARTICULO 74. El proceso
disciplinario ético –
profesional será instaurado:
a. De oficio, cuando por conocimiento de cualesquiera de los miembros
del tribunal se consideren
violadas las normas de la presente ley.
b. Por solicitud de una entidad pública o privada o
de cualquier persona.
En todo caso deberá presentarse, por lo menos, una
prueba sumaria del acto que se considere reñido con
la ética médica.
El Tribunal Nacional de Ética Médica (TNEM), es
un tribunal mayoritariamente de segunda instancia, al
que se acude en caso de interponerse un recurso de
apelación, o de queja, concedido por el tribunal seccional que adelanta
la investigación. El TNEM también
actúa como juez de primera instancia cuando el proceso le ha sido
trasladado por un tribunal seccional, al
considerar que la sanción que se debe imponer al acusado debe ser la
suspensión en el ejercicio profesional
de la medicina por un periodo superior a seis meses;
en este caso, la segunda instancia le corresponderá al
Ministerio de Salud y Protección Social.
Con frecuencia los tribunales seccionales deciden archivar un proceso
cuando, después de una etapa de indagación preliminar, consideran que
la conducta que
generó la denuncia no correspondía a una falta ética,
que el acusado no es un médico, o cuando la queja es
en contra de una institución y no contra un profesional. Puede suceder
también, como la ley lo establece,
que no se haya adjuntado una prueba, por lo menos
sumaria, que respalde la denuncia. En estos casos el
fallo se puede apelar ante el superior que, bien puede
confirmar la decisión o revocarla, ordenando la apertura de una
investigación formal si encuentra razones
para hacerlo.
Con el objetivo de conocer por qué se sanciona a los
médicos y de poder informar, alertar y brindar un instrumento
pedagógico a estos profesionales para el ejercicio adecuado de su
profesión, se hizo una revisión
de las sentencias proferidas por el TNEM durante un
período de cinco (5) años y se analizaron las sanciones
impuestas, la especialidad o área de la medicina en las
que por su ejercicio se generaron las denuncias y los
artículos de la Ley 23 de 1981 que fueron vulnerados
con mayor frecuencia.
Materiales y métodos
Se revisaron las sentencias proferidas por el TNEM
durante el período de cinco (5) años, comprendido entre enero de 2015 y
diciembre de 2019. Al menos uno
de los autores del presente estudio ha participado en
las decisiones tomadas por el tribunal en este período.
Se tabularon los siguientes aspectos:
1. Decisión tomada.
2. Área de la medicina o especialidad a la que correspondía el acto
médico investigado.
3. Artículo o artículos de la Ley 23 que se consideraron vulnerados.
Las variables que se tuvieron en la cuenta fueron nominales o
categóricas, por lo que se utilizó estadística
descriptiva para la presentación de los datos en tablas
de frecuencias absolutas y relativas y gráficos apropiados para la
variable.
Aspectos éticos: en este artículo se mantiene la privacidad de los
médicos que fueron motivo de las sentencias
proferidas, y los datos se presentan como estadísticas
de resumen sin individualizar a los profesionales investigados o los
actos médicos que fueron motivo de los
fallos del TNEM. Sin embargo, debe recordarse que la
ley establece que una vez la sentencia queda en firme,
como fueron las revisadas e incluidas en el presente
estudio, pueden ser de conocimiento público.
Resultados
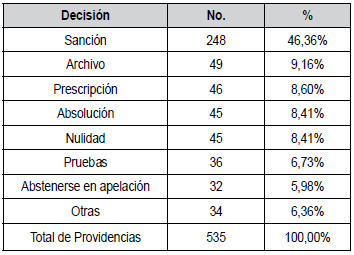
En el periodo de cinco años comprendido entre enero
de 2015 y diciembre de 2019, el TNEM produjo un total de 535
providencias; de ellas, 248 (46,36%) fueron
para sancionar a algún médico (tabla 1). Las restantes
fueron decisiones de diversa índole, como la revisión
de archivo, decretar la prescripción del proceso o pronunciarse sobre
solicitudes de pruebas, nulidad o sentencias de preclusión dictadas por
el tribunal de primera instancia. En algunos casos el TNEM se apartó de
la decisión tomada por el tribunal seccional y redujo la
sanción; incluso absolvió al inculpado, lo que ocurrió
en 45 de las sentencias revisadas (8,41%).
Las sanciones que pueden imponer los Tribunales de
Ética Médica están determinadas en el artículo 83 de
la Ley 23 de 1981 y en su Decreto reglamentario 3380
expedido el mismo año, que establece lo siguiente (2):
“Artículo 83.
A juicio del Tribunal Ético Profesional,
contra las faltas a la ética médica, de acuerdo con su gravedad o con
la reincidencia en ellas, proceden las siguientes sanciones:
a. Amonestación
privada;
b. Censura, que podrá ser:
1. Escrita pero privada.
2. Escrita y pública
3. Verbal y pública.
c. Suspensión en el ejercicio de la Medicina, hasta por
seis meses.
d. Suspensión en el ejercicio de la Medicina, hasta por
cinco años.
Conc. D. 3380/81. Arts.
48,49,50,51,52,53,54,55 y 56.
D. 3380/81.
Art. 48. “La amonestación privada
consiste en la represión privada y verbal que se le hace al infractor
por la
falta cometida.”
Art. 49. “Se entiende por censura la
reprobación que se
hace al infractor por la falta cometida”
Art. 50. “La censura escrita pero
privada se hará mediante la entrega por parte del tribunal de una copia
de la
decisión del mismo, al infractor sancionado.”
Tabla 1. Decisiones del Tribunal Nacional de Ética Médica.
2015-2019
Art.
51. “La censura escrita y pública se aplicará mediante la lectura de la
decisión en sala plena del tribunal
y será fijada en lugar visible de los tribunales por diez (10)
días hábiles.”
Art. 52. “La censura verbal y pública será dada a conocer
al infractor, mediante la lectura de la decisión ante el Colegio Médico
correspondiente y la fijación de la misma,
en lugar visible de la sede de los tribunales por diez (10)
días hábiles.
Art. 53. “Toda decisión del tribunal nacional y de los
tribunales seccionales constará en el informativo.
La decisión que conlleve a imponer como sanción la
censura, o la suspensión, será transcrita al profesional
sancionado, al tribunal nacional y seccionales, y es de
carácter público será además fijada en lugares visibles de
las sedes de los tribunales, Ministerio de Salud y de la
Federación Médica Colombiana”.
Art. 54. “La sanción disciplinaria se aplicará teniendo en
cuenta los antecedentes personales y profesionales del infractor y las
circunstancias atenuantes o agravantes de la falta.”
Art. 55. “La reincidencia del profesional en la comisión de
la falta dará lugar por lo menos a la aplicación de la sanción
inmediatamente superior”.
Art. 56. “Para los efectos del artículo anterior, entiéndese
como reincidencia la comisión de la misma falta, en dos o
más ocasiones, durante un período no mayor de un (1) año”.
En la tabla 2 se muestra la
distribución de las sanciones impuestas por el TNEM durante el período
del
estudio. Las sanciones se presentan en orden de severidad, según lo
determina el mencionado artículo. El
TNEM promulgó un total de 182 sentencias de suspensión en el ejercicio
de la medicina, que corresponden al 73,38% de las 248 sentencias
sancionatorias; 88
de ellas correspondieron a suspensión en el ejercicio
profesional por un tiempo superior a seis meses.
El área de la medicina que con mayor frecuencia generó procesos
disciplinarios correspondió a la cirugía
plástica reconstructiva y estética, con aproximadamente la cuarta parte
de los casos. En segundo lugar,
la especialidad de medicina interna y sus respectivas
subespecialidades, con un 9,81%; estas especialidades
constituyen una gran área de la atención en salud. En
este ítem se incluyeron algunos de casos de atención
de urgencias. El tercer lugar lo ocupa la obstetricia,
con un 8,27%, de las quejas. En el ítem “otras especialidades” se incluyen
las siguientes: cuidado intensivo, neurocirugía, radiología e imágenes
diagnósticas,
medicina legal, y administrativas en salud (tabla 3 y
figura 1).
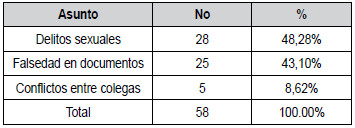
El ítem otros “asuntos no
relacionados con alguna especialidad”, señalado en la tabla 3 y
en la figura 1, incluye
delitos sexuales y falsedad en documentos, que
el TNEM considera faltas muy graves, y conflictos o
dificultades entre colegas en el marco del ejercicio de
la profesión. La tabla 4 muestra la distribución de estos
asuntos.
Durante el período de cinco años que comprendió el
presente estudio se encontraron 661 casos de vulneraciones a 39 de los
94 artículos de la Ley 23 de 1981
(imputación jurídica). Los artículos 15, 10, 34 y 1 son
en ese mismo orden, los que individualmente fueron
vulnerados con mayor frecuencia; la suma de los anteriores, soportan
aproximadamente el 60% de las sanciones que se imponen a los médicos en
su ejercicio
profesional (tabla 5 y figura 2).
Tabla 2. Tipo de sanciones impuestas por el TNEM. 2015-2019
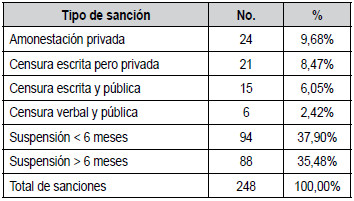
Tabla 3. Área de la medicina o especialidad comprometida en
los procesos. TNEM 2015-2019
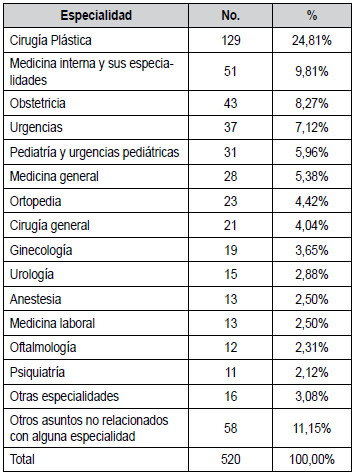
Tabla 4. Distribución del ítem “Otros asuntos no relacionados
con la especialidad”. TNEM. 2015-2019
Discusión
Como se observa en la tabla 1, de las 535 decisiones
tomadas por el TNEM durante el período analizado,
248 (46,36%) fueron para imponer o confirmar algún tipo de sanción. Las
faltas que llevan a suspensión en
el ejercicio profesional de la medicina pueden ser calificadas como
graves y en este período dicha sanción
fue impuesta en 182 ocasiones, la mitad de ellas correspondió a
suspensión por un período superior a seis
(6) meses (tabla 2). La máxima
pena que se impone
en el proceso ético disciplinario es de suspensión en el
ejercicio profesional de la medicina por cinco (5) años.
No es inusual que al presentar la denuncia el quejoso
pretenda algún tipo de indemnización de tipo económico por parte del
galeno acusado e incluso, en ocasiones
desea que sea penalizado con cárcel; en algunos casos,
en obediencia a claros mandatos legales, de acuerdo
con el tipo de falta cometida, el tribunal debe compulsar copia del
proceso a las autoridades que ejercen la
justicia ordinaria para que también investiguen al inculpado. Por esta
razón, un médico puede ser sometido de
manera simultánea, además del proceso disciplinario,
a investigaciones civiles y penales.
Tabla 5. Número de veces que los artículos de la Ley 23 fueron
vulnerados (Imputación Jurídica). TNEM 2015-2019
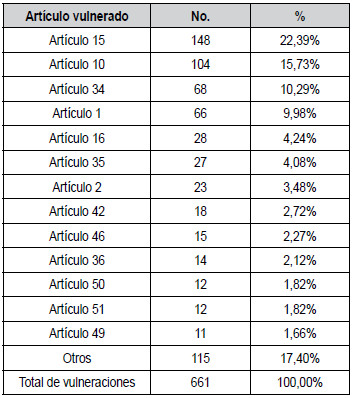
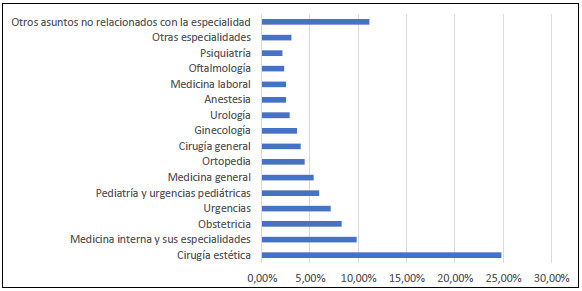
Figura 1. Área de la medicina o Especialidad comprometida en los
procesos. TNEM 2015-2019.
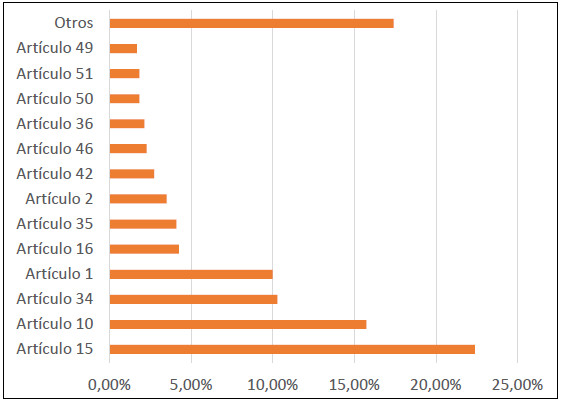
Tabla 1. Decisiones del Tribunal Nacional de Ética Médica.
2015-2019
Otras sanciones, como la censura verbal
o escrita,
siendo esta última privada o pública (tabla
2), corresponden a decisiones de los tribunales seccionales o
del mismo TNEM, en las que usualmente se tienen
en cuenta circunstancias atenuantes o agravantes de
la falta cometida. Sin embargo, en ocasiones se presentan diferencias
entre los tribunales seccionales y el
TNEM, en la valoración de la conducta asumida por el
médico, teniendo en cuenta las condiciones de tiempo, modo y lugar en
que ocurrieron los hechos que generaron la respectiva denuncia, que al
final se reflejan
en la tasación de la sanción.
La amonestación privada constituye la
sanción más
leve que se le impone a un médico en el proceso ético
disciplinario; en la tabla 2
se observa que se impuso en
24 casos (aproximadamente el 10% de todas las sanciones). Esta sanción,
como su nombre lo indica, corresponde a un llamado de atención privado
y verbal;
por lo tanto, no queda como antecedente en la hoja
de vida del amonestado. En estos casos, la labor del
tribunal es pedagógica; se le hace un llamado de atención al inculpado
con el fin de que no incurra en faltas
a la ética que, aunque pueden ser consideradas como
leves, afectan de forma importante la relación médico
paciente y pueden minar la confianza de la sociedad
en los profesionales de salud. La labor de un tribunal
siempre es pedagógica y magisterial.
Es frecuente que el TNEM, como juez de
segunda instancia, confirme las decisiones tomadas por los tribunales
seccionales; sin embargo, en ocasiones el TNEM
revoca o modifica sanciones impuestas, bien sea reduciéndolas o incluso
absolviendo al acusado, como ya se
mencionó. Cuando el tribunal de primera instancia resuelve que la
sanción a imponer debe ser la suspensión
en el ejercicio de la medicina por un tiempo superior
a seis (6) meses, el TNEM puede imponer la sanción
de suspensión que considere ajustada a la gravedad de
la falta, sin exceder la suspensión de cinco (5) años,
pero si no está de acuerdo con la valoración dada por
el tribunal seccional, tiene competencia incluso para
absolver al acusado o devolver el proceso con el fin de
que se imponga una sanción de seis (6) meses o menor.
Cuando el TNEM resuelve imponer una sanción de
suspensión en el ejercicio profesional de la medicina
superior a seis (6) meses, se convierte en juez de primera instancia y
en este caso, si se presenta un recurso de
apelación dentro de los términos que establece la ley,
este será resuelto por el Ministerio de Salud y Protección Social, que
actúa como segunda instancia o juez
superior. Por otra parte, el TNEM en virtud de preservar el principio
constitucional de la non reformatio
in
pejus³
, no tiene competencia para aumentar la sanción
impuesta por el tribunal seccional, así considere que
la falta cometida amerita una penalidad mayor. En algunas ocasiones el
juez superior, al analizar el proceso
considera que, por la gravedad de la falta cometida, el
acusado debería tener una sanción mayor; más aún,
existen casos en los que, en circunstancias similares,
otros profesionales han sido sancionados previamente
con penas mayores. A pesar de lo anterior, el TNEM
se debe limitar a confirmar la sanción impuesta por el
juez de primera instancia y muy posiblemente en la
misma providencia hará un llamado de atención al tribunal seccional por
considerar que la pena impuesta es
muy benigna en relación con la gravedad de la falta cometida. Estas
diferencias que se presentan al calificar
la falta y tasar la sanción, han llevado en algunos casos
a que los defensores reclamen penas menores para sus
prohijados, cuando consideran que ante una conducta
similar, la penalidad impuesta en un caso previo fue
inferior a la que se le impone a su defendido.
Como se observa en la tabla 1, no todos los fallos del
TNEM son para sancionar al acusado. En ocasiones
se presenta el fenómeno de la prescripción, en cuyo
caso el juez debe decretarla, o puede ocurrir que la
apelación sea contra una decisión de archivo que el
denunciante considera que no fue resuelta de manera
correcta. El Estado a través de la ley señala un término
para investigar y juzgar a los ciudadanos; si esta tarea
no se cumple en el término señalado por la norma, la
acción prescribe y el Estado pierde el poder de seguir
adelantando el proceso respectivo.
________
¹ ARTICULO 31. Toda sentencia judicial podrá ser apelada o
consultada, salvo las excepciones que consagre la ley.
El superior no podrá agravar la pena impuesta cuando el
condenado sea apelante único.
En este sentido, los tribunales seccionales resuelven
archivar un proceso cuando, después de una etapa
de indagación preliminar, consideran que la conducta por la que se
generó la denuncia no correspondía
a una falta ética o que el acusado no es un médico o
que la queja es contra la institución y no contra un
profesional o, como la ley lo establece, no se adjunta una prueba
sumaria que respalde la denuncia. En
estos casos se puede apelar ante el superior que bien
puede confirmar, o, si lo encuentra justificado, revocar la decisión
apelada y ordenar la apertura de una
investigación formal. En otras ocasiones, los recursos
se presentan ante el TNEM porque se le ha negado el
derecho a la defensa del acusado o al quejoso, la práctica de pruebas
(6,78%) o porque la defensa considera
que existen faltas vulnerantes del debido proceso, por
lo que solicitan decretar su nulidad (8,41%). También
ocurre que después de investigar la conducta del médico acusado, el
juez de primera instancia decreta que
no existe mérito para formular cargos por la supuesta
violación de la Ley 23, y resuelve la preclusión de la
investigación y absuelve al acusado (5,98%). En este
caso, el TNEM se inhibe de conocer la apelación, porque al hacerlo
estaría emitiendo un criterio y quedaría
impedido para actuar posteriormente en el proceso.
Igual sucede cuando se apela el auto de formulación
de cargos por parte del juez de primera instancia, porque en ambas
decisiones el TNEM entra a analizar el
caso en los aspectos sustanciales, emite un criterio y
en tales circunstancias, quedan impedidos la totalidad
de sus integrantes para en el futuro emitir una decisión
sobre el mismo caso, que en esta hipótesis no sería otra
que la sentencia que pone fin al proceso.
El área de la medicina o especialidad a la que corresponde el acto
médico que genera la denuncia, se
describe en la tabla 3 y en la
figura
1. Para el presente trabajo se tuvieron en la cuenta las
especialidades
médico–quirúrgicas reconocidas en el país. Es posible
que en situaciones de urgencia o emergencia un médico tome decisiones
en áreas de la medicina que no
corresponden a su especialidad. Ocurre con bastante
frecuencia que algunos médicos practican procedimientos pertenecientes
al campo de la cirugía estética
sin tener la formación académica ni el entrenamiento
exigido en un programa de especialización en Cirugía
Plástica: Reconstructiva y Estética. Estos profesionales carecen del
título de especialistas y realizan actividades de forma imperita que
llevan a denuncias por
parte de los afectados. De hecho, aproximadamente el
90% de los casos denunciados en esta área de la medicina corresponden a
cirugías o procedimientos de tipo
estético practicados por médicos generales que no han
realizado estudios formales en la especialidad. Como
ocurre con el caso de la cirugía estética, aunque con
menor frecuencia, en el área de la obstetricia se encuentran
involucrados médicos que practican dicha
especialidad sin ser especialistas en la materia.
En aproximadamente la cuarta parte de los procesos
(24,98%), las quejas se generaron por inconformidad con procedimientos
de cirugía estética, la gran
mayoría de ellos realizados por médicos sin el título
de Especialista en Cirugía Plástica: Reconstructiva
y Estética. En una alta proporción de estos casos la
conducta imperita por parte del implicado ha llevado
a los tribunales a imponer sanciones. Se alega con frecuencia que el
profesional, al tener el título de médico
cirujano o médico general, se encuentra capacitado
para desarrollar dichos procedimientos. Además, con
frecuencia se adjuntan diplomas o certificados de cursos que
supuestamente “los habilitan” en este delicado
campo de la cirugía. También se alega que, muchos de
dichos procedimientos son “mínimamente invasivos”
o de “inyectología”, pero al mismo tiempo se ignoran
por parte de quien los ejecuta, los riesgos que ellos tienen y a los
que someten a sus pacientes; finalmente, se
presenta el argumento falaz de que la especialidad de
Cirugía Plástica Reconstructiva y Estética, no se encuentra
reglamentada por ley alguna en Colombia. Sin
embargo, la Ley 1164 de 2007, sobre Talento Humano en Salud (8),
establece unos requisitos académicos para poder ejercer actividades
profesionales en el área
de la salud, bien como profesionales de pregrado o de
posgrado y, consecuente con esta disposición, en el artículo 22 se
determina que ejercen ilegalmente las profesiones en el área de la
salud quienes lo hacen sin tener los requisitos académicos exigidos en
esta norma;
además, si ejerciendo ilegalmente la profesión médica
ponen en peligro al paciente o como consecuencia de
su impericia le ocasionan la muerte o un daño en el
cuerpo o la salud, es evidente que surgen los parámetros normativos que
justifican la sanción.
La insuficiente formación y conocimiento por parte de
estos profesionales que ejercen en el campo de la cirugía estética,
lleva con frecuencia a la práctica de procedimientos quirúrgicos en
sitios inadecuados, como
consultorios o incluso gimnasios o spa, que no cumplen con las
condiciones mínimas exigidas para su habilitación y además tampoco
cuentan con los recursos
tecnológicos requeridos para esa clase de intervenciones quirúrgicas
que permitan ofrecer la mayor garantía
para la seguridad del paciente y brindar las mejores
condiciones que aseguren el éxito del procedimiento
quirúrgico y el adecuado manejo de las complicaciones quirúrgicas o
anestésicas. En ocasiones, algunos
galenos que minimizan o no conocen los riesgos de la
intervención, realizan actividades sin que el grupo sanitario que debe
participar esté completo, bien sea por
falta de anestesiólogo o enfermera o por falta de recursos como banco
de sangre o unidad de cuidados intensivos que permita atender de manera
adecuada alguna
complicación imprevista. Hay casos en que el médico,
considerando que se trata de un procedimiento menor,
asume el doble rol de cirujano y anestesiólogo, acciones que requieren
de máxima atención. Usar medicamentos que producen profunda sedación
del paciente
para permitir la realización de un acto quirúrgico, requiere la
dedicación de un profesional que controle la
respuesta del paciente, la aparición de efectos adversos,
sobredosificación y atención de complicaciones.
Por otra parte, el cirujano debe fijar su atención en el
cuidado de la técnica quirúrgica, prevenir y controlar
complicaciones que pueden ocurrir y estar pendiente
del material que se utiliza durante el procedimiento.
Después de la cirugía estética, en segundo lugar como
causa de denuncia -y con aproximadamente el 10%
de los casos que llevaron a investigación- aparecen
las quejas relacionadas con el ejercicio de la medicina
interna y otras especialidades médicas. Es importante anotar que en
este grupo se incluyen actos médicos
que no fueron necesariamente realizados por médicos
especialistas en medicina interna, ya que muchos de
ellos corresponden a atenciones de urgencias brindadas por médicos
generales o especialistas que brindaron la atención inicial al enfermo.
Los pacientes que
requieren ser atendidos por problemas médicos son
muy heterogéneos y usualmente son evaluados por
profesionales de diversas especialidades.
Muy diferente es la situación de la atención obstétrica,
que aparece en tercer lugar en la tabla 3 con 8,27% de los
casos, en donde usualmente la atención de estos pacientes es brindada
por especialistas. Algunos pocos casos,
usualmente en situaciones de emergencia o en servicios
prestados en áreas distantes de las principales ciudades,
la atención es realizada por médicos generales. Si a los
casos de obstetricia le sumamos los de ginecología, usualmente
atendidos por los especialistas, la proporción alcanza aproximadamente
un 12% de los procesos, pasando a ser la ginecología y obstetricia, la
especialidad que
genera el segundo mayor número de investigaciones ético
disciplinarias, después de la cirugía estética.
Otras especialidades, particularmente de tipo quirúrgico, como
ortopedia (4,42%), cirugía general (4,04%),
urología (2,88%), anestesiología (2,5%), oftalmología
(2,31%), y psiquiatría (2,12%), generaron procesos
disciplinarios con menor frecuencia, pero ilustran de
manera general, las especialidades que por sus características podrían
tener mayor riesgo de demandas entre
los profesionales que las ejercen.
Es importante reflexionar sobre el item que aparece en
las tablas 3 y 4, y en la figura 1, como “Otros asuntos
no relacionados con el ejercicio de la especialidad” y
que corresponden a 11,15% de los procesos. Casi la
mitad de ellos, son denuncias por delitos sexuales cometidos por
médicos en ejercicio de su profesión, falta grave que acarrea la máxima
sanción por parte del
TNEM y que, además de acuerdo con lo establecido
por la ley, se ordena traslado de copias del proceso a la
Fiscalía con el fin de que la justicia ordinaria investigue y, si es
del caso, sancione ejemplarmente al médico
delincuente. Otra proporción importante de los casos
que se incluyen en este mismo item corresponde a falsedad de
documentos, falta a la que algunos médicos
son proclives cuando certifican falsas incapacidades
con fines laborales, certificados que no corresponden
con el estado de salud de la persona o incluso, falsos
certificados de defunción. También ocurre, la presentación de falsos
títulos de especialistas. Estas faltas son
consideradas muy graves y las sanciones impuestas
por el TNEM son ejemplares.
La Ley 23 de 1981 tiene 94 artículos (2). No todos son
susceptibles de ser vulnerados; en la tabla 5 y la figura
2 se detallan los artículos que fueron más frecuentemente vulnerados y
llevaron a sancionar al acusado.
Algunos de los artículos de la ley no se relacionan con
el acto médico, sino que se refieren a aspectos del proceso
disciplinario o describen el funcionamiento de los
tribunales; en otros artículos solo se anotan los requisitos que se
deben cumplir para poder ser nombrado
como magistrado.
En un solo acto médico, particularmente en los más
complejos, se pueden vulnerar varios artículos de la
Ley de Ética Médica; es decir, la actuación del médico,
que generalmente comprende una sucesión de conductas, puede vulnerar
varios artículos de la norma, por lo
que con frecuencia los profesionales son investigados
y sancionados por la violación simultánea de varios
artículos de la misma ley.
Como se observa en la tabla 5 y en la figura 2, las sanciones impuestas
con mayor frecuencia se deben a la
vulneración de los artículos 15 (22,39%), 10 (15,73%),
34 (10,29%) y el artículo 1 (9,98%) de la Ley 23 de
1981, por lo que se hará un análisis sobre las principales conductas de
los médicos que por acción u omisión podrían comprometer el
cumplimiento de dichas
normas.
El artículo 15 de la Ley 23 de 1981 (2,3) establece lo
siguiente:
“ARTICULO 15. El médico no expondrá a su paciente a
riesgos injustificados. Pedirá su consentimiento para aplicar los
tratamientos médicos y quirúrgicos que considere indispensables y que
puedan
afectarlo física o síquicamente, salvo en los casos en
que ello no fuere posible, y le explicará al paciente o
a sus responsables de tales consecuencias anticipadamente.
Conc. D. 3380/81.
Art. 9. “Se entiende por
riesgos injustificados aquellos a los cuales sea sometido
el paciente y que no correspondan a las condiciones
clínico – patológicas del mismo”.
Este artículo tiene dos componentes bien definidos: el
primero hace énfasis en los riesgos injustificados a que
puede verse sometido un paciente durante la atención
por parte de un profesional médico. El segundo se relaciona con el
adecuado consentimiento informado que
debe dar el paciente al aceptar lo que se le ofrece para
la recuperación de su salud, requisito necesario para
permitir el ejercicio de su autonomía y, cuyo principio
se debe preservar siempre y cuando las circunstancias
de tiempo, modo y lugar en que se realiza el acto médico lo permitan.
Existen diferentes condiciones en las que se expone al
paciente a riesgos injustificados, como cuando se presenta una conducta
negligente del médico, o cuando se realizan acciones que dejan en
evidencia la impericia o
la imprudencia por parte del galeno que decide actuar
en campos de la medicina para los que no está debidamente capacitado.
Estos tres tipos de conducta, que
constituyen diferentes modalidades de culpa, ameritan
un análisis más detallado.
La negligencia es la actitud contraria a la diligencia, es
sinónimo de abandono, dejadez, desidia, descuido. Es
un acto mediante el cual se viola un deber de atención,
estando en capacidad intelectual y técnica de preverlo. Decimos
entonces que es negligente la persona que
por descuido omite la realización de una conducta a la
que estaba jurídicamente obligado, o cuando despliega tal conducta,
pero sin la diligencia necesaria para
evitar un resultado nocivo no deseado. En el caso de
los médicos, la negligencia ha sido tal vez el elemento
que más ha servido para determinar la responsabilidad
profesional (9).
La Corte Suprema de Justicia ha manifestado a este
respecto:
“...
el médico tiene el deber de poner todo su cuidado y diligencia siempre
que atienda o beneficie a sus
pacientes con el fin de probar su curación o mejoría;
lo que por negligencia, descuido u omisión cause perjuicio a la salud
de aquellos incurre en una conducta
ilícita que será calificada por el juez según su magnitud...”
((Jurisprudencia y Doctrina. Legis. tomo
XVI. 184. P 322. Abril/87).
Se habla de negligencia cuando, a pesar del conocimiento de lo que debe
hacerse, se omite la conducta
obligada y como resultado se produce un daño. Equivale a descuido u
omisión. El acto médico negligente
es una transgresión a las normas comunes de sensatez
tal que, al comparar la conducta de un médico con la
de otro que posea un conocimiento similar y el correspondiente sentido
común de responsabilidad que les
ha conferido la experiencia y el estudio respectivos, y
de quienes se esperarían una conducta lógica, mesurada y acorde con el
deber de cuidado y la
Lex Artis
que
rigen el acto determinado que se analiza, se concluye que obró por
fuera de los parámetros mínimos de
cuidado. En medicina, el deber de cuidado es permanente, y si bien es
cierto que los médicos no pueden
garantizar el éxito de un tratamiento o intervención,
deberán responder por los daños si se prueba la presencia de una
cualquiera de las causales de culpa.
La
Lex Artis o “Ley del Arte”
es la regla de la técnica
de actuación de la profesión a través de la cual se juzga
si el acto ejecutado se ajusta a las normas de excelencia
del momento. Por lo tanto, se observa el tipo de actuación y el
resultado obtenido, teniendo en la cuenta las
características especiales de quien lo ejerce, el estado de
desarrollo profesional, la complejidad del acto médico,
la disponibilidad de elementos, el contexto económico
del momento y las circunstancias específicas de cada
paciente. Se basa en normas jurídicas, literatura médica,
experiencia decantada de la práctica médica por parte
de personal debidamente adiestrado y elementos de juicio tomados de las
ciencias y de la lógica en general (8).
En Colombia, las normas que se encargan de regular
el ejercicio de la medicina se encuentran básicamente
en la Ley 23 de 1981 y el Decreto de 3380 de 1981.
Adicionalmente, se encuentra una buena cantidad de
sentencias de las máximas autoridades judiciales del
país, en las que se ha ido estableciendo el alcance de
todas estas normas para establecer la responsabilidad
médica en las diversas situaciones que se presentan en
el ejercicio de la profesión.
La literatura médica representa los informes de la experiencia de
centros hospitalarios, centros de investigación y grupos de práctica
que utilizando el método
científico informan sobre avances técnicos, conceptos
renovados y métodos terapéuticos adecuados para los
diferentes tipos de patología que presentan los seres
humanos.
La experiencia decantada de la vida se basa en la práctica de personas
de alto nivel científico, prestancia intelectual, rectitud probada en
su ejercicio y resultados
demostrables de excelente calidad.
De todo lo anterior podemos concluir que la consideración de un acto
negligente se basa en varios aspectos.
Uno de ellos es el estándar de tratamiento en el momento en que se
juzgue el acto médico (
Lex Artis),
lo
cual significa que no es suficiente que un acto médico
sea efectuado de buena fe, sino que debe ser ejecutado dentro de los
parámetros de la diligencia y cuidado
requeridos, tal como lo hubiera hecho un médico razonable en similares
circunstancias. El hecho de que
existan otros médicos o grupos de práctica profesional
con la misma concurrencia de errores no puede ser excusa ni atenuante
de un acto negligente.
Otra de las conductas que conduce a sancionar a un
médico es la impericia, definida como la falta de conocimiento técnico
y científico en un área profesional.
Es sinónimo de ignorancia, ineptitud, inexperiencia,
ineficiencia y torpeza. Se considera que hay impericia cuando faltan la
capacidad, habilidad, experiencia
y conocimiento de quien emprende un tratamiento,
particularmente cuando quien lo efectúa no ha sido
certificado, ni ha recibido el reconocimiento de su
idoneidad por parte de alguna institución reconocida
legalmente para tal fin (9, 10).
La impericia puede ser de varios tipos:
1.
Falta de competencia en un campo específico de
la profesión: existe un argumento jurídico que
utilizan aquellos médicos que deciden no profundizar en estudios de
especialización y se dedican
a una rama de la medicina especializada por su
cuenta y riesgo. Ese argumento es: “En este país
el título de médico me autoriza a ejercer cualquier
acto médico”. Aunque a la fecha están normatizadas por ley solo unas
pocas unas pocas especialidades, es obvio que no es lo mismo un
procedimiento efectuado por quien se ha sometido a los
filtros de la especialización o residencia, que el
mismo acto practicado por quien piensa que con
su diploma de médico es perito en todos los campos de la medicina y la
cirugía; cuando los jueces
juzgan los resultados de esta conducta, analizan a
fondo los estudios de quien es responsable de esos
actos médicos, para determinar si en realidad se
encuentra capacitado para llevarlos a cabo.
2. Falta de experiencia y
conocimiento: aún en el
mismo campo de las especialidades, existen áreas
que son cada vez más complejas. Por ejemplo, un
médico que realiza una especialización en Medicina Interna, muy
seguramente no se encuentra capacitado para atender algunos casos
complejos de
cardiología, nefrología o gastroenterología. Aunque estas áreas
pertenecen al campo de la medicina interna, se requieren estudios más
profundos,
prolongados y mayor experiencia, ya que por su
misma complejidad exigen un mejor conocimiento y dedicación a su
estudio.
3. Falta de capacidad técnica:
algunos médicos logran completar su residencia o especialización,
pero existen determinadas áreas que requieren
una habilidad particular, que no todos poseen.
Por fortuna, la mayor parte de especialistas son
conscientes de sus limitaciones y no incursionan
en campos que no conocen muy bien; saben que se
pueden generar problemas para el paciente y, por
ende, para su propia práctica profesional.
4. Falta de experiencia permanente:
es posible entender que un especialista en cardiología, por ejemplo,
dedicado toda su vida a atender problemas de su
campo profesional, haya olvidado el manejo de las
enfermedades reumatológicas y deba remitir al paciente a otro
profesional especializado en ese campo, que puede atender y resolver
los problemas del
paciente de forma más correcta y acertada.
5. Malos resultados en el ejercicio de
la especialidad: con todo y los títulos que posee, hay médicos
que tienen pésimos resultados en su práctica profesional, por lo que
deberían revisar sus propias
aptitudes para escoger caminos dentro de la profesión que les permita
tener éxito y así brindar un
mejor servicio a sus enfermos.
En conclusión, un médico no puede considerarse experto en una
determinada área del conocimiento por
el simple hecho de aventurarse a la práctica de procedimientos
específicos sin un proceso de formación que
solo se logra con una supervisión académica mediante
estudios formales realizados en instituciones reconocidas. El solo
hecho de presentar certificados de entidades, en ocasiones con nombres
muy atractivos, no pueden justificar actos médicos, con frecuencia
invasivos,
porque no siguen las reglas de la “
Lex
artis ad hoc”, o
norma de excelencia, que debe cumplirse teniendo en
cuenta las circunstancias de tiempo, modo y lugar en
que se realiza el acto médico.
La actuación imprudente del médico también somete
a riesgos injustificados a los pacientes. La imprudencia: (del lat.
imprudentia.) 1. Falta de
prudencia. 2. Acción o dicho imprudente, temerario, consiste en obrar
sin el cuidado que según la experiencia debe tenerse
en la realización de ciertos actos; es actuar por fuera
de los protocolos aceptados; es un comportamiento
defectuoso resultante de una respuesta al estímulo que
la provoca sin que el sujeto haya realizado la suficiente valoración
sobre la oportunidad o inoportunidad,
conveniencia o inconveniencia de la reacción y, desde
luego, sin la suficiente graduación de la intensidad de
su efecto. Se trata de una falla de la esfera intelectiva
del sujeto, que lo lleva a desplegar una conducta sin las
debidas precauciones (9, 10).
En el ejercicio médico, la imprudencia consiste en una
acción temeraria que se realiza sin haberse previsto
un resultado adverso que ocasiona daño al paciente, o
cuando se prevé, se considera irresponsablemente que
se encuentra capacitado para superarlo, casos en los
cuales se podría acercar peligrosamente al dolo eventual. Esto equivale
a efectuar un acto médico sin las
debidas precauciones o a no implementar las medidas
que puedan evitar o atenuar un resultado no deseado
y nocivo para el enfermo. Es la conducta opuesta a la
que aconsejarían la experiencia y el buen sentido de
un especialista en determinado campo de la medicina.
El segundo componente del artículo 15 de la Ley 23
de 1981 que se vulnera con frecuencia en diferentes actos médicos y que
lleva a sanciones, tiene que ver con
el consentimiento informado. El principio de autonomía, uno de los
principios éticos universales, le permite al paciente decidir
libremente sobre lo que desea.
Siempre y cuando las circunstancias lo permitan, debe
preservarse y respetarse por parte del médico y de la
institución de salud.
El TNEM, en diferentes sentencias se ha pronunciado sobre el
consentimiento informado de la siguiente
forma:
“Es
necesario precisar que el consentimiento informado se arraiga en el
respeto a la autonomía del
paciente, entendida ésta como la acción libre previamente discernida.
Consentir y rechazar son acciones
que dependen de las decisiones autónomas de las personas, lo cual
requiere la comprensión de lo que se
consiente, situación que muchas veces no se logra por
falta de capacidad de quien comunica o de comprensión del que
consiente. Para que se entienda el acto a
realizar, la comunicación debe ser efectiva por parte
del médico y debe darse una correcta interpretación
por parte del paciente de tal manera que haya correspondencia entre la
interpretación y la representación
del significado del acto a consentir.”
El consentimiento del paciente constituye uno de los
elementos del contrato de prestación de servicios médicos. El otro
elemento es el consentimiento del médico quien, desde su juramento
hipocrático, se obliga a prestar el servicio. El consentimiento a su
vez, constituye una declaración de voluntad de la persona y para
que una persona se obligue a otra, se requiere que sea
capaz, que consienta dicho acto, que su consentimiento se encuentre
libre de vicios, que recaiga sobre un
objeto lícito y además que tenga una causa lícita. El
consentimiento debe ser libre, porque si no es libre y
exento de vicios, la autorización del paciente no existe
y, por lo tanto, no puede ser legalmente válida (11).
Por otro lado, el artículo 10 de la Ley 23 de 1981, que
prevé conductas que lamentablemente se presentan
con frecuencia no deseada, establece lo siguiente (2,3):
“ARTICULO 10. El médico dedicará a su paciente
el tiempo necesario para hacer una evaluación adecuada de su salud e
indicar los exámenes indispensables para precisar el diagnóstico y
prescribir la terapéutica correspondiente.
PARÁGRAFO: El médico no exigirá al paciente
exámenes innecesarios, ni lo someterá a tratamientos
médicos o quirúrgicos que no se justifiquen.
Conc. D. 3380/81.
Art. 7. “Se entiende por
exámenes innecesarios o tratamientos injustificados:
a) Los prescritos sin un previo examen general.
b) Los que no corresponden a la situación clínicopatológica del
paciente”.
Por diversos motivos es frecuente, particularmente durante la
atención en los servicios de urgencias, pero también dentro de la
práctica ambulatoria en las actuales
circunstancias de funcionamiento del sistema de salud,
que el médico no dedique suficiente tiempo a la atención del paciente,
por lo que la evaluación de su estado
de salud y los pasos que se derivan de dicho acto, como
la impresión diagnóstica, los exámenes de laboratorio,
los procedimientos y la prescripción a seguir, no sean
adecuados para las condiciones del paciente. Da la sensación de que el
galeno se preocupa o se ve obligado
más a cumplir con el diligenciamiento de una serie de
documentos, que con dedicarle tiempo a la evaluación
que requiere el paciente. La queja usual del enfermo
consiste en que el doctor “ni me miró” o “no me examinó y se limitó a
escribir en el computador”.
La conducta descuidada y negligente del médico en la
evaluación de un paciente puede conducir a errores en
el diagnóstico y a indicar procedimientos inadecuados
con posterioridad al mismo. Sin embargo, es importante aclarar que no
siempre la existencia de errores,
particularmente en el diagnóstico, obedece a razones
de negligencia o descuido por parte del galeno ya que,
como todo ser humano, puede equivocarse y el médico no posee el don de
la infalibilidad. Al respecto, el
TNEM se ha pronunciado en diferentes sentencias y
considera que el error por sí mismo no siempre genera
responsabilidad médica (9, 10):
“El
diagnóstico médico siempre se hace bajo condiciones de incertidumbre.
“Al médico no le es cuestionable el error en sí mismo, sino el
comportamiento
inexcusable que lo llevó a cometerlo.” Siguiendo las
enseñanzas del ilustre médico Dr. Fernando Guzmán
Mora expuestas en sus diversas publicaciones “No se
puede pedir a ningún médico, como no se puede hacer con ningún otro
miembro de la sociedad, el don
de la infalibilidad. De lo contrario, todas las complicaciones posibles
y las muertes probables deberían ser
‘pagadas’ por los profesionales de la salud lo cual es
absurdo. Lo que se juzga no es en realidad un resultado inadecuado,
sino si el resultado se origina en un
acto negligente que no sigue las reglas del arte del momento, habida
cuenta de la disponibilidad de medios
y las circunstancias del momento…” “…la falta técnica o error, que es
un concepto científico, no entraña
eo ipso la culpa, que es lo jurídico…” (…) “…lo
decisivo en derecho no es tanto el error en sí como la
causa del error …” Por lo tanto, lo importante no
es el fallo en sí. Lo relevante es “…si el médico ha
faltado a su deber de prevenir las consecuencias…”
“…si el médico ha hecho todo cuanto exige la ciencia
y la práctica médica para disminuir el riesgo en el
caso en cuestión…”
“Es inherente a la naturaleza de la práctica médica que el error sea
inevitable, no sólo debido a las
limitaciones del conocimiento humano o incluso los
límites de la inteligencia humana, sino más bien a
causa de la función epistemológica fundamental de
una ciencia de datos…” “los diagnósticos médicos
serán siempre desafiados por la sutil interacción e
incognoscible de variables (en el agente de la enfermedad, en la
respuesta del huésped, en el entorno ,
en la forma en que el paciente describe sus síntomas,
en las pruebas, e incluso en los poderes del médico de
observación) que determinan cómo una enfermedad
se presentará y será percibida por el clínico.” A pesar
de los desafortunados cambios jurisprudenciales en
materia de responsabilidad médica donde más allá
de la culpa se habla del riesgo creado y otros factores
objetivos de imputación, frente al proceso ético disciplinario, el
criterio de imputación que involucra la
posible transgresión a la ley 23 de 1981 por un error
diagnóstico, radica en la culpa, es decir, cuando éste
se produce por negligencia, desidia, descuido, imprudencia,
apresuramiento, falta de precaución, impericia o desconocimiento de las
normas propias de
la ‘Lex artis’. La responsabilidad objetiva debe estar
proscrita de los procesos éticos disciplinarios teniendo en cuenta que
la función de los tribunales es una
función moralizante del acto médico. Desde luego se
trata de la responsabilidad subjetiva propia de los
procesos disciplinarios y penales. En estos eventos al
médico le era exigible una conducta diferente, debió
haber hecho algo distinto de lo que hizo y su error es
inexcusable. Los errores cognitivos se fundamentan
en un conocimiento insuficiente, de la medicina o del
paciente. Debe examinarse si existió una recopilación de datos
defectuosa o un razonamiento clínico
inexacto. Fallas en la anamnesis. El interrogatorio
incompleto, la falta de interés ante un paciente que
no sabe comunicar sus síntomas ni las circunstancias concomitantes con
el inicio de enfermedad, el
indebido examen del paciente, las omisiones en la
observación, la falta de revisión de la historia clínica o ignorar las
anotaciones anteriores, así como el
sesgo derivado de la primera impresión, pueden llevar al error
cognitivo. Cada caso es diferente y es al
juzgador a quien le corresponde determinar la culpabilidad o la falta
de culpabilidad en cada proceso
sometido a su consideración.
Existe impericia indudablemente cuando se presenta
el error grosero, que es la equivocación inexcusable.
El yerro superlativo o mayúsculo. Un verdadero
desatino que riñe con los conocimientos médicos y
con las normas de la “Lex artis”. El error grosero es
la expresión de la falta de conocimiento; el médico no
lo aprendió o si lo aprendió lo olvido o sólo se sabe la
teoría y no sabe aplicarla. Muchos casos, sometidos a
la consideración de los tribunales, ilustran el desconocimiento en
materia grave de la interpretación de los
signos, de los exámenes de laboratorios, del examen
del fondo de ojo, de la lectura de los electrocardiogramas, y aún de la
auscultación. El deber de cuidado
implica una adecuada percepción, un examen completo del paciente con el
fin de determinar su condición clínico-patológica, la adecuada
observación del
paciente y la utilización de las ayudas diagnósticas
pertinentes. El acompañamiento, la persistencia, el
interés por descubrir qué le pasa a su paciente es el
producto de la bondad y el afecto del médico hacia el
enfermo. Si no se cuenta con los recursos necesarios,
el médico debe remitir al paciente a una institución
que pueda atenderlo en condiciones de eficiencia y
seguridad. La labor diagnóstica debe cumplirse con
responsabilidad y diligencia; falta a su deber el médico que omite la
valoración de elementos clínicos muy
importantes en la determinación del estado de salud
del paciente, muchas veces nos encontramos con la
omisión del registro de la frecuencia respiratoria y la
frecuencia cardiaca, ante una patología de origen respiratorio, otras
veces no se actúa en congruencia con
los resultados del monitoreo y pruebas de laboratorio,
con frecuencia no se determina la etiología del dolor
abdominal o del dolor torácico, los pacientes son enviados a sus casas
sin ningún tipo de observación y
regresan a la institución hospitalaria en graves condiciones.
El análisis ex post permite en un alto porcentaje conocer con carácter
de certeza cuál era el diagnóstico correcto. Elementos de prueba tales
como la necropsia, la descripción quirúrgica de los hallazgos
intraoperatorios, la historia clínica que documenta
la evolución del paciente, contienen información que
de haber sido conocida por el médico que cometió el
error diagnóstico, éste no se hubiera presentado. El
conocimiento retrospectivo de los hechos hace mucho
más fácil la tarea de determinar cuál era el diagnóstico correcto, pero
no puede ser el fundamento de la
decisión. El juzgador deberá situarse en el momento
de la atención, cumpliendo con el deber ineludible de
analizar las circunstancias de tiempo, modo y lugar
en las que se encontraba el médico en el momento de
atender al paciente, los signos y síntomas que presentaba el paciente
en ese momento, si estos eran evidentes o si por el contrario fueron
inespecíficos al momento de la consulta, los recursos médicos y ayudas
diagnósticas o la limitación o ausencia de recursos
con que se contaba, la información y los elementos
de juicio que sobresalían en el momento de efectuar el
diagnóstico. Deben examinarse todos los incidentes
que permitan una reconstrucción del entorno en que
la conducta médica se desarrolló con el fin de determinar si el error
diagnóstico se encuentra justificado
o es injustificado. El imperativo de conducta se refiere
a la exigencia de una actividad médica congruente
con la prudencia y la pericia dentro de las circunstancias en que el
médico se vio precisado a actuar.
La Sección Tercera del Consejo de Estado mediante
sentencia 11878 de 10 de febrero de 2000 nos ilustra
al respecto:
“Por otra parte, puede decirse que resulta relativamente fácil juzgar
la conducta médica ex post, ya que
no es difícil encontrar, en la mayor parte de los casos,
los signos que indicaban el diagnóstico correcto. Por
esta razón, el fallador no debe perder de vista que, al
momento de evaluar al paciente, el médico está ante
un juicio incierto, ya que la actividad de la medicina
no puede asimilarse a una operación matemática.
Al respecto, el profesor Ataz López previene sobre la
imposibilidad de imponer a los médicos el deber de
acertar. Así las cosas, lo que debe evaluarse, en cada
caso, es si se utilizaron todos los recursos, esto es, si
se practicaron los procedimientos adecuados para llegar a un
diagnóstico acertado, lo que obliga, en no
pocos eventos, a distinguir entre la responsabilidad
de los médicos y la de las instituciones prestadoras
del servicio de salud, dada la carencia o insuficiencia
de elementos para atender debidamente al paciente.
Al médico no le es cuestionable el error en sí mismo,
sino el comportamiento inexcusable que lo llevó a cometerlo. El error
que exime de responsabilidad no ha
de ser una anomalía en la conducta, sino una equivocación en el juicio,
por lo que se hace necesario investigar si el galeno adoptó todas las
previsiones aconsejadas por la ciencia para elaborar el diagnóstico.”
La vulneración del artículo 34 de la Ley 23 de 1981,
constituye otra de las faltas frecuentes encontradas
en el proceso ético disciplinario médico. Llama la
atención que esta falta es bastante frecuente a pesar
del énfasis que se hace en las facultades de medicina,
durante la formación profesional del futuro médico,
sobre la importancia que tiene la historia clínica en la
adecuada atención al paciente.
El artículo 34 de la Ley 23 establece (2,3):
“ARTICULO 34. La historia clínica es
el registro
obligatorio de las condiciones de salud del paciente.
Es un documento privado sometido a reserva, que
únicamente puede ser conocido por terceros previa autorización del
paciente en los casos previstos por
la Ley.
Conc. D. 3380/81. Art. 23. “El conocimiento que
de la historia clínica tengan los auxiliares del médico
o de la institución en la cual éste labore, no son violatorios del
carácter privado y reservado de ésta”.
La historia clínica elaborada por el médico constituye
un registro de su actuación y corresponde al relato de
eventos y registro de los hallazgos del paciente, que
permite a quien recibe y procesa la información, entregar una opinión
científica o impresión diagnóstica
y con base en ella, solicitar estudios complementarios
e iniciar un tratamiento. En la historia clínica queda
constancia de los pasos que se siguieron para llegar a
esa opinión; de allí la importancia de realizar una descripción
exhaustiva y ordenada de los hechos, con el
objeto de aportar el mayor número de datos para poder llegar a
conclusiones válidas. Además de su carácter científico e investigativo,
la historia clínica adquiere
carácter docente, cumple funciones que permiten tomar decisiones de
índole administrativo e incluso puede tener implicaciones
médico-legales. Por lo anterior,
su práctica es obligatoria, es un documento irremplazable, pertenece al
paciente y debe ser objetiva y veraz,
es decir, debe describir las situaciones como son, libre
de especulaciones (12,13).
La historia clínica incluye elementos fundamentales
como son el interrogatorio o anamnesis y el examen
físico. El primero constituye el punto esencial que refleja el contacto
entre el médico y el paciente; se basa
en la confianza, respeto y sinceridad de ambas partes.
Cuando las circunstancias y condiciones del paciente
no permiten obtener información suficiente sobre la
enfermedad y sus antecedentes, en particular durante la atención de
urgencias, el médico debe acudir a
los familiares o allegados más cercanos, con el fin de
lograr datos más precisos y veraces. El examen físico
constituye la percepción sensorial del médico, debe ser
completo y sus elementos básicos son la inspección,
palpación, percusión y auscultación; los hallazgos deben consignarse en
la historia clínica del paciente.
Una buena historia clínica constituye la mejor prueba para defender al
médico ante una acusación; pero
también, una historia clínica deficiente se convierte en
un elemento que permite evidenciar una conducta negligente por parte
del galeno. De ahí la importancia
de respaldar las decisiones y los actos médicos en este
documento, mediante información clara, legible, precisa y completa.
Finalmente, con relación a las faltas contra la declaración de
principios que rigen la conducta del médico y
que aparecen expresados en el artículo 1º de la Ley 23
de 1981, las normas vulneradas más frecuentemente
corresponden a las enunciadas en los numerales 4, 6 y
9 de dicho artículo, y que se anotan a continuación (2).
“ARTICULO 1. La siguiente
declaración de principios constituye el fundamento esencial para el
desarrollo de las normas sobre Ética Médica.
4- La relación médico- paciente es elemento primordial en la práctica
médica. Para que dicha relación
tenga pleno éxito, debe fundarse en un compromiso
responsable, leal y auténtico, el cual impone la más
estricta reserva profesional.
6. El médico es auxiliar de la justicia en los casos
que señala la ley, ora como funcionario público, ora
como perito expresamente designado para ello. En
una u otra condición, el médico cumplirá su deber
teniendo en cuenta las altas miras de su profesión,
la importancia de la tarea que la sociedad le encomienda como experto y
la búsqueda de la verdad y
solo la verdad.
9. El médico, por la función social que implica el ejercicio de su
profesión, está obligado a sujetar su conducta pública y privada a los
más elevados preceptos
de la moral universal.
En la declaración de principios establecida en el Código de Ética
Médica, se enfatiza sobre la relación médico paciente como elemento
fundamental de la práctica
médica, la reserva profesional y la conducta pública
y privada del profesional, que debe ceñirse a los más
elevados preceptos de la moral universal.
Una de las situaciones más delicadas y denigrantes
para la profesión médica se produce cuando un profesional, abusando de
su posición de autoridad y dominante, resquebraja la confianza del
paciente y manipula su cuerpo y su mente para obtener alguna forma de
acercamiento sexual con quien se encuentra en franca
posición de desventaja. No solamente se transgrede la
barrera de su pudor, sino que se irrumpe en lo más
sagrado de una persona: la intimidad y la libertad, que
constituye la parte interior que solamente cada uno
conoce de sí mismo. Lo íntimo está protegido por el
sentimiento del pudor (14).
La dignidad humana, dentro de la esfera de lo social,
se garantiza en la medida en que se tenga la posibilidad
de conservar su privacidad, entendida como aquel fuero
interno que solo puede interesar al ser humano como
individuo o dentro de un contexto reducido de personas
que, en últimas, está determinada por el consentimiento
de quien es depositario de su existencia (14).
Además de los delitos sexuales, otra de las faltas que
se cometen y son sancionadas de manera ejemplar por
parte del TNEM es la falsedad de documentos. El adecuado ejercicio de
la profesión médica se fundamenta
en la integridad ética del médico en todas sus actuaciones ya que
durante todo su ejercicio profesional adquiere responsabilidades, no
solo con el paciente, sino
también con la profesión, el conocimiento, el gremio,
las instituciones y la sociedad.
Al mentirle a las instituciones sociales de salud con
una falsa incapacidad, un certificado médico falso o
mediante la falsificación de un diploma de especialista, se expone
también la credibilidad e imagen de dichas instituciones, con las
posibles implicaciones sobre
sus pacientes y, habida cuenta de la función social que
el médico desempeña, al no sujetar su conducta pública y privada a los
cánones de la ética médica y a los
preceptos más elevados de la moral universal, afecta
con su comportamiento la imagen de la profesión.
En conclusión, en el TNEM, como tribunal de apelación o de segunda
instancia, la decisión que con mayor
frecuencia se produce es la de sancionar al acusado,
ratificando la decisión tomada por los tribunales seccionales o
imponiendo la suspensión en el ejercicio
profesional de la medicina por un tiempo superior a
seis meses cuando se remite el proceso de acuerdo con
su competencia.
Los actos médicos que llevan con mayor frecuencia a
denuncias y sanciones se asocian con procedimientos
de cirugía estética; sin embargo, en la mayoría de los
casos se ha observado que dichos procedimientos han
sido realizados por profesionales que no han tenido la
formación y por lo tanto no han obtenido el título de
Especialista en Cirugía plástica: Reconstructiva y Estética, y en
condiciones no adecuadas para garantizar
la seguridad del paciente y un buen resultado del procedimiento.
Los artículos de la Ley 23 de 1981 más frecuentemente
vulnerados y que llevan a los tribunales de ética médica a imponer
sanciones, son el 15, 10, 34 y 1, que se
relacionan con: someter al paciente a riesgos injustificados; fallas en
la obtención de consentimiento informado relacionadas con una
inadecuada información
brindada a los pacientes sobre los actos médicos que se
van a realizar; no dedicar el tiempo necesario para realizar un
diagnóstico y establecer la terapéutica correspondiente; fallas en la
elaboración de la historia clínica del paciente; y vulneración de los
principios que rigen
el correcto ejercicio de la medicina. La conducta negligente del
médico, en ocasiones asociada con imprudencia o impericia, constituyen
las conductas que con
mayor frecuencia llevan a los tribunales de ética médica a imponer
sanciones en el ejercicio de la profesión.
Referencias
1. Gamarra Hernández G. Ley 23 de
1981: 40 años de
vigencia. Gaceta Jurisprudencial Tribunal Nacional de
Ética Médica. 2020; 38: 11-17.
2. Congreso de la República. Ley 23
de 1981 (febrero 18).
Por la cual se dictan Normas en Materia de Ética Médica.Bogotá. 1981;.
3. Decreto 3380 de 1981 (noviembre
30). Por el cual se
reglamenta la Ley 23 de 1981.Diario oficial 35914. Bogotá; 1981;.
4. Constitución Política de Colombia.
1991.
5. Congreso de la República. Ley 30
de 1992 (diciembre
28). Por la cual se organiza el servicio público de la Educación
Superior. Bogotá; 1992;.
6. Congreso de la República. Ley 100
de 1993 (diciembre
23). Por la cual se crea el sistema de seguridad social
integral y se dictan otras disposiciones. Diario Oficial
41148. Bogotá;1992;.
7. Congreso de la República. Ley
Estatutaria de Salud: Ley
1751(16 de febrero), “por medio de la cual se regula el
derecho fundamental a la salud y se dictan otras disposiciones”.
Bogotá, 2015.
8. Congreso de la República. Ley 1164
de 2007 (octubre
3). Por la cual se dictan disposiciones en materia de Talento humano en
salud. Bogotá; 2007;.
9. Guzmán Mora F, Franco Delgadillo
E, Saavedra Rojas
E. Derecho Médico Colombiano. Elementos Básicos.
Responsabilidad Ética Médica Disciplinaria. Tomos I a
III. Departamento de Publicaciones de la Universidad
Libre. 1ª. edición, Bogotá. 2006.
10. Gamarra-Hernández G. Medicina
Interna y Especialidades médicas. Gaceta Jurisprudencial Tribunal
Nacional
de Ética Médica. 2020; 39: 11-25.
11. Monsalve V, Navarro D. El
consentimiento informado en
la praxis Médica. Editorial Temis. Bogotá. 2014.
12. Criado Del Rio MT, Seosane Prado
J. Colex. Aspectos
Médico - legales de la Historia Clínica. Editorial Colex.
Madrid. 1999.
13. Ministerio de Salud. Resolución
No. 1995 de 1999Por la
cual se establecen normas para el manejo de la Historia
Clínica. Bogotá: Ministerio de Salud; 2020.
14. Otero Ruiz E, Guzmán Mora JF.
Delitos sexuales en el
acto médico. Gaceta Jurisprudencial Tribunal Nacional
de Ética Médica. 2013;3: 9-20.
Recibido:
Agosto 8, 2020
Aprobado: Septiembre 28, 2020
Correspondencia:
Germán Gamarra Hernández
ggamarra2000@yahoo.com









