Por otra parte, en el año 2012, se presenta el Decreto 1954 en torno al Reporte obligatorio de todos los prestadores a través de las aseguradoras (EAPB) y en el año 2013, el Censo nacional que produce el Sistema de información para EH. Esto se complementa en el año 2015 con la Ley Estatutaria (Ley 1751 de 2015 y su Circular Externa 049 – INS), así como la Resolución 123 sobre el Reporte de hemofilia y otras coagulopatías. Estas normativas surgen a partir de la revisión bibliográfica y el análisis de la información disponible sobre las EH, lo que favorece contar con un listado y su clasificación en nuestro país.
A partir de 2016, se instituyeron Prioridades desde la apuesta de condiciones y procedimientos para el Sistema de Información de pacientes con EH (Decreto 780 de 2016). En el año 2018, con la Resolución 5265, se actualizó el Listado de EH y se estableció la base para la interoperabilidad del Registro Nacional de pacientes con EH. Por último, en el año 2019 se fija el Registro nacional a través de la Resolución 946, por medio de la cual se dictan Disposiciones para el Registro Nacional y la notificación.
Ahora bien, las líneas estratégicas para atención de las EH,que se apoyan en 3 leyes fundamentales -Ley 1392 de 2010, Ley 1438 de 2011 y Ley 1751 de 2015-, tienen como principales componentes: Identificación de personas con EH, Denominación de las EH, Atención sanitaria, Inclusión social, Mecanismos de participación social y Gestión del conocimiento. Todo esto, permite al Ministerio de Salud hacer un control y seguimiento de los casos.
En lo que respecta a la Identificación o registro de las personas con enfermedades huérfanas (RNPEH), conviene destacar los logros de este sistema. En primer lugar, la Resolución 946 de abril de 2019, que define las directrices para identificar a las personas con EH (RNPEH) y la notificación por Sivigila; en segundo lugar, las propuestas directrices orientadas a que las EPS validen la información de las personas con EH identificadas. En contraste, dicho sistema presenta los siguientes retos: por una parte, se encuentra pendiente enviar comunicación de directrices a las EPS para validación de información (Epidemiología) y, por otra, aún falta contar con el registro semanal de las personas con EH (OTIC).

1. Ministro de Salud y Protección Social. Bogotá, Colombia.
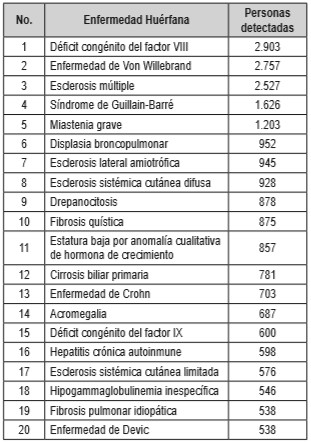
El Registro Nacional de Personas con Enfermedades Huérfanas (RNPEH), integra distintas fuentes: el Censo CAC, el Censo Hemofilia, el MIPRES y el SIVIGILA. En el RNPEH existen 40.900 personas (Tabla 1), de las cuales, 38.211 están vivas y 2.689 han fallecido (a junio 2019). De acuerdo con el tipo de régimen de salud, el 78,5% pertenecen al régimen contributivo, el 16% al régimen subsidiado y el resto se distribuyen entre los regímenes especiales y de excepción.
La distribución de esas enfermedades huérfanas, por departamento, al año 2019, está descrita así: Bogotá 23,9%; Antioquia 18,7%; Valle del Cauca 12,8%; Cundinamarca 5%.
En cuanto a los Mecanismos de participación social, se describen estos logros: realización de la Mesa Nacional de EH en febrero y mayo de 2019; Reactivación de la Mesa Nacional de Hemofilia en junio de 2019 y participación en el Foro de EH en Quindío y Santander. Al mismo tiempo, los retos en este componente son: Definir un plan de trabajo y temporalidad de reuniones, realización de un curso virtual de EH (compromiso Universidad Javeriana) y por último, un plan de movilización social.
En el componente de Inclusión social se destacan los siguientes logros: Implementación de la certificación de discapacidad y registro de localización (Resolución 583 de 2018 y Resolución 246 de 2019), incluye EH; Implementación de la Resolución 1904 de 2017, apoyos y ajustes razonables y salvaguardas de los derechos sexuales y reproductivos para las personas con discapacidad que incluye EH (decisiones informadas). Por otro lado, los retos son: promover la certificación de las personas con EH y discapacidad y apoyar la definición de los criterios de acceso a Indemnización Administrativa de niños víctimas del conflicto armado interno en condición de discapacidad cognitiva o mental, o con alguna EH.
Tabla
1. Registro Nacional de
Enfermedades Huérfanas: Número de personas identificadas por EH

Prosiguiendo el análisis, el componente de Gestión del conocimiento, evidencia logros como la Cooperación nacional e internacional y, en concreto, el Memorando de entendimiento entre Federación Mundial de Hemofilia-MSPS, 2018. Entre los retos para esta gestión se encuentran: Promover la investigación y la educación continuada sobre EH, fomentar los espacios académicos y gestionar el desarrollo de GPC o protocolos o herramientas técnicas que se requieran para EH.
Por último y, en relación con el componente de Atención integral de las EH, tan importante dentro de las estrategias para atención de dichas enfermedades, se destacan los siguientes logros: la Resolución 615 de 2018, “por la cual se establecen las condiciones de habilitación de los centros de referencia para la atención de las EH”; la Metodología para la identificación, selección y ordenamiento para evaluación de ayudas diagnósticas de enfermedades de baja prevalencia (huérfanas, raras), y resultados de su aplicación (2015); y finalmente, la Gestión para el acceso a tecnologías en salud. No obstante, los retos en este campo son: Promover la habilitación de centros de referencia, el Desarrollo conceptual y operativo del modelo de atención, y apoyar la gestión con respecto a la disponibilidad, Registro Sanitario, uso específico y compra centralizada de medicamentos.
Para concluir, el Ministerio de Salud presentó una Propuesta modelo de atención para enfermedades huérfanas (en desarrollo), con los siguientes pasos:
Proceso de atención individual, que implica una contratación para la elaboración de un modelo que contenga: Identificación y diagnóstico del paciente con EH; Registro nacional de pacientes con EH y Direccionamiento a servicios de salud para manejo de la enfermedad huérfana. Todo ello enfocado al logro de cuatro aspectos:
- Promoción y prevención: *Actividades de educación individual y colectiva en componente de EH. *sensibilización y capacitación al personal de salud en diagnóstico y atención de enfermedades huérfanas. Y, *vinculación de la academia y sociedades científicas.
- Diagnóstico: Determinación de guías de atención y pruebas diagnósticas para enfermedades huérfanas. Esto implica hacer pruebas diagnósticas y Confirmación clínica. Registro CUPS.
- Tratamiento: *Manejo ambulatorio: Consulta externa, medicina general, especialidades médicas. *servicios hospitalarios. *Urgencias y prioritaria y, *Telemedicina. Todo lo cual, implica un suministro a través de: Plan de Beneficios. Mipres y Vitales no disponibles.
- Rehabilitación-cuidado paliativo: Definir servicios para rehabilitación con terapias, *Contar con centros de atención especializados. *Garantizar acceso a servicios de rehabilitación, Cuidado paliativo. *Articulación intersectorial para Inclusión social.
En síntesis, es claro que para el Ministerio de Salud, el manejo integral de una Enfermedad Huérfana, implica aplicar la legislación existente e incentivar los centros de excelencia en atención integral de ciertas enfermedades y grupos de enfermedades que así lo ameritan.