Resumen
La valoración médica del daño en colectivos en Colombia parte de precedentes legales que permitan realizar una ponderación del impacto de violencias sociopolíticas, si bien existen metodologías de valoración psicosocial tanto forenses como administrativos, no hay precedentes médicos. El objetivo de la presente revisión es establecer una metodología de abordaje médico para la evaluación forense del daño en colectivos. Metodología: Se realiza una revisión narrativa a partir de los descriptores: salud poblacional, lesiones asociadas a la guerra, refugiados y violencia étnica. Resultados: Se recopila la fundamentación conceptual y metodológica para realizar la valoración médico-legal de colectivos como parte de una valoración integral a partir de elementos socioculturales del colectivo a evaluar y del trabajo conjunto con las demás disciplinas involucradas. La valoración económica de las afectaciones físicas de la violencia se puede realizar a través de las metodologías desarrolladas por diferentes instituciones; para ello se requiere la obtención de información de fallecidos, lesionados, atendidos tanto en el sistema médico como en los sistemas propios; indicadores socioeconómicos específicos; el estado general de salud del colectivo; la calidad de vida ajustada y determinantes sociales de salud. Discusión: Los costos médicos directos y los costos asociados a pérdida de productividad se pueden obtener de acuerdo a la estimación de costos propuesta por WHO y CDC. Si se siguen las recomendaciones sobre la medición de la carga de las lesiones en grupos poblacionales, se deben adelantar revisiones y validaciones de las herramientas para el uso con grupos poblacionales específicos como HUI y EQ-5D. La identificación de los sujetos a valorar se puede hacer mediante una versión de WHODAS 2.0. La medición de la carga de daños puede hacerse a partir de DALYs. Conclusión: La valoración de los impactos en la salud física de los colectivos aporta elementos indispensables en la valoración del daño colectivo.
Palabras Clave: Daño corporal; Evaluación de la Discapacidad; Estado de Salud; Calidad de Vida; Heridas y Lesiones.

1 Médica. MSci
Protección Social (C). Profesional Especializada Forense. Grupo
Nacional de Clínica, Psicología y Psiquiatría.
Instituto Nacional de Medicina Legal y Ciencias Forenses. Bogotá,
Colombia.
2 Médico. Especialista en Medicina Forense. Profesional
Especializado Forense. Coordinador Grupo Nacional de Clínica,
Psicología
y Psiquiatría. Instituto Nacional de Medicina Legal y Ciencias
Forenses. Bogotá, Colombia.
3 Médico. Especialista en Gestión Pública (C). Profesional
Especializado Forense. Grupo Nacional de Clínica, Psicología y
Psiquiatría.
Instituto Nacional de Medicina Legal y Ciencias Forenses. Bogotá,
Colombia.
MEDICAL ASSESSMENT OF DAMAGE IN GROUPS. FORENSIC PROPOSAL IN COLOMBIA
Abstract
The medical assessment of the damage in collectives in Colombia is based on legal precedents that allow a weighting of the impact of sociopolitical violence and, although there are methodologies of psychosocial assessment, both forensic and administrative, there are no medical precedents. The aim of this review is to establish a methodology for forensic medical approach to collective damage assessment. Methodology: A narrative review is made based on the descriptors: population health, injuries associated with war, refugees and ethnic violence. Results: Conceptual and methodological precedents are gathered to carry out the medico-legal assessment of collectivities as part of a comprehensive assessment based on socio-cultural elements of the collectivities to be evaluated, as well as joint work with the other disciplines involved. The economic assessment of the physical affectations of the violence can be carried out through the methodologies developed by different institutions; for this, it is necessary to obtain information about the deceased, the injured, those assessed both in the medical system and in their own ethnic-based systems; specific socioeconomic indicators; the general state of health of the collectivity; adjusted quality of life and social determinants of health. Discussion: Direct medical costs and costs associated with lost productivity can be obtained according to the cost estimate proposed by WHO and CDC. If the recommendations on the measurement of the burden of the lesions in population groups are followed, revisions and validations of the tools should be carried out for use with specific population groups such as HUI and EQ-5D. The identification of the subjects to be assessed can be done through a version of WHODAS 2.0. Measuring the burden of damages can be made from DALYs. Conclusion: The assessment of the impacts on the physical health of the groups provides essential elements in the assessment of collective damage.
Key words: Physical injury; Disability evaluation; health status; quality of life; wounds and injuries.
Introducción
La valoración del daño ha tenido connotaciones diversas, desde la Medicina se ha centrado en el daño corporal y en una parte del daño psíquico de cada individuo. La valoración del daño antijurídico con propósitos de reparación tiene ámbitos amplísimos de experticia. En Colombia, el artículo 90 de la Constitución Política establece que el Estado responderá patrimonialmente por los daños antijurídicos que le sean imputables, causados por la acción o la omisión de las autoridades públicas. En el marco del conflicto armado interno, la Ley 975 de 2005 conocida como de Justicia y Paz, la ley 1448 de 2011 o de víctimas, el Acto Legislativo 01 de 2012 sobre instrumentos jurídicos de justicia transicional y la ley 1922 de 2018 introdujeron el concepto de daño colectivo con propósitos de reparación. El concepto de daño colectivo implica la violación de derechos y bienes de los pueblos y comunidades, entendidos éstos como construcciones sociales creadas entre ellos, lo cual permite reglar sus prácticas y compartir los sentidos que orientan dichas prácticas, así como la generación de identidades (1). El reconocimiento del daño se debe acreditar por medios legalmente aceptados, en ese sentido se han hecho diferentes avances en la valoración sicosocial del daño colectivo en Colombia, tanto en el ámbito forense (2), como en el ámbito administrativo (3).Sin embargo, estas valoraciones no han incorporado las afectaciones físicas que los colectivos pueden tener con ocasión de las muertes y los efectos del trauma, en términos de lo que esto implica para su pervivencia, diversidad, autodeterminación y relaciones sociales construidas y pérdidas. El daño a la salud se entiende como una afectación independiente del daño material o moral, que se concreta en una variación de las condiciones físicas, fisiológicas y sicológicas de la persona que alteran su existencia y su proyecto de vida, y no le permiten interactuar de manera adecuada con sus congéneres como consecuencia del hecho dañino (4). Este daño a la salud individual contempla, por lo tanto, valoraciones físicas y fisiológicas en el ámbito médico-forense y valoraciones psicológicas realizadas por especialistas de la salud mental forense; sin embargo, para los propósitos de la valoración colectiva del daño, no existen referentes de valoración médica del impacto del daño a la salud física en los colectivos. Por lo tanto, el objetivo de esta revisión es recopilar algunos elementos conceptuales y operativos que permitan realizar valoraciones médicas del daño físico en los colectivos y su análisis mediante diferentes metodologías de abordaje, más allá de sumar los daños identificados en valoraciones individuales, para la valoración de casos que no estén dentro de los parámetros de reparación por vía administrativa hasta ahora planteados en el país.
Metodología
Se realiza una revisión en los buscadores PubMed, Scielo y Redalyc con los siguientes descriptores MeSH: (population health; war related injuries; refugees), (population health; war exposure; ethnic violence). Se realizó un tamizaje de los artículos disponibles y se realizaron búsquedas secundarias para configurar una revisión narrativa a partir de la experiencia de los autores, expertos forenses en clínica en el país.
Resultados
Valoración de la afectación de la salud en colectivos
La medición de la salud de los colectivos se nutre de diferentes vertientes: de una parte, de la atención de los refugiados y de otra parte, de la atención de los sobrevivientes de las últimas guerras. Estas vertientes abrieron un campo de rápido crecimiento en investigación y práctica clínica, como un discurso de las ciencias médicas y del comportamiento, basado en las teorías y métodos occidentales. Una tradición que metodológicamente es primero empírica y cuantitativa, con encuestas epidemiológicas o desarrollo de instrumentos psicométricos para el entrevistador clínico o para tamizar los problemas de salud mental. Sin embargo, la aflicción y el sufrimiento son un reto tanto para las ciencias sociales como para la Medicina dada la tendencia a naturalizar la relación entre lo social y los desórdenes políticos o males, como la violencia y el desplazamiento y la experiencia humana de la angustia y signos corporales de desorden (5).
La forma como se aborda el concepto de salud no es universal y puede tener variaciones dependiendo del contexto sociocultural. Algunas personas refugiadas la refieren como un concepto incluyente que integra un balance social y moral con la habilidad física y el estado de ánimo. Más que ser pertinente solo a lo individual, la salud (y su recuperación) está incrustada en relaciones sociales y de reciprocidad (5).
Los procesos de valoración de colectivos con diferencias culturales, entornos de práctica y regiones geográficas, implica que los conceptos actuales de una Medicina en función del tiempo, la eficiencia y la eficacia, deben balancearse frente a los modelos de comportamiento y relaciones jerárquicas que pueden influir en los patrones de atención y la elección de los tratamientos (6). Así mismo, los prejuicios contra poblaciones que han sido históricamente discriminadas, o también la incertidumbre clínica cuando se interactúa con estas poblaciones y las creencias o estereotipos acerca del comportamiento o salud de los grupos a valorar (7).
Los principales grupos que han sido abordados para su valoración física y psicológica son los refugiados y los sobrevivientes de las guerras. Estas poblaciones refieren múltiples síntomas debido a la variedad de tipos de agresiones experimentadas; sin embargo, la significancia de estos síntomas no es clara, debido a que el síndrome de estrés postraumático, la depresión y otros síndromes relacionados, comparten sintomatologías. El reporte de valoraciones físicas y mentales de menores de 18 años, refugiados en las décadas de los 80 y 90 en Estados Unidos, registró hasta un 30% de condiciones médicas de salud física que ameritaban tratamiento médico o quirúrgico; dentro de las patologías reportadas se encontraron alteraciones odontológicas, nutricionales o infecciosas (Hepatitis B, parasitismo, tuberculosis), situaciones que implican utilización de considerable cantidad de recursos, puesto que adicionalmente se trata de condiciones que pueden afectar la salud pública (8). El reporte de valoración de la salud de los inmigrantes y refugiados en Estados Unidos en el mismo período de tiempo confirmó estos hallazgos, además de evidenciar infecciones por VIH y otras patologías (anemia, asma, hipertensión, problemas ortopédicos), aunque también se evidenciaron maniobras para simular patologías o traumas. Por lo tanto, dentro de las recomendaciones para profesionales de la Medicina se incluye la evaluación a los refugiados por experiencias traumáticas, en cuanto a su estado nutricional, enfermedades infecciosas y cáncer (9).
Adicionalmente a las afectaciones generales de los procesos concernientes a la exposición o el desplazamiento ocasionado por los conflictos armados, hay reportes con relación a afectaciones generadas por tortura y otras violaciones específicas, tales como lo reportado en la valoración de la población de camboyanos en la frontera con Tailandia entre 1975 y 1990, cuando se informó de falta de alimentos, agua, refugio y atención médica, lavado de cerebro y trabajo forzado; reporte del asesinato de un familiar o amigo; denuncias de torturas; lesiones y violación o abuso sexual; con variabilidades porcentuales en su presentación y retos por la morbilidad y mortalidad futuras generadas por estos eventos traumáticos (10). La valoración de refugiados sobrevivientes de tortura a finales de los 80 en Estados Unidos, reveló algunos retos para su valoración y atención; entre ellas, la reticencia para hablar acerca de sus experiencias, falta de confianza, ausencia de hallazgos físicos al examen médico por los tiempos transcurridos y los métodos empleados, y complicidad de algunos profesionales de salud para la realización de las torturas (11).
Valoración económica del daño físico en colectivos
El costo de la violencia puede dividirse en costos directos e indirectos. Los costos directos (12) surgen directamente de los actos de violencia y requieren pagos efectivos por parte de individuos o instituciones. Al margen de la Medicina indígena, se pueden dividir en costos médicos y no médicos, dada la importancia de documentar los costos del tratamiento médico para las lesiones resultantes de la violencia. Los costos médicos directos generalmente incluyen aquellos para tratamiento hospitalario, visitas ambulatorias, ambulancia u otro transporte al hospital, honorarios del médico, medicamentos y pruebas de laboratorio; costos que se deben evaluar de acuerdo con la capacidad y presencia institucional, la accesibilidad, talento humano de los servicios médicos con las comunidades indígenas. Los costos directos no médicos incluyen los incurridos por el sistema de justicia penal, como los relacionados con la vigilancia y encarcelamiento, servicios legales, cuidado de crianza y medidas de seguridad privada. Los costos indirectos se refieren a los recursos perdidos y a las oportunidades perdidas resultantes de la violencia, la reducción de la productividad o producción de la víctima.
Los costos indirectos generalmente se calculan a partir del ingreso bruto promedio y la cantidad de tiempo de trabajo perdido como resultado de la violencia, e incluso como salarios específicos por edad / sexo y la productividad reducida de un cuidador. Otros costos tangibles incluyen la pérdida de inversiones en capital social (por ejemplo, educación de la víctima y del perpetrador), costos del seguro de vida, productividad reducida o producción del perpetrador, y costos macroeconómicos (como una reducción en el valor de la propiedad o inversión extranjera debido a la violencia). También se incluyen, en los costos indirectos, los costos intangibles como la reducción de la calidad de vida. La calidad de vida incluye muchos componentes como oportunidades de trabajo, acceso a escuelas y servicios públicos, y participación en la vida comunitaria. En el contexto de la violencia, generalmente se asocia la calidad de vida con la salud, que incluye el dolor y el sufrimiento, tanto de daños físicos como psicológicos, que surgen de incidentes violentos (13). La evaluación de los costos indirectos se pueden realizar a través de la aproximación de capital humano, de costos de fricción y del enfoque de disposición a pagar (14,15). Estas aproximaciones identifican el valor basado en el trabajo asalariado. El “trabajo” también es definido de manera diferencial y hay ciertos “trabajos” que solo un tipo específico de persona puede llevar a cabo, como ocurre en los pueblos indígenas (16).
Estimar el valor de la vida humana puede parecer imposible y poco ético. Es probable que las estimaciones de productividad individual, como una forma de asignar un valor a la vida humana, sean mucho más altas en países de altos ingresos que en países de ingresos bajos o medios (13). Aunque el valor de los pueblos con riesgo inminente de desaparición podría ser incalculable (17).
En 2013, el informe de Desarrollo Humano para América Latina evidenció la pérdida de 331 millones de años de vida, perdidos por los homicidios sucedidos en 2009. Para Colombia se identificó una pérdida de 16 meses de expectativa de vida para la población general, lo cual implica un descenso en el ingreso dejado de percibir de 0,5% del PIB regional y 68 USD en términos de PIB per cápita (18).
La estimación del costo económico de las lesiones asociadas con violencia, requiere datos de incidencia sobre costos. Los datos de incidencia se refieren al número de lesiones violentas a ser consideradas con su costo estimado. Los datos pueden ser desagregados de acuerdo con la intención, severidad, edad y sexo de las víctimas y mecanismos. El costeo podrá incluir información que dé cuenta de la severidad y del mecanismo, tales como la duración de la estadía, el costo promedio por cama-día de hospital, el número de consultas a los pacientes hospitalizados, la edad de fallecimiento, la expectativa de vida promedio y la tasa salarial. La incidencia se multiplica por los costos unitarios para obtener los costos totales. Cuanto más desglosados sean los datos de incidencia y costeo, más precisa será la estimación. Según WHO y CDC los mínimos de información requeridos para hacer las estimaciones de costos se aprecian en la Tabla 1.
Tabla
1. Datos mínimos requeridos para estimar costos
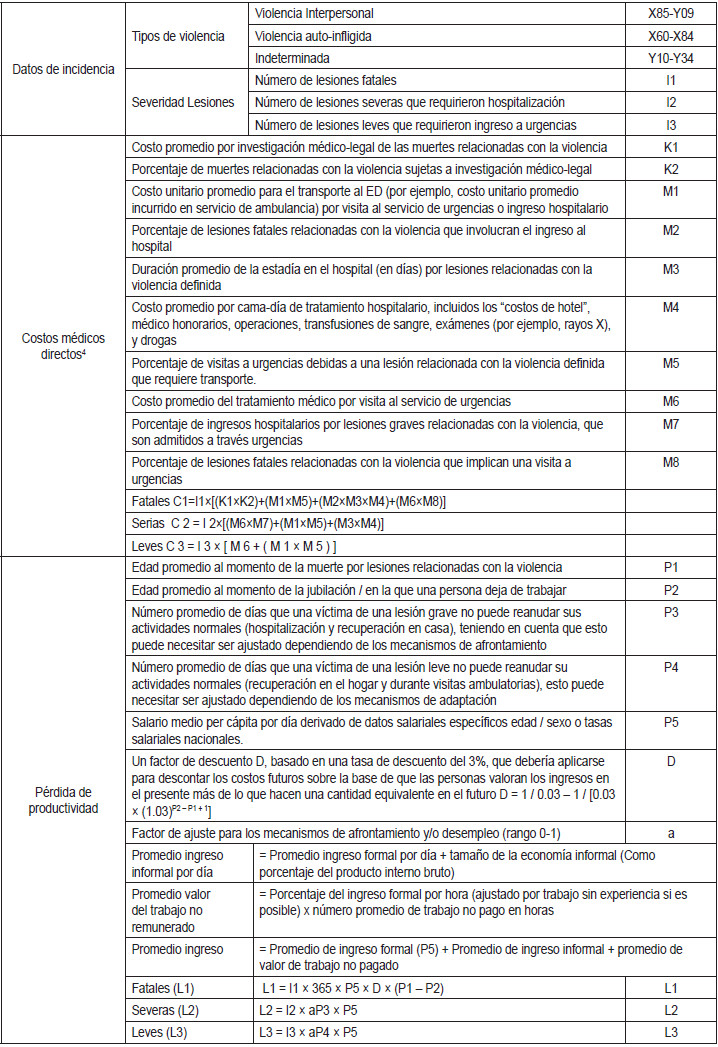

*4 Dentro
de estos costos médicos también se deberá incluir en la medicina
indígena los costos dados por las atenciones de medicina
no facultativa.
Fuente: Construida a partir de Butchart A, Brown D, Khanh-Huynh A. Manual for estimating the economic costs of injuries due to interpersonal and self-directed violence. 4.1 Minimum data requirements, pp. 12-17.
Fuente: Construida a partir de Butchart A, Brown D, Khanh-Huynh A. Manual for estimating the economic costs of injuries due to interpersonal and self-directed violence. 4.1 Minimum data requirements, pp. 12-17.
El número promedio de años perdidos se calcula a partir de la edad promedio al momento de la muerte por lesiones relacionadas con la violencia (datos que se obtendrán de registros hospitalarios y mortuorios) y la edad promedio a la que una persona deja de trabajar. La información sobre días inactivos causados por lesiones leves o graves puede obtenerse de los registros hospitalarios, los registros de los empleadores, los registros de las compañías de seguros y los estudios de casos. En el caso de la fuerza de trabajo informal, la o el investigador puede ver los datos existentes de encuestas de investigación o hacer una estimación basada en datos de una encuesta.
Para calcular el valor promedio de días y años perdidos, las y los investigadores deben tratar de determinar las tasas de salario específicas por edad / sexo y multiplicarlas por el tiempo perdido. En ausencia de datos salariales específicos por edad / sexo, el valor de los días perdidos se puede calcular sobre la base de las tasas salariales nacionales antes de impuestos, según lo publicado por los gobiernos nacionales.
En el proceso de estimación de la pérdida de productividad, las y los investigadores también deberían ser conscientes del posible impacto que los mecanismos de supervivencia pueden tener en los costos. Los mecanismos de afrontamiento son estrategias adoptadas para minimizar los efectos de las enfermedades, las enfermedades o las lesiones en el bienestar de las personas afectadas (por ejemplo, la sustitución del trabajo dentro del hogar). Ignorar los mecanismos de adaptación para mitigar la pérdida de productividad debido a una lesión puede llevar a una sobreestimación y, por lo tanto, es importante considerarlos.
Se deben hacer ajustes por desempleo, teniendo en cuenta las tasas de desempleo. Así como del trabajo informal o no pagado. En el manual de WHO y CDC (13) se puede revisar el paso a paso de la desagregación de la información necesaria para realizar los cálculos; además de los ejercicios de costeo para Brasil, Jamaica y Tailandia. Donde se estableció que en Brasil durante 2004, el costo médico directo de lesiones por violencia (R $ 519 millones) representó alrededor del 0,4% del gasto total de salud, mientras que la pérdida de productividad por lesiones relacionadas con la violencia (R $ 15,5 billones) representó aproximadamente el 12% del total de la salud gasto o 1,2% del PIB. Durante 2006, el costo médico directo de las lesiones debidas a la violencia interpersonal representó aproximadamente el 12% del gasto total en salud de Jamaica (J $ 16.800 millones), mientras que la pérdida de productividad debida a lesiones relacionadas con la violencia interpersonal representó aproximadamente el 160% del gasto total en salud o 4% del PIB y en Tailandia durante 2005, el costo médico directo de las lesiones relacionadas con la violencia representó aproximadamente el 4% del presupuesto total de salud, mientras que la pérdida de productividad debido a lesiones relacionadas con la violencia representó aproximadamente el 0,4% del PIB. Todos estos indicadores se deben caracterizar de manera diferencial para los pueblos indígenas en los que vayan a aplicar.
Aplicación de instrumentos de tamizaje sobre síntomas físicos y tortura
La valoración de la gravedad de las lesiones ha sido medida de diferentes maneras, entre ellas, la capacidad de generar muertes, pero también por los resultados funcionales y la generación de discapacidad; así como por los ingresos a urgencias o las estancias hospitalarias. Aún a pesar que estas dos últimas se impactan por el acceso a los servicios de salud de la población. Las escalas más utilizadas son la Escala Abreviada de Lesiones AIS (19) versión 2005, actualizada en 2008 y en 2015 protegida con derechos patrimoniales por la Asociación para el Avance de la Medicina Automovilística (AAAM), la cual se utiliza por su confiabilidad y validez. Esta escala de predicción se ha validado a través de la Base Nacional de Datos de Trauma en 2006 y se ha establecido una correlación entre los puntajes obtenidos y la mortalidad; sin embargo, no es tan buena prediciendo discapacidad o tiempo de tratamiento.
Actualmente, la Organización Mundial de la Salud ha identificado los siguientes instrumentos para evaluar el estado general de la salud y la valoración de discapacidad (Ver Tabla 2).
La evaluación del WHODAS 2.0 presentó una elevada congruencia interna (coeficiente α de Cronbach: 0,86), una estructura factorial estable; una fiabilidad elevada de las pruebas realizadas en dos ocasiones (coeficiente de correlación intraclase: 0,98); validez simultánea adecuada en la clasificación de los pacientes, en comparación con otros instrumentos reconocidos de medición de la discapacidad; concordancia con las propiedades del modelo de Rasch a través de las poblaciones y buena capacidad de respuesta (es decir, sensibilidad al cambio). Las magnitudes del efecto oscilaron entre 0,44 y 1,38 para diferentes intervenciones sanitarias dirigidas a diversas dolencias. Por lo tanto, satisface la necesidad de contar con un instrumento consistente que se pueda administrar fácilmente para medir el impacto de las enfermedades, controlar la eficacia de las intervenciones y calcular la carga de los trastornos mentales y físicos en diferentes poblaciones (22). La versión en español ha sido validada para diferentes patologías, enfermedad de Parkinson (23), lesión medular en Bogotá (24), enfermedades psiquiátricas (25,26).
Tabla
2. Instrumentos para evaluar el estado general de la salud y la
discapacidad
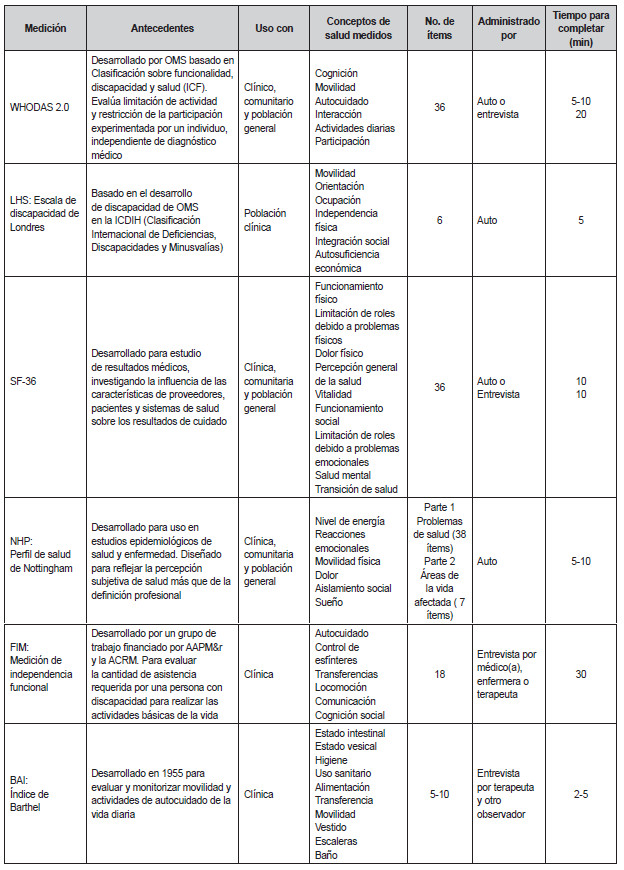

Tomada de
WHO. Measuring Health and Disability Manual for WHO Disability
Assessment Schedule WHODAS 2.0. Tabla 1.1.
Instrumentos genéricos de evaluación del estado de salud y la
discapacidad. p. 7 (20, 21)
La revisión de los instrumentos para evaluar calidad de vida relacionada con salud de pacientes lesionados
Las recomendaciones del grupo europeo de estudio sobre discapacidad relacionada con las lesiones estableció que el punto de partida era la definición de la población a estudiar, definir claramente los tipos de lesiones y la gravedad de las mismas a partir de clasificaciones internacionales aceptadas. Para clasificar severidad sugieren ISS y NISS y para la elección de escalas de medición de discapacidad asociada a lesiones recomiendan el uso del EQ-5D en combinación con HUI3; si hay un grupo específico de lesiones sumar un instrumento específico. Se recomienda usar un diseño longitudinal con evaluaciones múltiples a lo largo del tiempo, a 1, 2, 4 y 12 meses después de la lesión, que deben extenderse de acuerdo al tipo de lesión. Se debe tener una valoración retrospectiva del estado de salud previo a la lesión. Y para efectos de recolección de la información utilizar las definiciones y clasificaciones internacionales, desarrollar estrategias para pacientes que no pueden hacer auto reportes y establecer los mecanismos para obtener la información durante el seguimiento (27). Se adelantaron estudios por país y en poblaciones específicas siguiendo esa metodología, como el de niñez y adolescencia en 8 países europeos (28).
Históricamente se han desarrollado diferentes escalas de medición de la carga de las lesiones sobre las poblaciones. En la tabla 3, se presentan algunas métricas utilizadas.
Inicialmente, se hacía medición de las muertes y la carga asociada, posteriormente se extendió hacia las consecuencias de las lesiones no fatales y finalmente se integraron las dos. Aunado a la necesidad de desarrollar una métrica única que integre los cambios en la longevidad con cambios en la discapacidad, la funcionalidad, el dolor y la angustia emocional ha sido enfatizada. El Índice de Servicios de Salud (HUI), la Medida de Limitación de Salud y Actividad, y la FCI parecen estar más cerca de la métrica ideal para lesiones.
Tabla
3. Métricas usadas para establecer la carga de las lesiones en
poblaciones
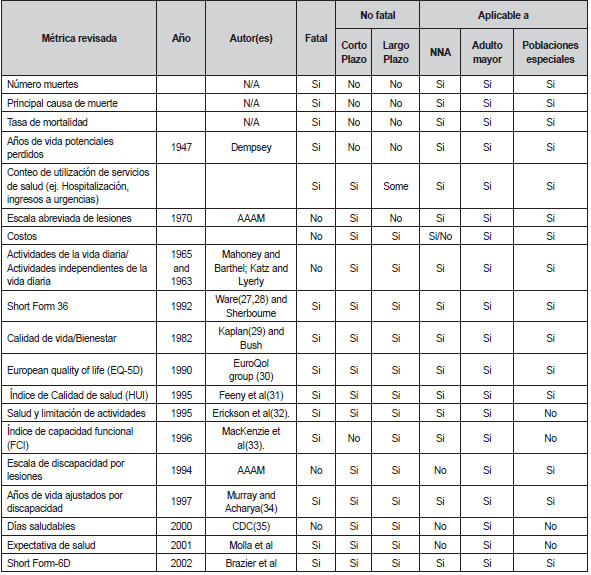

Tomada
de: Measuring the Public Health Impact of Injuries. Tabla 1 y Tabla 2
(38)standardised approach. Methods We surveyed
respondents in two ways: household surveys of adults aged 18 years or
older (face-to-face interviews in Bangladesh, Indonesia, Peru,
and Tanzania; telephone interviews in the USA.
El desarrollo de la medición de “well years”, años de bienestar evalúa el efecto de una catástrofe sobre el número de muertes y los efectos de disfunción parcial en los sobrevivientes. De tal forma que un año de bienestar puede definirse conceptualmente como el equivalente a un año de vida completamente saludable o un año de vida sin síntomas de disfunción y problemas relacionados con la salud. Esta medición puede ser útil en establecer la reducción de la calidad de vida relacionada con la salud y con la evaluación de programas de atención y rehabilitación (31). Es de notar que este modelo es igualitario y trata a todas las personas con un valor social equivalente. Esta y todas las métricas relacionadas en la tabla se desarrollaron teniendo en cuenta aplicaciones individuales y poblacionales; sin embargo, los años de vida ajustados por discapacidad (DALY por sus siglas en inglés) se desarrollaron solo para aplicaciones de nivel poblacional, más específicamente, para el esfuerzo de la Organización Mundial de la Salud de definir la carga mundial de enfermedad.
La unidad de medida “años de vida ajustados por discapacidad (DALY)”, se utiliza para cuantificar la carga de enfermedades, de lesiones y factores de riesgo en poblaciones humanas. Se basa en principios económicos y éticos convincentes y puede orientar las políticas hacia un cuidado de salud equitativo. Los DALY se basan en un principio de equidad dentro de un conjunto de información que comprende las condiciones de salud de las personas, diferenciadas únicamente por edad y sexo (36). Los DALY son el resultado de agregar datos de esperanza de vida a otra métrica basada en preferencias que combina valores para siete categorías de discapacidad que abarcan 22 indicadores de estado de salud. No se basa en el auto reporte de pacientes sobre su estado general de salud, sino sobre los datos epidemiológicos de enfermedad y lesiones, así como en el nivel de discapacidad esperado de acuerdo a la región geográfica. Representan la pérdida por mortalidad prematura y se calculan multiplicando el número de casos fatales por la esperanza de vida individual esperada (cantidad de años futuros que se esperaba que viviera la víctima de la lesión fatal si no hubiera fallecido). Los años vividos con discapacidad representan el tiempo saludable que se pierde cuando se vive con una discapacidad y se calcula multiplicando el número de casos (estimados a partir de los datos de incidencia), el peso por discapacidad y la duración hasta la recuperación o la muerte. Esto se aprecia en la Figura 1.
La medición de la carga colectiva de la enfermedad con años de vida ajustados por discapacidad (DALYs por su sigla en inglés), requiere pesos de discapacidad que cuantifiquen las pérdidas de salud por todas las consecuencias no fatales de la enfermedad y la lesión; se pueden reportar resultados altamente consistentes en muestras con diferentes entornos culturales (38). En 2004, la tasa estandarizada de DALYs en los países de ingresos bajos y medianos era más del triple que en los países de altos ingresos, mientras que la diferencia en las tasas de mortalidad era solo 2 veces mayor (40).
El instrumento EuroQol ha sido utilizado en estudios poblacionales mediante el uso de cuestionarios auto administrados enviados por correo, se realizó un análisis de regresión multivariado, el cual demostró que la duración de la estancia, el tipo de lesión, el nivel de educación y el ingreso a la unidad de cuidados intensivos parecen ser factores predictores significativos de la duración de la ausencia y el regreso al trabajo (41).
Figura
1. Valoración de los resultados de lesiones fatales
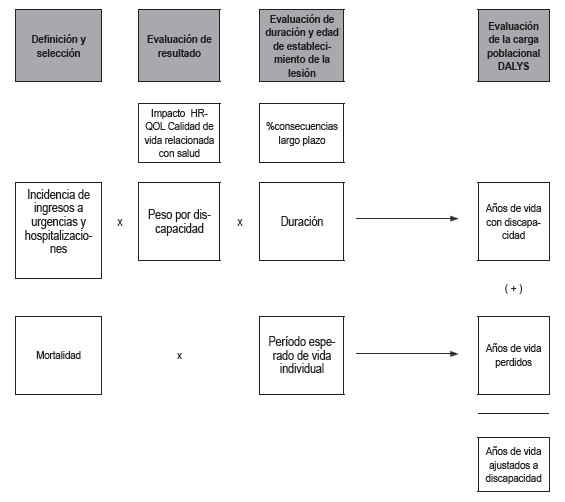

Figura 1. Tomada de: Marco
conceptual para la evaluación y valoración de los resultados de
lesiones fatales y no mortales. Measuring the
Population Burden of Fatal and Nonfatal Injury (39)
Los efectos de las armas de fuego
sobre los individuos
están medidos por el Comité Internacional de la Cruz
Roja (42). En los colectivos también se pueden medir
al evaluar una serie de factores, que incluyen:
Hay estudios epidemiológicos que establecen criterios para evaluar el uso de las armas de fuego que causan lesiones superfluas y sufrimiento innecesario (43,44).
Se han hecho esfuerzos para identificar los determinantes específicos para países enteros como España (47, 48). En Colombia, se han desarrollado esfuerzos estadísticos tales como la Encuesta Nacional de Calidad de Vida (49) y el Censo Nacional Agropecuario que pueden dar cuenta de los determinantes más específicos para grupos poblacionales identificados.
Establecer matrices de evaluación de las condiciones de salud, desde esta perspectiva, puede generar dificultades en la valoración de ciertos colectivos particulares, por su especial conformación o por su vulnerabilidad y dificultad en tener registros de información. Adicionalmente, para grupos indígenas se han establecido determinantes sociales diferentes a los identificados para otros grupos como se aprecia en la Tabla 4.
Sin embargo, también hay esfuerzos para identificar los determinantes sociales específicos para pueblos indígenas, como en Australia (51) y Canadá (52).
El propósito fundamental de la valoración médica del daño físico en colectivos es la estimación de los costos con propósitos de reparación, de ahí que se precise la revisión de los diferentes modelos y la información que se demanda para su cálculo, así como los factores que requieren validación en el contexto de la valoración colectiva del daño en Colombia. Para ello se deberá establecer un plan que incluya las actividades a realizar por los equipos médicos que aborden estas valoraciones. Entre ellas se encuentran la revisión de registros documentales obtenidos de los servicios formales de atención en salud y complementarlos con las entrevistas de los prestadores de servicios propios de las comunidades; también la revisión de los registros periciales forenses que se hayan realizado previamente; y por último, la valoración física forense de los individuos afectados. Todo esto en un contexto intercultural que permita asegurar condiciones de seguridad, privacidad y dotación suficientes para su realización. El principio de acción sin daño deberá ser eje rector de las valoraciones, de tal manera que no se generen nuevas afectaciones a los individuos ni al colectivo por desplazamientos excesivos y cambios en las condiciones de vida para lograr la valoración, entre otros.
- La mortalidad causada por un sistema de armas en el campo (en términos militares, aquellos “muertos en acción”)
- La proporción de víctimas que mueren después de llegar a un centro médico (“murió de heridas”)
- La mortalidad hospitalaria
- La cantidad de días que los sobrevivientes deben permanecer en el hospital
- La cantidad de operaciones que requieren
- La cantidad de unidades de sangre que necesitan durante el tratamiento
- La discapacidad residual entre los sobrevivientes.
Hay estudios epidemiológicos que establecen criterios para evaluar el uso de las armas de fuego que causan lesiones superfluas y sufrimiento innecesario (43,44).
Determinantes sociales de la salud
Desde el planteamiento de los determinantes de la salud en la década de los noventa (45), donde la edad, el sexo y factores constitucionales no eran modificables, la transformación de los factores individuales de hábitos de vida eran la última etapa a modificar; antes se debían hacer esfuerzos para modificar las condiciones materiales y sociales en las cuales la gente vive y trabaja, determinadas por el saneamiento ambiental, la vivienda, la educación, los servicios de salud y la agricultura, además de la posibilidad de trabajar. Y en general sobre las condiciones ambientales, socioeconómicas y culturales. Se generó el modelo de determinantes sociales de la salud adoptado por la Organización Mundial de la Salud, para desarrollar líneas de acción desde condiciones estructurales de la sociedad hasta influencias más inmediatas, en todos los niveles, mundiales y locales, en todo el gobierno, que incluya a todos los interesados, de la sociedad civil y el sector privado (46).Se han hecho esfuerzos para identificar los determinantes específicos para países enteros como España (47, 48). En Colombia, se han desarrollado esfuerzos estadísticos tales como la Encuesta Nacional de Calidad de Vida (49) y el Censo Nacional Agropecuario que pueden dar cuenta de los determinantes más específicos para grupos poblacionales identificados.
Establecer matrices de evaluación de las condiciones de salud, desde esta perspectiva, puede generar dificultades en la valoración de ciertos colectivos particulares, por su especial conformación o por su vulnerabilidad y dificultad en tener registros de información. Adicionalmente, para grupos indígenas se han establecido determinantes sociales diferentes a los identificados para otros grupos como se aprecia en la Tabla 4.
Sin embargo, también hay esfuerzos para identificar los determinantes sociales específicos para pueblos indígenas, como en Australia (51) y Canadá (52).
Discusión
La revisión sobre los fundamentos de la valoración del daño a la salud física en colectivos, identifica antecedentes sobre las posibles afectaciones de salud física que pueden sufrir los colectivos expuestos a condiciones de violencia sociopolítica, así como las dificultades y retos que implica su valoración. La revisión de las experiencias realizadas previamente permite anticipar el hallazgo de patologías físicas desencadenadas a partir de los hechos victimizantes, que han recibido o no manejo; con una fuerte asociación y mezcla con afectaciones de la esfera psíquica que deberán ser identificadas y desagregadas para lograr diagnósticos y propuestas de manejo. Dentro de las enfermedades posibles estarán las infecciosas, alteraciones nutricionales, metabólicas y postraumáticas. El diálogo intercultural previo, a través de equipos de avanzada de antropología social, permitirá establecer lenguajes comunes de entendimiento frente a lo que significan los síntomas y las afectaciones generadas.El propósito fundamental de la valoración médica del daño físico en colectivos es la estimación de los costos con propósitos de reparación, de ahí que se precise la revisión de los diferentes modelos y la información que se demanda para su cálculo, así como los factores que requieren validación en el contexto de la valoración colectiva del daño en Colombia. Para ello se deberá establecer un plan que incluya las actividades a realizar por los equipos médicos que aborden estas valoraciones. Entre ellas se encuentran la revisión de registros documentales obtenidos de los servicios formales de atención en salud y complementarlos con las entrevistas de los prestadores de servicios propios de las comunidades; también la revisión de los registros periciales forenses que se hayan realizado previamente; y por último, la valoración física forense de los individuos afectados. Todo esto en un contexto intercultural que permita asegurar condiciones de seguridad, privacidad y dotación suficientes para su realización. El principio de acción sin daño deberá ser eje rector de las valoraciones, de tal manera que no se generen nuevas afectaciones a los individuos ni al colectivo por desplazamientos excesivos y cambios en las condiciones de vida para lograr la valoración, entre otros.
Tabla
4. Determinantes sociales de la salud en colectivos
particulares
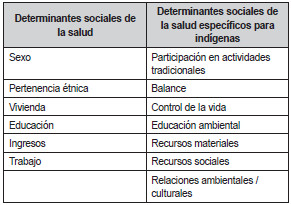

Tomada de: Appiah-Kubi T. Social
Determinants of Aboriginal
Peoples’ Health in Canada (50).
Los aspectos a valorar parten del encuadre temporal de los hechos, de las características socioculturales del colectivo, de la identificación de las afectaciones en términos de incidencia de los diferentes tipos de violencias, la identificación de las lesiones fatales y de la severidad de las lesiones no fatales; los costos médicos directos y los costos asociados a pérdida de productividad, de acuerdo a la estimación de costos propuesta por WHO y CDC.
Si se siguen las recomendaciones sobre la medición de la carga de las lesiones en grupos poblacionales, se deben adelantar revisiones y validaciones de las herramientas para el uso con grupos poblacionales específicos. La recomendación europea apunta hacia usar el EQ-5D, instrumento utilizado en español en algunos estudios (53-57) y el HUI3 que también ha sido adaptado culturalmente y validado para ser usado en español (58–60). Se deberán seguir metodologías apropiadas de adaptación cultural especialmente con el HUI3.
Se considera que dentro de los instrumentos para identificar los sujetos a valorar del colectivo, se puede usar la adaptación, consultada previamente con las comunidades, del WHODAS 2.0 versión en español por su congruencia, estabilidad, fiabilidad, sensibilidad, fácil administración y validez en poblaciones colombianas.
La medición de carga de los daños en las poblaciones se podrá hacer mediante DALYs para cada colectivo, previa recolección de la información requerida; así como un análisis de determinantes sociales de la salud específicos para el colectivo valorado.
Conclusión
La valoración física médica del daño en colectivos en Colombia y la adopción de diferentes instrumentos para su ponderación y análisis es un aporte mensurable para la valoración integral de los colectivos. Ella incluye aspectos sociales, culturales y psicológicos en el marco de procesos de justicia transicional, tanto en Colombia como en otros países que enfrenten procesos de conflicto armado interno, en entornos específicos de colectivos especialmente vulnerables.Conflicto de interés
Los autores declaran no tener ningún conflicto de interés.Financiación
Este manuscrito es parte del proceso de construcción de la metodología de valoración del daño en colectivos, financiado por el Instituto Nacional de Medicina Legal y Ciencias Forenses. Agradecimientos Se agradecen los aportes de los y las profesionales del Grupo Nacional de clínica, psiquiatría y psicología del Instituto Nacional de Medicina Legal y Ciencias Forenses.Referencias
1. Centro Nacional de
Memoria Histórica. Memorias, territorio y luchas campesinas. Aportes
metodológicos para
la caracterización del sujeto y el daño colectivo con población
campesina en la región caribe desde la perspectiva de memoria histórica
(Documento de trabajo) [Internet]. Bogotá, Colombia; 2015 [cited 2018
Oct 2]. 132
p. Available from:
http://www.centrodememoriahistorica.gov.co/descargas/informes2015/memoriaTerritorioLuchas/memoria-territorio-luchas.pdf
2. Lozano N, Guerrero A. Manual de buenas prácticas en
evaluación psicosocial colectiva. 1st ed. Instituto Nacional de
Medicina Legal y Ciencias Forenses, editor. Bogotá, Colombia: Imprenta
Nacional; 2010. 58 p.
3. Unidad para la atención y reparación integral a las víctimas.
Modelo de reparación colectiva [Internet]. Bogotá, Colombia; 2018
[cited 2018 Nov 1]. Available from:
https://www.unidadvictimas.gov.co/sites/default/files/documentosbiblioteca/libromrcdigitalold.pdf
4. Gil-Botero E. El daño a la salud en Colombia-retos frente a su
delimitación, valoración y resarcimiento. Rev Digit Derecho Adm
[Internet]. 2012 [cited 2019 Mar 26];
(8): 89–145. Available from:
https://revistas.uexternado.edu.co/index.php/Deradm/article/view/3385/3554
5. Ahearn FL. Psychosocial wellness of refugees. 1st ed.
Chatty D, Beyani C, editors. New York: Berghahn Books;
2000. 251 p.
6. Bern C, Maguire J, Alvar J. Complexities of Assessing
the Disease Burden Attributable to Leishmaniasis. PLoS
Negl Trop Dis [Internet]. 2008; 2 (10): e313. Available from:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2569207/
7. Balsa AI, Mcguire TG. Prejudice, clinical uncertainty and
stereotyping as sources of health disparities. J Health
Econ [Internet]. 2003 [cited 2018 Feb 28]; 22: 89–116.
Available from:
http://rwj.harvard.edu/papers/mcguire.pdf
8. Meropol SB. Health Status of Pediatric Refugees in
Buffalo, NY. Arch Pediatr Adolesc Med [Internet]. 1995
Aug 1 [cited 2018 Mar 20]; 149 (8): 887. Available from:
https://goo.gl/AuvLJE
9. Gavagan T, Brodyaga L. Medical care for immigrants
and refugees. Am Fam Physician [Internet]. 1998 [cited
2018 Mar 20]; 57 (5): 1061–1068. Available from: https://goo.gl/oJ2hoo
10. Mollica RF, Donelan K, Tor S, Lavelle J, Elias C, Frankel
M, et al. The Effect of Trauma and Confinement on
Functional Health and Mental Health Status of Cambodians Living in
Thailand-Cambodia Border Camps.
JAMA J Am Med Assoc [Internet]. 1993 Aug 4 [cited
2018 Mar 20]; 270 (5): 581. Available from: https://goo.gl/FoFJKm
11. Chester B, Holtan N. Cross-cultural Medicine A Decade
Later Working With Refugee Survivors of Torture. Crosscultural Med
[Internet]. 1992 [cited 2018 Mar 20]; (157):
301–4. Available from: https://goo.gl/wZs8wk
12. Kuchler F, Golan E. Assigning Values to Life: Comparing
Methods for Valuing Health Risks [Internet]. 1999 [cited
2018 Mar 23]. Available from: https://goo.gl/rfSmQn
13. Butchart A, Brown D, Khanh-Huynh A. Manual for estimating the
economic costs of injuries due to interpersonal and self-directed
violence [Internet]. WHO, editor.
2008 [cited 2018 Mar 23]. 57 p. Available from: https://goo.gl/auFWQr
14. Ripari N, Msocoso N, Elorza M. Lecturas de economía.
[Internet]. Vol. 0, Lecturas de Economía. Universidad de
Antioquia, Facultad de Ciencias Económicas, Departamento de Economía;
1980 [cited 2018 Mar 27]. 253-282
p. Available from: https://goo.gl/GksHFk
15. Instituto de Evaluación de Tecnologías de salud,
Gesaworld, Universidad CES. Guìa para la evaluación
de tecnologías de Salud ETS en IPS Clasificación de
los costos [Internet]. 2006 [cited 2018 Mar 27]. Available
from: https://goo.gl/TN2XvM
16. Sánchez Botero E. El peritaje antropológico. Justicia en
clave cultural. [Internet]. 1a. Bogotá, Colombia; 2010
[cited 2018 Jun 14]. 350 p. Available from: www.gtz.de/colombia
17. Corte Constitucional de Colombia. Auto 004/09 [Internet].
Bogotá, Colombia; 2009 [cited 2018 Jun 14]. Available from:
http://www.corteconstitucional.gov.co/relatoria/autos/2009/a004-09.htm
18. PNUD P de las NU para el D. Informe Regional de Desarrollo
Humano para América Latina 2013-2014 | UNDP
[Internet]. Centro Regional de Servicios para América
Latina y el Caribe, Dirección Regional para América Latina y el Caribe,
Programa de las Naciones Unidas para
el Desarrollo (PNUD), editors. 2013 [cited 2018 Mar 27].
285 p. Available from: https://goo.gl/wfmE4T
19. Gennarelli TA, Wodzin E. AIS 2005: A contemporary injury scale.
Injury [Internet]. 2006 Dec [cited 2018 Mar 22];
37 (12): 1083–91. Available from: https://goo.gl/1iz2uK
20. Üstün by T, Kostanjsek N, Chatterji S, Rehm J. Measuring Health
and Disability Manual for WHO Disability
Assessment Schedule WHODAS 2.0 [Internet]. World
Health Organization. 2010 [cited 2018 Mar 20]. 152 p.
Available from: https://goo.gl/59b6ZC
21. OMS Organización Mundial de la Salud, Servicio Nacional de
Rehabilitación. Medición de la Salud y la Discapacidad Manual para el
Cuestionario de Evaluación de la
Discapacidad de la OMS WHODAS 2.0 [Internet]. 2015
[cited 2018 Mar 21]. 153 p. Available from: https://goo.gl/9BUpD4
22. Üstün B, Chatterji S, Kostanjsek N, Rehm J, Kennedy
C, Epping-Jordan J, et al. Evolución del Programa de
evaluación de la discapacidad 2.0 de la Organización
Mundial de la Salud [Internet]. WHO. World Health Organization; 2013
[cited 2018 Mar 21]. Available from:
https://goo.gl/Kxo5qi
23. Serrano P, Mafla D. Validación de la escala WHODAS
2.0 (World Health Organization Assessment Schedule)
en pacientes con enfermedad de Parkinson que acuden
a consulta externa del servicio de neurología [Internet].
Pontificia Universidad Católica del Ecuador; 2013 [cited
2018 Mar 21]. Available from: https://goo.gl/w2b5Rf
24. Acosta M, Parra S, Quino A. Modelo predictivo del grado
de discapacidad en adultos con lesión medular de Bogotá (Colombia):
resultados desde el WHO-DAS II [Internet]. Universidad Autónoma de
Manizalez; 2012 [cited
2018 Mar 21]. Available from: https://goo.gl/LEJ7Ci
25. Martínez Taboas A, Medina Sustache E, González Díaz
DY, Prats Aparicio AC, Garrahan Viejo AM, García JDJ,
et al. El WHODAS 2.0 en Puerto Rico: Psicometría y su
relación con la escala de evaluación de actividad global
con pacientes psiquiátricos. Salud Soc [Internet]. 2017
Apr [cited 2018 Mar 21]; 8 (1): 82–93. Available from:
https://goo.gl/sKZhyQ
26. Konecky B, Meyer EC, Marx BP, Kimbrel NA, Morissette SB. Using
the WHODAS 2.0 to assess functional disability associated with DSM-5
mental disorders. Am J
Psychiatry [Internet]. 2014 Aug [cited 2018 Mar 21]; 171
(8): 818–20. Available from: https://goo.gl/NUp56r
27. Van Beeck EF, Larsen CF, Lyons RA, Meerding W-J,
Mulder S, Essink-Bot M-L. Guidelines for the Conduction
of Follow - up Studies Measuring Injury - Related Disability. J Trauma
[Internet]. 2007 [cited 2018 May 3]; 62 (2):
534–50. Available from: http://www.eurosafe.eu.com/uploads/inline-files/
Guidelines for the conduction of follow-up studies
measuring injuries-related disability.pdf
28. Polinder S, Haagsma JA, Toet H, Brugmans MJ, Van
Beeck EF. Burden of injury in childhood and adolescence in 8 European
countries. [cited 2018 Mar 21]; Available from:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2824737/pdf/1471-2458-10-45.pdf
29. Ware JE, Sherbourne CD. The MOS 36-Item ShortForm Health Survey
(SF-36) I. Conceptual Framework
and Item Selection. Med Care [Internet]. 1992 [cited
2017 Jun 9]; 30 (6). Available from:
http://82.228.67.28/WebDAV/data/DOM/Echelles/Ware-MC1992.pdf
30. Ware JJ. SF-36 health survey update. Spine (Phila Pa
1976) [Internet]. 2000; 25 (24): 3130–9. Available from:
https://goo.gl/6CThRs
31. Kaplan RM, Bush JW. Health-related quality of life measurement for
evaluation research and policy analysis.
Heal Psychol [Internet]. 1982 [cited 2018 Mar 21]; 1 (1):
61–80. Available from: https://goo.gl/PHstVx
32. EuroQol Group. EuroQol--a new facility for the measurement of
health-related quality of life. Health Policy
[Internet]. 1990 Dec [cited 2018 Mar 21]; 16 (3): 199–
208. Available from: http://www.ncbi.nlm.nih.gov/pubmed/10109801
33. Horsman J, Furlong W, Feeny D, Torrance G. The Health
Utilities Index (HUI): concepts, measurement properties
and applications. Health Qual Life Outcomes [Internet].
2003 Oct 16 [cited 2018 Jan 25]; 1: 54. Available from:
http://www.ncbi.nlm.nih.gov/pubmed/14613568.
34.
Erickson P, Wilson R, Shannon I. Years of Healthy Life.
[cited 2018 Mar 21]; Available from: https://goo.gl/Jm2rfB
35.
MacKenzie E, Damiano A, Miller T, Luchter S. The Development of the
Functional Capacity Index : Journal of
Trauma and Acute Care Surgery [Internet]. Journal of Trauma and Acute
Care Surgery. 1996 [cited 2018 Mar
21]. p. 799–807. Available from: https://goo.gl/vBkskV
36. Murray CJL, Acharya AK. Understanding DALYs. J
Health Econ [Internet]. 1997 Dec 1 [cited 2018 Mar 21];
16 (6): 703–30. Available from: https://goo.gl/TynYQL
37. Moriarty DG, Zack MM, Kobau R. The Centers for Disease Control
and Prevention’s Healthy Days Measures
– Population tracking of perceived physical and mental
health over time. Health Qual Life Outcomes [Internet].
2003 Sep 2 [cited 2018 Mar 21]; 1 (1): 37. Available
from: https://goo.gl/9efKqS
38. Salomon JA, Hogan DR, Gagnon MM, Sudfeld ScM C,
Weisskopf MG, Humanitarian Initiative H, et al. Common values in
assessing health outcomes from disease
and injury: disability weights measurement study for the
Global Burden of Disease Study 2010. Lancet [Internet].
2012 [cited 2018 Jan 15]; 380 (380): 2129–43. Available
from: https://goo.gl/Cg1kCq
39. Polinder S, Haagsma JA, Lyons RA, Gabbe BJ, Ameratunga S, Cryer
C, et al. Measuring the Population
Burden of Fatal and Nonfatal Injury. Epidemiol Rev [Internet]. 2012 Jan
1 [cited 2018 Mar 21];34(1):17–31.
Available from: https://goo.gl/wjd7y6
40. Chandran A, Hyder AA, Peek-Asa C. The Global Burden
of Unintentional Injuries and an Agenda for Progress.
2010 [cited 2018 Mar 21]; 32. Available from: https://goo.gl/qEoeSa
41. Meerding WJ, Looman CWN, Essink-Bot M-L, Toet H,
Mulder S, van Beeck EF. Distribution and Determinants
of Health and Work Status in a Comprehensive Population of Injury
Patients. J Trauma Inj Infect Crit Care
[Internet]. 2004 Jan [cited 2018 Mar 21]; 56 (1): 150–
61. Available from: https://insights.ovid.com/crossref?an=00005373-200401000-00025
42. Coupland R. The Red Cross Wound Classification [Internet]. 1991
[cited 2018 Mar 27]. 18 p. Available from:
https://goo.gl/u7s7ve
43. Coupland RM. The Effect of Weapons: Defining Superfluous Injury
and Unnecessary Suffering. A1 Med Glob
Surviv [Internet]. 1996 [cited 2018 Mar 27]; 33. Available
from: https://goo.gl/hLazU6
44. Committee of the Red Cross I. The SIrUS Project;
Towards a determination of which weapons cause
"superfluous injury or unnecessary suffering"
[Internet]. Geneve; 1997 [cited 2018 Mar 27]. Available
from: https://goo.gl/VQ9Eoo
45. Dahlgren G, Whitehead M. Policies and strategies to
promote social equity in health [Internet]. Estocolmo;
1991 [cited 2018 Jul 4]. Available from:
https://core.ac.uk/download/pdf/6472456.pdf
46. Organización Mundial de la Salud. Comisión sobre Determinantes
Sociales de la Salud [Internet]. Geneve;
2007 [cited 2018 Jul 4]. Available from:
http://apps.who.int/iris/bitstream/handle/10665/69671/interim_statement_spa.pdf?sequence=1&isAllowed=y
47. Pérez G, Rodríguez-Sanz M, Domínguez-Berjón F, Cabeza E,
Borrell C. Indicadores para monitorizar la evolución de la crisis
económica y sus efectos en la salud y
en las desigualdades en salud. Informe SESPAS 2014.
Gac Sanit [Internet]. 2014 Jun 1 [cited 2018 Jul 5]; 28:
124–31. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0213911114000922
48. Cabrera-León A, Daponte Codina A, Mateo I, ArroyoBorrell E,
Bartoll X, Bravo MJ, et al. Indicadores contextuales para evaluar los
determinantes sociales de la
salud y la crisis económica española. Gac Sanit [Internet]. 2017 May 1
[cited 2018 Jul 5]; 31 (3): 194–203.
Available from: http://linkinghub.elsevier.com/retrieve/
pii/S0213911116301388
49. Departamento Administrativo Nacional de Estadística.
Encuesta Nacional de Calidad de Vida - ECV 2016 [Internet]. Bogotá;
2016 [cited 2018 Jul 5]. Available from:
https://formularios.dane.gov.co/Anda_4_1/index.php/
catalog/456/export
50. Appiah-Kubi T. Social Determinants of Aboriginal
Peoples’ Health in Canada [Internet]. 2015 [cited 2018
Jul 4]. p. 5. Available from:
http://www.healthyweightsconnection.ca/ModuleFile/resource?id=3368
51. Commonwealth of Australia. Aboriginal and Torres Strait
Islander Health Performance Framework 2014 Report
[Internet]. Canberra; 2015 [cited 2018 Jul 4]. Available from:
https://www.pmc.gov.au/sites/default/files/
publications/Aboriginal_and_Torres_Strait_Islander_
HPF_2014 - edited 16 June2015.pdf
52. King M, Smith A, Gracey M. Indigenous health part 2:
the underlying causes of the health gap. Lancet [Internet]. 209AD
[cited 2018 Jul 5];374:76–85. Available
from: https://www.academia.edu/27352127/Indigenous_
health_part_2_the_underlying_causes_of_the_health_
gap?auto=download
53. University of Alabama at Birmingham. EQ-5D Cuestionario de
salud Versión en español para US [Internet].
Brimingham; [cited 2018 May 11]. p. 4. Available from:
https://www.uab.edu/medicine/intermacs/images/MedaMACS/us_spanish_EQ-5D_6-20.pdf
54. Herdman M, Badia X, Berra S. El EuroQol-5D: una alternativa
sencilla para la medición de la calidad de vida
relacionada con la salud en atención primaria. Atención Primaria
[Internet]. 2001 [cited 2018 May 11]; 28
(6): 425–30. Available from:
http://www.elsevier.es/es-revista-atencion-primaria-27-articulo-el-euroqol-5d-una-alternativa-sencilla-13020211
55. Cabasés JM. El EQ-5D como medida de resultados en
salud. Gac Sanit [Internet]. 2015 Nov [cited 2018 May
11]; 29 (6): 401–3. Available from:
http://linkinghub.elsevier.com/retrieve/pii/S0213911115001673
56. Jiménez JRV, Jiménez AV, Vanegas LFF, Hernández
LA, Sánchez R. Comparación de las escalas EQ-5D y
FACT-G en la evaluación de la calidad de vida en pacientes colombianos
con cáncer. Av en Psicol Latinoam
[Internet]. 2015 Apr 18 [cited 2018 May 11]; 33 (3):
413–21. Available from: https://revistas.urosario.edu.co/index.php/apl/article/view/3208
57.
Lora E. Health perceptions in Latin America. Health Policy Plan
[Internet]. 2012 Oct 1 [cited 2018 May 11]; 27
(7): 555–69. Available from:
https://academic.oup.com/heapol/article-lookup/doi/10.1093/heapol/czr078
58. Soto Álvarez J, Rebollo I, Ruiz M, Rejas Gutiérrez J,
Pardo Caballos A. Adaptación y validación del Health Utilities Index
Mark 3 al castellano y baremos de corrección en la población española.
Med Clin (Barc)
[Internet]. 2003 [cited 2018 May 11]; 120 (3): 89–96.
Available from: https://dialnet.unirioja.es/servlet/articulo?codigo=307425
59. Ruiz M, Rejas J, Soto J, Pardo A, Rebollo I. Adaptación
y validación del Health Utilities Index Mark 3 al castellano y baremos
de corrección en la población española.
Med Clin (Barc) [Internet]. 2003 Jan 1 [cited 2018 May
11]; 120 (3): 89–96. Available from:
https://www.sciencedirect.com/science/article/pii/S0025775303736124
60. Campos RA, Montoya EA, Coto JD. Validacion de la
version en español del " health utility index "
(Torrence) para la estimacion de calidad de vida. Rev
Cost Ciencias Médicas [Internet]. 1996 [cited 2018 May
11]; 17 (4): 15–23. Available from: http://www.binasss.sa.cr/revistas/rccm/v17n4/art1.pdf
Recibido: 2 de noviembre de 2018
Aceptado: 29 de marzo de 2019
Correspondencia:
Liliana Marcela Tamara Patiño
ltamara@medicinalegal.gov.co