LA ATENCIÓN CLÍNICA DE LAS ENFERMEDADES RARAS: UN RETO PARA LA EDUCACIÓN MÉDICA
Fernando Suárez-Obando1,2
Resumen
La comprensión de las enfermedades raras, ha permitido el desarrollo de esquemas de tratamiento y aplicación de biotecnología de punta que han sustentado el desarrollo de la Medicina traslacional, la cual apunta tanto a la comprensión de las enfermedades de baja prevalencia como a la aplicación de conocimientos de ciencias básicas para el diagnóstico y tratamiento de las enfermedades más comunes. El enfoque de las enfermedades raras le plantea a la Medicina, diversos retos conceptuales que deben ser afrontados por los currículos de las facultades. El presente artículo describe los desafíos que tiene la educación médica, frente a la enseñanza de las enfermedades raras, teniendo en cuenta que es un área de la Medicina que cobra mayor importancia en la atención clínica y que representa conceptos fundamentales de la asistencia sanitaria contemporánea, como la medicina traslacional y la medicina personalizada. Así mismo, se enfatiza que los adelantos diagnósticos y terapéuticos derivados del estudio de las enfermedades raras, influenciarán diversas áreas de la Medicina, señalando que, a pesar de la particularidad y baja prevalencia de estas enfermedades, su influencia va más allá del ejercicio efectivo del derecho a la salud por parte de un grupo de pacientes.
Palabras clave: Enfermedades raras, Educación Médica, Genética Médica, Bioinformática, Investigación en Medicina Traslacional.
_______________________
1 Instituto de Genética Humana, Facultad de Medicina, Pontifi cia Universidad Javeriana.
2 Servicio de Genética, Hospital Universitario San Ignacio.
________________________
CLINICAL CARE OF RARE DISEASES: A CHALLENGE FOR MEDICAL EDUCATION
Abstract
The understanding of rare diseases has allowed the development of cutting-edge biotechnology treatment and application schemes that have supported the development of translational medicine, which aims both at the understanding of low prevalence diseases and at the application of knowledge of basic sciences for diagnosis and treatment for common diseases. The approach to rare diseases poses to Medicine, various conceptual challenges that must be addressed by the faculties of Medicine. This article describes the challenges that medical education has in relation to the teaching of rare diseases, considering that it is a relevant area of medicine that represents fundamental concepts of contemporary healthcare, as translational medicine and personalized medicine. Likewise, it is emphasized that the diagnostic and therapeutic advances derived from the study of orphan diseases will influence various areas of medicine, noting that, despite the particularity and low prevalence of rare diseases, its influence goes beyond the effective exercise of the right to healthcare by a group of patients.
Keywords: Rare diseases, Education, Medical. Genetics, Medical. Bioinformatics. Translational Medical Research.
Introducción
La organización mundial de la salud define a las ER (Enfermedades raras) como enfermedades con una prevalencia entre el 0,65 al 1% (1, 2). Sin embargo, esta definición se matiza dependiendo de la legislación local y de las políticas de salud de cada país. De acuerdo al Acta de Enfermedades Raras del 2002, en EE.UU se considera una ER si afecta a menos de 200.000 personas (3){, 2002 #1}{, 2002 #1}{, 2002 #1}{, 2002 #1}, mientras que en la Unión Europea se considera una ER si afecta a menos de una persona por cada 200.000 (4, 5). En Japón, se define como una enfermedad que afecte a menos de 50.000 personas (6). En Brasil, se considera una enfermedad de este grupo si su prevalencia no supera 65 casos por
100.000 (7) mientras que en Colombia la definición se da por un afectado por cada 5.000 personas (8).
La importancia de este grupo de enfermedades radica en que, a pesar de su baja prevalencia, constituyen en conjunto, una proporción importante de la carga de la enfermedad poblacional, especialmente en la población pediátrica (9). De otra parte, la atención sanitaria de un grupo poblacional minoritario y altamente vulnerable como es el de los afectados por las ER, se constituye en una necesidad perentoria de los sistemas de salud, que a su vez deben incluir políticas específicas que eviten la discriminación y segregación de los pacientes y garanticen el acceso a los servicios (10). Finalmente, el desarrollo biotecnológico que se ha presentado alrededor de la generación de terapias farmacológicas y nutricionales para las ER, ha convertido a este grupo de enfermedades en un área de adelanto tecnológico particularmente relevante para la Medicina, en la que la biotecnología ha venido perfeccionando un conjunto de investigaciones que han relacionado de manera efectiva, los conocimientos de la genética básica, la bioquímica y la experimentación clínica con los pacientes (4, 11), hasta desarrollar nuevas formas de intervención clínica, que incluyen desde terapias de remplazo enzimático, terapia génica, suplencia de micronutrientes y fórmulas nutricionales especiales, hasta terapias moleculares basadas en oligonucleótidos y chaperonas (12-15). Terapias que se han desarrollado utilizando metodologías de investigación que influenciarán, en el futuro cercano, el progreso diagnóstico y terapéutico de las enfermedades de alta prevalencia (16).
De otra parte, la atención de las ER no se debe limitar a centros de especialistas, sino que el manejo apropiado de estas entidades, debe ser parte de la atención primaria, de tal forma que se realice la identificación temprana de estos trastornos, el diagnóstico oportuno y la remisión pertinente a centros de mayor complejidad (17, 18). En este contexto, las ER plantean diversos retos para las facultades de Medicina, las cuales deben incluir en sus currículos, tanto a nivel de pregrado como de posgrado, el estudio de las ER junto con las demás patologías prevalentes.
El presente artículo tiene como objetivo, describir los principales retos conceptuales que la educación médica tiene frente a la enseñanza de las enfermedades raras, teniendo en cuenta que es un área de la Medicina que cada vez cobra mayor importancia en la atención clínica y que representa conceptos fundamentales de la asistencia sanitaria contemporánea, tales como la medicina traslacional y la biotecnología aplicada. Así mismo, el artículo pretende describir cómo, los adelantos diagnósticos y terapéuticos derivados del estudio
de las ER, influenciarán en diversas áreas de la Medicina, señalando que a pesar de la particularidad y baja prevalencia de la ER, su influencia va más allá del ejercicio efectivo del derecho a la salud por parte de una minoría de pacientes (19).
Particularidades de la atención clínica de las Enfermedades Raras
A diferencia de las enfermedades prevalentes, la atención de las ER tiene particularidades en la atención clínica que frecuentemente se constituyen en barreras entre los pacientes y el acceso eficiente a los servicios de salud. En primer lugar, se presenta la denominada odisea diagnóstica, en la cual un paciente recorre múltiples centros de atención sanitaria y se somete a diversos test de laboratorio, sin alcanzar el diagnóstico de su padecimiento (20). Una situación que suele prolongarse por varios años y que frustra tanto la asesoría adecuada al paciente y su familia, como la instauración apropiada de la terapéutica, ensombreciendo así el pronóstico del enfermo (21). Esta situación se origina principalmente, por el escaso personal entrenado en el reconocimiento y enfoque clínico adecuado de las ER y en la escasez de centros de referencia que permitan ofrecer e interpretar de manera adecuada estudios de laboratorio especializados (21, 22).
La insuficiencia de centros de referencia refleja a su vez, la carencia de personal experimentado en el área, de tal modo que, aun si se supera la etapa diagnóstica, el manejo del paciente se constituye en otra barrera a la atención apropiada. Por ejemplo, en el caso de los EIM (errores innatos del metabolismo), el tamizaje neonatal ha incrementado, tanto la sospecha como la tasa diagnóstica de este grupo de enfermedades (23). Sin embargo, el escaso personal especializado en el manejo a largo plazo de la enfermedad (24, 25), así como el escaso conocimiento sobre el manejo de las mismas en los servicios de hospitalización y urgencias (26, 27) conlleva a complicaciones que hubieran podido ser evitadas con el manejo oportuno y pertinente (28, 29). La situación se agrava si se tienen en cuenta las restricciones que las aseguradoras tienen frente a la cobertura de test especializados (30), medicamentos de alto costo (31) y acceso a servicios como asesoría genética y diagnóstico genético preconcepcional y prenatal (32, 33).
En el contexto latinoamericano, la situación es aún más compleja, dado que la mayoría de recursos de literatura científica se encuentran en Inglés y reflejan perfiles epidemiológicos diferentes a los locales (34). Además, las bases fisiológicas de estas enfermedades tienen un componente de ciencias básicas muy robusto (Genética, Bioquímica, Inmunología), aspecto que no constituye una de las principales fortalezas de la educación, ni de la investigación médica de la región (35-38). Finalmente, el conocimiento de las ER se ha desarrollado alrededor de la integración de la bioinformática en la comprensión de fenómenos clínicos (39), de tal modo que la interpretación de los análisis de biomarcadores requiere de una aproximación informática que integre los registros de enfermedades, bases de datos y la HCE (Historia Clínica Electrónica) para que acompañen al médico en la toma de decisiones clínicas (39). Áreas que apenas despuntan en la región y que al igual que las ciencias básicas no son pilares sólidos de la educación médica local (40).
Impacto en la educación médica
Dadas las condiciones particulares de atención clínica de la ER y de su importancia en el ámbito de la salud pública, este grupo de enfermedades debería tener un papel preponderante dentro de la evolución de la educación médica y en la preparación de contenidos académicos que reciben tanto los estudiantes de medicina como los estudiantes de especialidades. Esto con el propósito principal de conducir adecuadamente la atención clínica de este tipo de pacientes, así como de obtener del enfoque particular de la ER, una estructura de pensamiento que le permita al clínico reconocer la importancia de las ciencias básicas en el desarrollo y aplicación de la Medicina Traslacional.
A continuación, se profundiza en dichos aspectos de acuerdo a ciertas áreas de conocimiento, a la necesidad de desarrollo en la educación médica según las necesidades de atención de los pacientes con ER y a las repercusiones que este conocimiento genera para la Medicina en general.
Aspectos éticos y legales
Los pacientes y familias afectados por ER enfrentan, además del impacto físico propio de la enfermedad, sentimientos de culpa (41), incertidumbre frente al pronóstico de la enfermedad (42), decepción ante el sistema de salud que no responde a sus necesidades (43) y crecientes problemas comportamentales y emocionales que se desarrollan en un contexto social que discrimina a la persona con discapacidad física o cognitiva (44). Es así como los pacientes con ER son una minoría vulnerable que requiere de mecanismos regulatorios y normativos específicos que garanticen el ejercicio de sus derechos al acceso al sistema de salud y a quienes se brinden las mejores opciones médicas disponibles. En ese sentido, en Colombia las leyes 1392 de 2010 (Ley de Enfermedades Raras) (45) y la Ley 1098 de 2006 (Código de la Infancia y la Adolescencia) (46), son algunos de los mecanismos legales existentes, que pretenden garantizar el acceso y protección de los pacientes. Sin embargo, los mecanismos legales vigentes deben enmarcarse en el contexto ético del cuidado médico, en el cual los principios de equidad, no discriminación, inclusión y protección de los más vulnerables, deben primar en la atención clínica y en los sistemas de salud, articulando así, los mecanismos legales con el fortalecimiento de la representación y defensa de los pacientes (47).
Estos principios se practican en la experiencia clínica, cuando se considerará que una gran proporción de servicios relacionados con el diagnóstico y tratamiento de las ER, no están incluidos dentro de la cobertura de los planes básicos de salud, por tanto, el médico debe conocer los aspectos éticos y legales que consideran la inclusión de los pacientes dentro del sistema, de manera armónica con la mejor evidencia científica disponible y de acuerdo a la normatividad vigente, de tal forma que pueda justificar una prueba diagnóstica, un tratamiento, una remisión o la solicitud de un insumo específico.
Se insiste en que la articulación entre aspectos éticos y legales se debe fortalecer en la educación médica, dada la interacción compleja entre la evidencia científica y la cobertura de servicios. La necesidad de racionalizar el gasto en salud, va de la mano con la búsqueda de un equilibrio en el cual el paciente no sea excluido del sistema por su condición de baja prevalencia, ni que su condición diagnóstica sea a su vez, la justificación para el uso de tratamientos que no tienen evidencia científica de eficacia y efectividad (48, 49) o de escalonar pruebas diagnósticas que no tiene ninguna utilidad en la aproximación clínica, como es el caso del uso indiscriminado de test genéticos moleculares (50).
De otra parte, los aspectos éticos de la atención de este grupo de enfermedades plantean dilemas que surgen de la introducción de tecnologías diagnósticas y tratamientos que modifican la historia natural de las ER y sobre los cuales las facultades de Medicina deben fortalecer principios y desarrollar conceptos que les permitan a los médicos tomar las decisiones correctas. Algunos aspectos puntuales en este sentido son, el escalonamiento terapéutico de pacientes con enfermedades de baja prevalencia, la reanimación del neonato con ER, la atención adecuada en urgencias, el diagnóstico genético prenatal y preconcepcional, la selección de embriones, la donación de órganos y la eutanasia, entre otros (51-54).
Como se mencionó anteriormente, tanto el marco normativo como las consideraciones éticas deben actuar en conjunto con la evidencia científica que respalde la toma de decisiones, por tanto, la fundamentación de las ciencias básicas relacionadas con la atención clínica de las ER, debe robustecerse principalmente en los aspectos que a continuación se discuten.
Genética Médica
Alrededor del 80% de las ER son de origen genético (55), de otra parte las malformaciones congénitas son la principal causa de morbilidad y mortalidad en menores de un año en Colombia (56, 57), de tal forma que la aproximación clínica de este conjunto de enfermedades debe valerse principalmente de la metodología de la genética médica, para alcanzar diagnósticos apropiados y oportunos (58). Aunque la participación de especialistas en el área de genética es fundamental, no quiere decir esto que sea un grupo de pacientes de exclusivo manejo por parte de los genetistas, por el contrario, se aboga por el manejo multidisciplinar y así mismo se requiere que los médicos de atención primaria (Medicina Familiar y Medicina General) realicen la identificación, seguimiento y manejo cotidiano de la enfermedad (59, 60). Sin embargo, es fundamental para todos los médicos tratantes, que las bases genéticas de la enfermedad sean bien conocidas, dado que estas determinan la implementación de guías de manejo preventivo, la instauración justificada de tratamientos complejos como las terapias de remplazo enzimático, las bases hereditarias de la enfermedad, utilizadas para establecer el asesoramiento genético y las conductas clínicas en el ámbito reproductivo (61). Teniendo en cuenta que las ER ya no son competencia exclusiva de sindromólogos y genetistas y que dados los contextos éticos y legales que soportan su inclusión en el sistema de salud, las facultades de medicina deben enfatizar su enseñanza, no como patologías exóticas, sino como un conjunto de pacientes que en cualquier momento pueden acceder, con gran impacto, al sistema de salud, enfatizando que la aproximación de la genética médica, es un acercamiento que, dado el fuerte componente hereditario de estas enfermedades, incluye el manejo familiar y consideraciones sobre el futuro reproductivo, tanto del individuo afectado como de sus padres (61, 62).
Ciencias ómicas
La comprensión de las ER, parte de una óptima fundamentación en ciencias básicas (19), las cuales han evolucionado conceptualmente hacia conceptos que se integran con nociones de la biología de sistemas, la unificación de la biología molecular y la biología celular y la interacción entre genes y ambiente (63). Esta evolución conceptual ha llevado a la Genética al campo de la Genómica (64), la Bioquímica se trasforma en la Metabolómica (65), los biomarcadores proteicos se entienden en el contexto de la Proteómica (66) e incluso la comprensión de las interacciones genes ambiente se aprecian bajo el conjunto de conocimientos de la Exposómica (67). Las ciencias ómicas, conforman un campo de la biología que aplica principalmente análisis de redes para comprender y manipular los mecanismos regulatorios de genes, proteínas y ligandos (68). Las ciencias ómicas son el principal medio a través del cual se identifican biomarcadores de utilidad diagnóstica, pronóstica y de tratamiento de las ER (11, 69). La aproximación de las ciencias ómicas debe considerarse dentro del pensum de la carrera de medicina porque permite la comprensión integral de los mecanismos subyacentes a las ER, pero también permite acercarse a la nueva forma de comprensión de las enfermedades prevalentes y multifactoriales, dado que la misma aproximación constituye la metodología moderna de investigación del cáncer, la hipertensión o la enfermedad coronaria (70) y que fundamentan a su vez la inmunogenética, la fisiología y la histopatología molecular (71, 72).
Medicina traslacional
Las ciencias ómicas han sido un componente fundamental de la denominada medicina traslacional, que se basa en el principio B2B (del Inglés: bench-to-bedside), la cual es una clase de investigación médica que pretende eliminar las barreras entre el laboratorio de investigación básica y la aplicación clínica de sus descubrimientos (73).
Esta nueva área de desarrollo ha permitido, además de acortar el tiempo de implementación de soluciones de orden clínico, derivadas de la investigación en ciencias básicas, fomentar estrategias para el descubrimiento de biomarcadores, blancos terapéuticos y nuevos tratamientos para las enfermedades de baja prevalencia (74, 75). De tal modo que el estudiante de medicina y especialmente los estudiantes de las especialidades relacionadas con las ER, se beneficiarían de conocer los métodos de la Medicina Traslacional, los cuales han fundado dos conceptos, que cimentan el futuro de la terapéutica médica. El primero es la Medicina Personalizada, el cual se define como el conjunto de métodos de selección de terapias farmacológicas óptimas, de acuerdo al contexto genético del paciente, con el propósito de maximizar eficacia y minimizar toxicidad (76) y la Medicina de Precisión, que como extensión de la Medicina Personalizada, pretende enfrentar la enfermedad y prevenirla, teniendo en cuenta la variabilidad genética individual, ambiental y los estilos de vida (77). La medicina traslacional, como metodología de estudio de las ER, ha demostrado ser una aproximación sólida que contribuirá a la comprensión de la enfermedad multifactorial y prevalente, de tal modo que su inclusión en las clases de Medicina no solo será una necesidad para el estudio de las ER sino que en un futuro cercano, será parte de la rutina de atención clínica (78).
Bioinformática e Informática médica
La Genética Médica, las Ciencias Òmicas y la Medicina Traslacional, sustentan su capacidad de investigación en la Bioinformática, herramienta que les permite impulsar su desarrollo en la medicina contemporánea a través del análisis de datos masivos originados principalmente en la investigación básica y básica aplicada (79).
La Bioinformática se define como el análisis informático de bases de datos derivados de la biología molecular (Estructuras de macromoléculas, secuencias ómicas y experimentos genómicos funcionales) que tiene como propósito comprender y organizar la información asociada con dichas estructuras moleculares (Investigación in sillico) (80). La bioinformática, ha permitido comprender los fundamentos biológicos de las enfermedades, especialmente en el campo de las enfermedades genéticas y las ER. La bioinformática encuentra su aplicación en la clínica a través de la IM (Informática Médica), la cual se define como la disciplina que aplica las ciencias de la información en el contexto de la medicina (81). La IM ha permitido el desarrollo de la historia clínica electrónica, la generación de estructuras de visualización de datos médicos complejos (82), aplicaciones médicas para dispositivos móviles y la integración de la información de interés clínico desde diversas fuentes (83), las que incluyen bases de datos de la literatura científica, lenguajes médicos, códigos de enfermedades e información de las ciencias ómicas con impacto diagnóstico, terapéutico y pronóstico, constituyéndose así en la principal herramienta de análisis de datos masivos (Big Data) aplicada a la toma de decisiones clínicas (84).
Tanto la Bioinformática como la Informática Médica han sido un pilar esencial para la Medicina traslacional y sus orígenes en las ciencias básicas, le dan un carácter especial de integración de conocimientos, el cual se conoce como la Bioinformática Traslacional (85), que procura desarrollar las herramientas y métodos para el almacenaje, análisis e interpretación de datos biomédicos en información útil para el cuidado de la salud (86). Nuevamente, estos conceptos obligan a las facultades de Medicina a considerar la enseñanza de estas disciplinas dentro del contexto de la ciencias básicas y clínicas, dado que son herramientas fundamentales tanto para la adquisición de conocimiento y comprensión de las bases biológicas de las enfermedades de baja prevalencia, como de la comprensión de procesos genéticos y bioquímicos de relevancia clínica que fundamentan la comprensión de las enfermedades multifactoriales y prevalentes.
Epidemiología y Salud Pública
El descubrimiento de biomarcadores que apoyan el diagnóstico de las ER, que sirven como prueba de tamización o que tienen valor pronóstico, implica que se debe determinar el peso que tienen dentro de valoración clínica (ej.: RR, OR). Así mismo, los tratamientos basados en las nuevas propuestas de la biotecnología deben ser valorados a través de experimentos clínicos u otros diseños epidemiológicos que recaben evidencia sobre su efectividad. De otra parte, las pruebas diagnósticas deben ser implementadas de acuerdo a sus características operativas y la introducción de estas tecnologías a la cobertura de los sistemas de salud, debe ser precedida por los respectivos análisis económicos. Esto con el fin de valorar de manera adecuada la evidencia y pertinencia de los avances de la tecnología médica en relación con el cuidado de los afectados por ER, a las restricciones presupuestales y a los perfiles epidemiológicos del país (87). Dichas valoraciones pertenecen a las metodologías de la Epidemiología Clínica y de la Economía Clínica, las cuales deben adaptarse a los nuevos retos que se plantean por las particularidades de las ER, como por ejemplo los tamaños de muestra reducidos, lo que conlleva a considerar estudios particulares como el experimento n=1 (experimento de un solo caso), diseños cruzados, diseños secuenciales e implementación de análisis bayesianos (88, 89). Lo anterior implica que, además de la Medicina Basada en la Evidencia tradicionalmente enseñada en las facultades, se deben incluir en el currículo contenidos derivados de las ciencias ómicas, con el fin de reunir nuevos elementos en la valoración de la evidencia (90) y que estos a su vez sean incluidos en el entrenamiento médico, de tal forma que contribuyan a la toma racional de decisiones (91).
De otra parte, el impacto clínico de las ER, tiene repercusiones de gran magnitud en la salud pública, de tal modo que la comprensión epidemiológica de la enfermedad, basada en los planteamientos de las ciencias ómicas, obliga a la salud pública a considerar a los biomarcadores poblacionales como determinantes relevantes de la salud de las poblaciones (92), es decir, que se prevé un encuentro pragmático entre el enfoque tradicional de la salud pública (el cual es tradicionalmente enfocado hacia los determinantes ambientales, estructurales y sociales) (93) con áreas como la Genética de Poblaciones, la cual pretende describir en términos de marcadores moleculares, los orígenes, evolución y dinámicas de las poblaciones humanas (94). Este encuentro requiere de la participación de la informática biomédica, para el diseño y construcción de bases de datos que luego de sus análisis, contribuyan al conocimiento de la enfermedad, la predicción demográfica de las misma y, eventualmente, a su prevención de acuerdo con estructuras poblacionales y sociales particulares (95).
Este planteamiento que surge de la comprensión de enfermedades de baja prevalencia o que implica la cuantificación de alelos y genotipos de una población, se traslada rápidamente al estudio de las enfermedades prevalentes (Ej.: Biomarcadores poblacionales de la diabetes), de tal modo que para las facultades de Medicina el reto del aprendizaje planteado por las ER, se traspone a la Medicina en general (95-97).
Registros y Biobancos
Se ha mencionado anteriormente que el impacto de las ciencias ómicas en la medicina contemporánea, se debe en gran parte al análisis de grandes volúmenes de datos (Big data). En el caso de las ER, los grandes volúmenes de datos originados de la biología molecular, son difíciles de correlacionar con la clínica dado el escaso número de pacientes, de tal forma que la conformación de registros de pacientes y familias afectadas por ER, se constituye en una herramienta fundamental para recabar la mayor cantidad de sujetos que contribuyan a la comprensión de la enfermedad (98). Los registros digitales y la captura electrónica de datos son un aspecto rutinario de la investigación, de hecho, la historia clínica electrónica es un tipo de registro, sin embargo,
para los registros de las ER se deben contemplar las características clínicas especiales de estas enfermedades, las cuales deben tenerse en cuenta en el momento de diseñar los formulario de captura y en el momento de listar las variables a considerar (99). Además, dado el contexto social de las ER (vulnerabilidad, discriminación y barreras de acceso a la salud) los registros deben hacer particular énfasis en la privacidad, seguridad y confidencialidad de los datos (100, 101). Por tanto, la educación médica debe considerar el entrenamiento en el registro de datos, en la correcta codificación de las enfermedades (Ej.: entrenamiento en el uso adecuado del CIE-10) y en el reconocimiento de la importancia que los registros tienen en la comprensión de la enfermedad, tanto a nivel clínico como a nivel de salud pública. Esta valoración acerca de la importancia de los registros en las ER se extiende nuevamente al resto de la Medicina, debido a que el registro adecuado de los diagnósticos clínicos, independientemente de si son o no ER o si se trata enfermedades de notificación obligatoria, es el que permite la construcción de perfiles epidemiológicos y el análisis de datos de prevalencia locales, a partir de los cuales es posible establecer, desde políticas de salud pública, hasta protocolos de investigación.
Los registros clínicos van de la mano con la construcción de Biobancos (repositorios de muestras biológicas), los cuales son un componente fundamental de la medicina personalizada, dado que respaldan el descubrimiento y validación de biomarcadores, así como la estratificación de las poblaciones en razón a variables de interés clínicos y biológicos (102). Los Biobancos, en el caso de las ER son valiosos instrumentos de investigación, dado que comprenden un conjunto de información demográfica y clínica relacionada con cada muestra biológica, la cual puede ser almacenada para investigaciones futuras o para el desarrollo de investigación in vitro e in sillico.
El registro de pacientes y el Biobanco hacen parte de la cotidianidad de ciertas especialidades médicas como patología y genética, sin embargo, la introducción de la bioinformática, junto con la necesidad de análisis de datos masivos (Big Data) y la introducción de nuevas técnicas de análisis molecular (Ej.: Secuenciación de Nueva Generación) ha obligado a las instituciones que manejan muestras, a formalizar y estructurar los repositorios, de tal forma que tengan objetivos de acuerdo a una orientación poblacional (Biobancos enfocados en el estudio del desarrollo de enfermedades prevalentes) o hacia enfermedad específica (Biobancos enfocados en el estudio del desarrollo de enfermedades específicas, como pueden ser las ER) (102).
En el desarrollo de registros clínicos y Biobancos, se conjugan aspectos éticos y legales, ciencias ómicas, bioinformática, epidemiología y salud pública, alrededor de una estructura de gestión de la información biomédica que soporta la investigación traslacional. Las facultades de Medicina no pueden ser ajenas a estos desarrollos y deben incluir dentro del entrenamiento de sus estudiantes al menos las nociones básicas que les permitan a los médicos del futuro, comprender las relaciones que existen entre la práctica médica, los Registros y los Biobancos.
Conclusiones
El pensum tradicional de la Medicina, basado en la correlación anatomo-fisiológica y anatomo-patológica, está siendo enriquecido por la comprensión de los mecanismos moleculares de la enfermedad, conocimientos que están llegando al punto de hacer posible y efectiva clínicamente, la edición de genes, la terapia génica y la clonación terapéutica (103, 104). Diversas áreas de investigación biomédica avanzaban y se desarrollan para conformar nuevas disciplinas que harán parte de la rutina de la atención médica, muchos de estos desarrollos surgieron del estudio de las ER y posteriormente, utilizando la misma metodología, fueron instalándose en las investigaciones de las enfermedades multifactoriales y prevalentes. Es así como además de cobrar cada vez mayor importancia en el ámbito asistencial, las ER ha
sido un pilar importante en la construcción de una nueva medicina, de tal forma que las facultades, deben preparar a sus médicos tanto en el conocimiento y atención optima de las ER y el fortalecimiento de las ciencias básicas, como en la aplicación de métodos bioinformáticos y gestión de la información biomédica, apegadas a principios éticos sólidamente consolidados en la práctica y con total conocimiento y aplicación de la normatividad y leyes vigentes. Algunas de esas repercusiones se representan en la figura 1.
Las ER generan retos en la atención médica que repercuten en todas las áreas de enseñanza de la medicina y mientras la biotecnología avanza al ritmo vertiginoso del progreso científico, la educación médica debe integrar nuevas áreas de conocimiento que preparen adecuadamente a los médicos del futuro. La educación médica no puede rezagarse del actual desarrollo, de otra forma, el modelo actual será prontamente caduco y no colmará las expectativas de salud de la población, ni responderá adecuadamente a los desafíos asistenciales de la enfermedad.
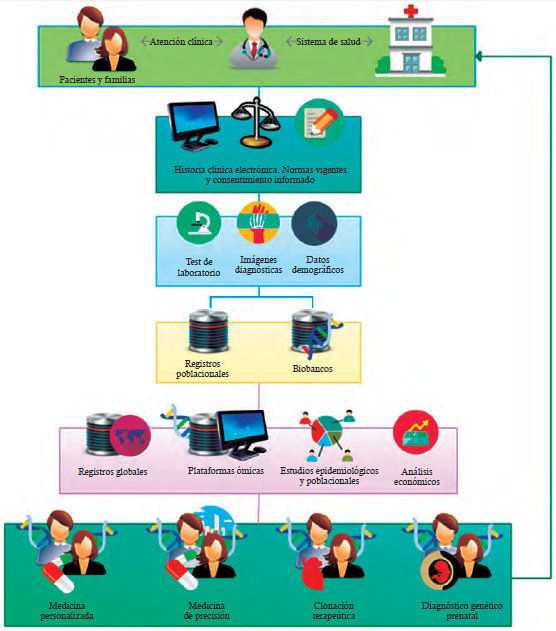
Figura 1. La comprensión de las enfermedades raras y su repercusión en la Medicina. La atención clínica de familias afectadas por ER (Parte superior) generó una metodología de estudio particular, que integro formularios electrónicos de captura de datos (Historia Clínica Electrónica) y aspectos éticos y legales particulares a las ER. Los registros de estas enfermedades vinculados a los Biobancos permitieron la integración de información y el acúmulo de evidencia, las plataformas ómicas, el análisis de la repercusión epidemiológica de salud pública y económica de las enfermedades, así como de las tecnologías derivadas de su estudio. Estas tecnologías que se plantearon inicialmente para las ER y que surgieron de los estudios de las bases moleculares de estas enfermedades, pronto serán una realidad terapéutica para las enfermedades prevalentes (parte inferior). Nuevas aproximaciones que se integrarán al sistema de salud (flecha) |
 |
Conflicto de intereses
El autor no tiene ningún conflicto de interés que declarar.
Referencias
1. Song P, Gao J, Inagaki Y, Kokudo N, Tang W. Rare diseases, orphan drugs, and their regulation in Asia: Current status and future perspectives. Intractable Rare Dis Res. 2012;1(1):3-9.
2. Aronson JK. Rare diseases and orphan drugs. Br J Clin Pharmacol. 2006;61(3):243-5.
3. Rare Diseases Act of 2002. Public Law 107-280 2002 [Available from: https://www.gpo.gov/fdsys/pkg/PLAW107publ280/html/PLAW-107publ280.htm.
4. Haffner ME, Whitley J, Moses M. Two decades of orphan product development. Nat Rev Drug Discov. 2002;1(10):821-5.
5. Forman J, Taruscio D, Llera VA, Barrera LA, Cote TR, Edfjall C, et al. The need for worldwide policy and action plans for rare diseases. Acta Paediatr. 2012;101(8):805-7.
6. Franco P. Orphan drugs: the regulatory environment. Drug Discov Today. 2013;18(3-4):163-72.
7. Dallari S. Fornecimento do medicamento pós-estudo em caso de doenças raras: conflito ético. Revista Bioética. 2015;23(2).
8. Congreso de Colombia. Ley 1438 de 2011. Por medio de la cual se reforma el Sistema General de Seguridad Social en Salud y se dictan otras disposiciones. 2011.
9. Bavisetty S, Grody WW, Yazdani S. Emergence of pediatric rare diseases: Review of present policies and opportunities for improvement. Rare Dis. 2013;1:e23579.
10. Barrera LA, Galindo GC. Ethical aspects on rare diseases. Adv Exp Med Biol. 2010;686:493-511.
11. Gulbakan B, Ozgul RK, Yuzbasioglu A, Kohl M, Deigner HP, Ozguc M. Discovery of biomarkers in rare diseases: innovative approaches by predictive and personalized medicine. EPMA J. 2016;7:24.
12. Litterman NK, Rhee M, Swinney DC, Ekins S. Collaboration for rare disease drug discovery research. F1000Res. 2014;3:261.
13. Camp KM, Krotoski D, Parisi MA, Gwinn KA, Cohen BH, Cox CS, et al. Nutritional interventions in primary mitochondrial disorders: Developing an evidence base. Mol Genet Metab. 2016;119(3):187-206.
14. Finkel RS, Mercuri E, Darras BT, Connolly AM, Kuntz NL, Kirschner J, et al. Nusinersen versus Sham Control in Infantile-Onset Spinal Muscular Atrophy. N Engl J Med. 2017;377(18):1723-32.
15. Beck M. Treatment strategies for lysosomal storage disorders. Dev Med Child Neurol. 2018;60(1):13-8.
16. Fishman MC, Porter JA. Pharmaceuticals: a new grammar for drug discovery. Nature. 2005;437(7058):491-3.
17. Morales-Piga A, Garcia Ribes M, Arribas Alvaro P, Casado Alvaro C, Posada de La Paz M, Bachiller-Corral J. [Is there a place in primary care for rare diseases? The case of fibrodysplasia ossificans progressiva]. Aten Primaria. 2013;45(6):324-8.
18. Senior T, Knight A. Rare diseases: a role for primary care. Lancet. 2008;372(9642):890.
19. Pariser AR, Gahl WA. Important role of translational science in rare disease innovation, discovery, and drug development. J Gen Intern Med. 2014;29 Suppl 3:S804-7.
20. Thevenon J, Duffourd Y, Masurel-Paulet A, Lefebvre M, Feillet F, El ChERadER-Djebbar S, et al. Diagnostic odyssey in severe neurodevelopmental disorders: toward clinical whole-exome sequencing as a first-line diagnostic test. Clin Genet. 2016;89(6):700-7.
21. Basel D, McCarrier J. Ending a Diagnostic Odyssey: Family Education, Counseling, and Response to Eventual Diagnosis. Pediatr Clin North Am. 2017;64(1):265-72.
22. Lazaridis KN, Schahl KA, Cousin MA, Babovic-Vuksanovic D, Riegert-Johnson DL, Gavrilova RH, et al. Outcome of Whole Exome Sequencing for Diagnostic Odyssey Cases of an Individualized Medicine Clinic: The Mayo Clinic Experience. Mayo Clin Proc. 2016;91(3):297-307.
23. Potter BK, Chakraborty P, Kronick JB, Wilson K, Coyle D, Feigenbaum A, et al. Achieving the “triple aim” for inborn errors of metabolism: a review of challenges to outcomes research and presentation of a new practice-based evidence framework. Genet Med. 2013;15(6):415-22.
24. Hawkes CP, Walsh A, O’Sullivan S, Crushell E. Doctors’ knowledge of the acute management of Inborn Errors of Metabolism. Acta Paediatr. 2011;100(3):461-3.
25. Camp KM, Lloyd-Puryear MA, Yao L, Groft SC, Parisi MA, Mulberg A, et al. Expanding research to provide an evidence base for nutritional interventions for the management of inborn errors of metabolism. Mol Genet Metab. 2013;109(4):319-28.
26. Zand DJ, Brown KM, Lichter-Konecki U, Campbell JK, SalERi V, Chamberlain JM. Effectiveness of a clinical pathway for the emergency treatment of patients with inborn errors of metabolism. Pediatrics. 2008;122(6):11915.
27. Camp KM, Lloyd-Puryear MA, Huntington KL. Nutritional treatment for inborn errors of metabolism: indications, regulations, and availability of medical foods and dietary supplements using phenylketonuria as an example. Mol Genet Metab. 2012;107(1-2):3-9.
28. Leonard JV, Morris AA. Diagnosis and early management of inborn errors of metabolism presenting around the time of birth. Acta Paediatr. 2006;95(1):6-14.
29. Valayannopoulos V, Poll-The BT. Diagnostic work-up in acute conditions of inborn errors of metabolism and storage diseases. Handb Clin Neurol. 2013;113:1553-62.
30. Grosse SD, Wordsworth S, Payne K. Economic methods for valuing the outcomes of genetic testing: beyond costeffectiveness analysis. Genet Med. 2008;10(9):648-54.
31. Lopez-Bastida J, Oliva-Moreno J. Cost of illness and economic evaluation in rare diseases. Adv Exp Med Biol. 2010;686:273-82.
32. Winter SC, Buist NR. Inborn errors of metabolism: medical and administrative “orphans”. Am J Manag Care. 1998;4(8):1164-8.
33. Novoa MC, Burnham TF. [Challenges for the universalization of clinical genetics: the Brazilian case]. Rev Panam Salud Publica. 2011;29(1):61-8.
34. Paez P, Suarez-Obando F, Zarante I. [Genetic diseases in pediatric patients hospitalised in the town of Ubate, Colombia]. Rev Salud Publica (Bogota). 2008;10(3):41422.
35. Rolfo C, Caglevic C, Bretel D, Hong D, Raez LE, Cardona AF, et al. Cancer clinical research in Latin America: current situation and opportunities. Expert opinion from the first ESMO workshop on clinical trials, Lima, 2015. ESMO Open. 2016;1(4):e000055.
36. de la Fuente J, Martuscelli J, Alarcón–Segovia D. El futuro de la investigación médica en México. Gac Méd Méx 2004;40(5):519-24.
37. Kalergis AM, Lacerda M, Rabinovich GA, Rosenstein Y. Challenges for Scientists in Latin America. Trends Mol Med. 2016;22(9):743-5.
38. Zúñiga J. La enseñanza de las ciecnias básicas en medicina desde la perspectiva de la justificación epistemológica del curriculo. Educación. 2009;33(2).
39. Bellgard MI, Sleeman MW, Guerrero FD, Fletcher S, Baynam G, Goldblatt J, et al. Rare Disease Research Roadmap: Navigating the bioinformatics and translational challenges for improved patient health outcomes. Health Policy and Technology. 2014;3(4):325-35.
40. Benitez-Paez A, Cardenas-Brito S. [Bioinformatics in Colombia: state of the art and perspectives]. Biomedica. 2010;30(2):170-7.
41. Weber SL, Segal S, Packman W. Inborn errors of metabolism: psychosocial challenges and proposed family systems model of intervention. Mol Genet Metab. 2012;105(4):537-41.
42. Baldovino S, Moliner AM, Taruscio D, Daina E, Roccatello D. Rare Diseases in Europe: from a Wide to a Local Perspective. Isr Med Assoc J. 2016;18(6):359-63.
43. Feltmate K, Janiszewski PM, Gingerich S, Cloutier M. Delayed access to treatments for rare diseases: who’s to blame? Respirology. 2015;20(3):361-9.
44. Jamiolkowski D, Kolker S, Glahn EM, Baric I, Zeman J, Baumgartner MR, et al. BERavioural and emotional problems, intellectual impairment and health-related quality of life in patients with organic acidurias and urea cycle disorders. J Inherit Metab Dis. 2016;39(2):231-41.
45. República de Colombia. Ministerio de la Protección Social. Ley 1392 de 2010. 2010.
46. República de Colombia. Ley 1098 de 2006. Por la cual se expide el Código de la Infancia y la Adolescencia. 2006.
47. S FN, A JFC. Ética de la equidad y justicia en el acceso al diagnóstico, tratamiento y rERabilitación de los pacientes con enfermedades raras. Revista Médica Clínica Las Condes. 2015;26(4):527-32.
48. McCabe C, Edlin R, Round J. Economic considerations in the provision of treatments for rare diseases. Adv Exp Med Biol. 2010;686:211-22.
49. Hughes-Wilson W, Palma A, Schuurman A, Simoens S. Paying for the Orphan Drug System: break or bend? Is it time for a new evaluation system for payers in Europe to take account of new rare disease treatments? Orphanet J Rare Dis. 2012;7:74.
50. Buchanan J, Wordsworth S, Schuh A. Issues surrounding the health economic evaluation of genomic technologies. Pharmacogenomics. 2013;14(15):1833-47.
51. Potter BK, Khangura SD, Tingley K, Chakraborty P, Little J. Translating rare-disease therapies into improved care for patients and families: what are the right outcomes, designs, and engagement approaches in health-systems research? Genet Med. 2016;18(2):117-23.
52. Pagidas K, Ying Y, Keefe D. Predictive value of preimplantation genetic diagnosis for aneuploidy screening in repeated IVF-ET cycles among women with recurrent implantation failure. J Assist Reprod Genet. 2008;25(23):103-6.
53. Kontoghiorghe CN, Andreou N, Constantinou K, Kontoghiorghes GJ. World health dilemmas: Orphan and rare diseases, orphan drugs and orphan patients. World J Methodol. 2014;4(3):163-88.
54. Galton DJ, Galton CJ. Francis Galton: and eugenics today. J Med Ethics. 1998;24(2):99-105.
55. Institute of Medicine (US) Committee on Accelerating Rare Diseases Research and Orphan Product Development. Profile of Rare Diseases Washington (DC): National Academies Press (US); 2010 [Available from: https://www.ncbi.nlm.nih.gov/books/NBK56184/.
56. Correa C, Mallarino C, Pena R, Rincon LC, Gracia G, Zarante I. Congenital malformations of pediatric surgical interest: prevalence, risk factors, and prenatal diagnosis between 2005 and 2012 in the capital city of a developing country. Bogota, Colombia. J Pediatr Surg. 2014;49(7):1099-103.
57. Bernal J, Zarante I. [Malformations and congenital anomalies: impact and future]. Biomedica. 2009;29(1):7-8.
58. Battista RN, Blancquaert I, Laberge AM, van Schendel N, Leduc N. Genetics in health care: an overview of current and emerging models. Public Health Genomics. 2012;15(1):34-45.
59. Emery J, Watson E, Rose P, Andermann A. A systematic review of the literature exploring the role of primary care in genetic services. Fam Pract. 1999;16(4):426-45.
60. Wilson BJ, Islam R, Francis JJ, Grimshaw JM, Permaul JA, Allanson JE, et al. Supporting genetics in primary care: investigating how theory can inform professional education. Eur J Hum Genet. 2016;24(11):1541-6.
61. Epstein CJ. Medical genetics in the genomic medicine of the 21st century. Am J Hum Genet. 2006;79(3):434-8.
62. Qureshi N, Modell B, Modell M. Timeline: Raising the profile of genetics in primary care. Nat Rev Genet. 2004;5(10):783-90.
63. Bernal J, Suárez-Obando F. La era genómica y proteómica de la medicina. Univ Méd 2007;48(2).
64. StrannEReim H, Wedell A. Exome and genome sequencing: a revolution for the discovery and diagnosis of monogenic disorders. J Intern Med. 2016;279(1):3-15.
65. Ussher JR, Elmariah S, Gerszten RE, Dyck JR. The Emerging Role of Metabolomics in the Diagnosis and Prognosis of Cardiovascular Disease. J Am Coll Cardiol. 2016;68(25):2850-70.
66. Lam MP, Ping P, Murphy E. Proteomics Research in Cardiovascular Medicine and Biomarker Discovery. J Am Coll Cardiol. 2016;68(25):2819-30.
67. Coughlin SS. Toward a road map for global -omics: a primer on -omic technologies. Am J Epidemiol. 2014;180(12):1188-95.
68. Herr TM, Bielinski SJ, Bottinger E, Brautbar A, Brilliant M, Chute CG, et al. A conceptual model for translating omic data into clinical action. J Pathol Inform. 2015;6:46.
69. Devuyst O, Knoers NV, Remuzzi G, Schaefer F, Board of the Working Group for Inherited Kidney Diseases of the European Renal A, European D, et al. Rare inherited kidney diseases: challenges, opportunities, and perspectives. Lancet. 2014;383(9931):1844-59.
70. Knox SS. From ‘omics’ to complex disease: a systems biology approach to gene-environment interactions in cancer. Cancer Cell Int. 2010;10:11.
71. Gligorijevic V, Malod-Dognin N, Przulj N. Integrative methods for analyzing big data in precision medicine. Proteomics. 2016;16(5):741-58.
72. Underwood JC. More than meets the eye: the changing face of histopathology. Histopathology. 2017;70(1):4-9.
73. Marincola FM. Translational Medicine: A two-way road. J Transl Med. 2003;1(1):1.
74. Swinney DC, Xia S. The discovery of medicines for rare diseases. Future Med Chem. 2014;6(9):987-1002.
75. Groft SC. Rare diseases research: expanding collaborative translational research opportunities. Chest. 2013;144(1):16-23.
76. Everett JR. From Metabonomics to Pharmacometabonomics: The Role of Metabolic Profiling in Personalized Medicine. Front Pharmacol. 2016;7:297.
77. Sankar PL, Parker LS. The Precision Medicine Initiative’s All of Us Research Program: an agenda for research on its ethical, legal, and social issues. Genet Med. 2016.
78. Adams SA, Petersen C. Precision medicine: opportunities, possibilities, and challenges for patients and providers. J Am Med Inform Assoc. 2016;23(4):787-90.
79. Singh G, Schulthess D, Hughes N, Vannieuwenhuyse B, Kalra D. Real world big data for clinical research and drug development. Drug Discov Today. 2017.
80. Luscombe NM, Greenbaum D, Gerstein M. What is bioinformatics? A proposed definition and overview of the field. Methods Inf Med. 2001;40(4):346-58.
81. Suarez-Obando F, Ordoñez A. Aspectos éticos de la informática médica: principios de uso y usuario apropiado de sistemas computacionales en la atención clínica. Acta Bioethica. 2012;18(2):199-208.
82. Lorenzi NM. The cornerstones of medical informatics. J Am Med Inform Assoc. 2000;7(2):204-5.
83. Suarez-Obando F, Gómez-Restrepo C, Camacho J, de la Hoz A, Ruiz A, Maldonado P, et al. Portal de Guías de Práctica Clínica: estrategia digital (e-learning) para la difusión de guías de práctica desarrolladas en Colombia Desarrollo de una estrategia educativa y de difusión de Guías desarrolladas en Colombia. Univ Méd. 2016;57(1).
84. Belle A, Thiagarajan R, SoroushmERr SM, Navidi F, Beard DA, Najarian K. Big Data Analytics in Healthcare. Biomed Res Int. 2015;2015:370194.
85. Tenenbaum JD. Translational Bioinformatics: Past, Present, and Future. Genomics Proteomics Bioinformatics. 2016;14(1):31-41.
86. Butte AJ, Ohno-Machado L. Making it personal: translational bioinformatics. J Am Med Inform Assoc. 2013;20(4):595-6.
87. Day S. Evidence-based medicine and rare diseases. Adv Exp Med Biol. 2010;686:41-53.
88. Gupta S, Faughnan ME, Tomlinson GA, Bayoumi AM. A framework for applying unfamiliar trial designs in studies of rare diseases. J Clin Epidemiol. 2011;64(10):1085-94.
89. Abrahamyan L, Feldman BM, Tomlinson G, Faughnan ME, Johnson SR, Diamond IR, et al. Alternative designs for clinical trials in rare diseases. Am J Med Genet C Semin Med Genet. 2016;172(4):313-31.
90. Kalita-de Croft P, Al-EjER F, McCart Reed AE, Saunus JM, Lakhani SR. ‘Omics Approaches in Breast Cancer Research and Clinical Practice. Adv Anat Pathol. 2016;23(6):356-67.
91. Fragoulakis V, Mitropoulou C, van Schaik RH, Maniadakis N, Patrinos GP. An Alternative Methodological Approach for Cost-Effectiveness Analysis and Decision Making in Genomic Medicine. OMICS. 2016;20(5):27482.
92. Knoppers BM, Leroux T, Doucet H, Godard B, Laberge C, Stanton-Jean M, et al. Framing genomics, public health research and policy: points to consider. Public Health Genomics. 2010;13(4):224-34.
93. Frieden TR. SHATTUCK LECTURE: The Future of Public Health. N Engl J Med. 2015;373(18):1748-54.
94. Llamas B, Willerslev E, Orlando L. Human evolution: a tale from ancient genomes. Philos Trans R Soc Lond B Biol Sci. 2017;372(1713).
95. Cousineau J, Girard N, Monardes C, Leroux T, Jean MS. Genomics and public health research: can the state allow access to genomic databases? Iran J Public Health. 2012;41(5):13-30.
96. Wilkinson JR, Ells LJ, Pencheon D, Flowers J, Burton H. Public health genomics: the interface with public health intelligence and the role of public health observatories. Public Health Genomics. 2011;14(1):35-42.
97. Gjesing AP, Pedersen O. ‘Omics’-driven discoveries in prevention and treatment of type 2 diabetes. Eur J Clin Invest. 2012;42(6):579-88.
98. Taruscio D, Vittozzi L, Choquet R, Heimdal K, Iskrov G, Kodra Y, et al. National registries of rare diseases in Europe: an overview of the current situation and experiences. Public Health Genomics. 2015;18(1):20-5.
99. Vittozzi L, Gainotti S, Mollo E, Donati C, Taruscio D. A model for the European platform for rare disease registries. Public Health Genomics. 2013;16(6):299-304.
100. Lautenschlager R, Kohlmayer F, Prasser F, Kuhn KA. A generic solution for web-based management of pseudonymized data. BMC Med Inform Decis Mak. 2015;15:100.
101. Viviani L, Zolin A, MERta A, Olesen HV. The European Cystic Fibrosis Society Patient Registry: valuable lessons learned on how to sustain a disease registry. Orphanet J Rare Dis. 2014;9:81.
102. Kinkorova J. Biobanks in the era of personalized medicine: objectives, challenges, and innovation: Overview. EPMA J. 2015;7:4.
103. Singh V, Braddick D, Dhar PK. Exploring the potential of genome editing CRISPR-Cas9 technology. Gene. 2017;599:1-18.
104. Zomer HD, Vidane AS, Goncalves NN, Ambrosio CE. Mesenchymal and induced pluripotent stem cells: general insights and clinical perspectives. Stem Cells Cloning. 2015;8:125-34.
Recibido: 22 de enero de 2018
Aceptado: 20 de febrero de 2018
Correspondencia: Fernando Suárez Obando • fernando.suarez@javeriana.edu.co