ANÁLISIS DE CONCORDANCIA EN LA INTERPRETACIÓN DE IMÁGENES MAMOGRÁFICAS ENTRE MÉDICOS RADIÓLOGOS DE BOGOTÁ, D. C.
Devi Nereida Puerto Jiménez1, Harley Alejo Martínez2, Luisa María Montoya Quesada3, Yolanda Rueda Quintian4, César Augusto Poveda Súarez5, Carolina Wiesner Ceballos6
Resumen
Objetivo: Evaluar la concordancia entre médicos radiólogos de Bogotá, D.C., en la interpretación de estudios mamográficos con la categorización BI-RADS. Materiales y métodos: Estudio de corte transversal en 11 centros mamográficos de Bogotá, D.C., que incluye un tamaño de muestra de 323 exámenes mamográficos, en mujeres asintomáticas de 50 a 69 años, seleccionados de forma aleatoria y estratificada según su categorización BI-RADS. Mediante el índice kappa se determinó la concordancia de la categorización diagnóstica del sistema BI-RADS en los informes mamográficos entre los radiólogos de los centros mamográficos y el consenso de dos médicos radiólogos expertos del Instituto Nacional de Cancerología ESE. Resultados: Después del consenso entre los dos médicos radiólogos del Instituto Nacional de Cancerología de Colombia, el análisis de concordancia con los médicos radiólogos de todas las instituciones demostró una tasa de acuerdo del 54,9% y un índice kappa (k) de 0,21 (IC 95%: 0,14-0,28) en la categorización BI-RADS. Cuando se agruparon las categorías BI-RADS 1 y 2 la proporción de coincidencias fue de 75,3% y el índice kappa (k) de 0,26 (IC 95%: 0,17-0,34). Discusión: Según los márgenes propuestos para el índice kappa, se encontró una concordancia débil en la categorización BI-RADS presentada en los reportes mamográficos por los médicos radiólogos expertos y los médicos radiólogos de los centros participantes del estudio. Lo anterior sugiere que aunque se ha adoptado el sistema estandarizado para el reporte mamográfico desde finales de la década de los noventa en Bogotá, D.C., existe una alta variabilidad dependiente del observador en el momento de la interpretación de las imágenes mamográficas.
Palabras clave: mamografía, variaciones dependientes del observador, diagnóstico por imagen.
_______________________
1 Médica Magíster en Administración. Grupo de Salud Pública y Epidemiología del Cáncer. Coordinadora Grupo de Prevención y Detección Temprana del Cáncer, Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia.
2 Magíster en Física. Grupo de Salud Pública y Epidemiología del Cáncer. Grupo de Prevención y Detección Temprana del Cáncer, Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia. Docente de Investigación, Vicerrectoría de Investigación, Universidad ECCI, Bogotá, D. C., Colombia.
3 Magíster en Epidemiología Clínica. Grupo de Salud Pública y Epidemiología del Cáncer. Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia.
4 Especialista Gerencia y Auditoría en Salud. Grupo de Salud Pública y Epidemiología del Cáncer, Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia.
5 Médico Radiólogo, Grupo de Imágenes Diagnósticas, Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia. Profesor Asociado. Profesor Asociado, Departamento de Imágenes Diagnósticas, Universidad Nacional de Colombia, Bogotá, D. C., Colombia. QEPD.
6 Máster en Ciencias de Salud Pública. Grupo de Salud Pública y Epidemiología del Cáncer. Directora Instituto Nacional de Cancerología ESE, Bogotá, D. C., Colombia.
________________________
ANALYSIS OF AGREEMENT OF THE INTERPRETATION OF MAMMOGRAPHIC IMAGES BETWEEN RADIOLOGISTS: A PILOT STUDY IN BOGOTÁ, D. C.
Abstract
Introduction: Among all cancers, breast cancer is the primary cause of female mortality in Colombia. Therefore, it has been considered necessary to strengthen mammogram-based early detection programs by implementing quality assurance programs, including the evaluation of the quality of clinical images and analysis in the diagnostic concordance of the BIRADS categorization. Objective: To evaluate the inter-observer variability among radiologists in the interpretation of mammograms categorized by means of Breast Imaging Reporting and Data System (BI-RADS). Methods: This cross-sectional study includes a sample of 323 mammographic examinations in asymptomatic women between 50 and 69 years. The participants were randomly selected and stratified according to the BI-RADS categorization, in 11 mammographic centers in Bogotá, D. C., Colombia. By means of the kappa coefficient, the concordance among the consensus of two expert radiologists of the Colombian International Cancer Institute and radiologists of the mammography centers in the interpretation of mammograms by means of the BI-RADS categorization was determined. Results: After reaching consensus between two expert radiologists from the Colombian National Cancer Institute, the analysis of concordance with the radiologists of all institutions showed an agreement rate of 54,9% and a kappa coefficient (k) of 0,21 (95% CI: 0,14-0,28). When BI-RADS-groups I and II were clustered, both the agreement rate as well as the kappa coefficient increased to 75,3% and k=0,26 (95% CI: 0,17-0,34), respectively. Discussion: The results show a weak concordance of the BI-RADS categorization presented in mammographic reports, suggesting that there is a high inter-observer variability at the time of interpretation of mammographic images.
Keywords: mammography, inter-observer variability, diagnostic imaging.
Introducción
El cáncer de mama es el tipo de cáncer de mayor incidencia y mortalidad de las mujeres en Colombia, mostrando un incremento constante en las últimas décadas, por lo que es considerado un problema de salud pública en el país (1). De acuerdo con la Organización Mundial de la Salud (OMS), una tercera parte de todos los casos de cáncer pueden ser curados si se hace una detección temprana (2). Uno de los componentes fundamentales en la detección temprana del cáncer de mama son los programas de tamización con mamografía, siendo éstos considerados un factor esencial en la reducción de la mortalidad por este tipo de cáncer (3-9). En particular, diferentes estudios han demostrado que el uso de la tamización con mamografía en mujeres mayores a 50 años reduce la mortalidad por cáncer de mama entre un 15% y un 35% (10-12).
La mamografía es un procedimiento de imágenes diagnósticas que utiliza radiación ionizante y que requiere la mayor sensibilidad de contraste comparada con otras técnicas radiográficas (13-14). Por esta razón, es necesario implementar programas de control de calidad que garanticen la obtención de imágenes que permitan un diagnóstico confiable con la menor dosis de radiación posible a las pacientes. Estos programas deben incluir evaluaciones de calidad periódicas sobre los equipos de adquisición de imágenes mamográficas, incluyendo pruebas de calidad de imagen con simuladores de mama y pruebas de dosimetría, así como en los elementos que intervienen en el procesamiento y visualización de las mismas, como procesadoras, casetes, negatoscopios y monitores (14-16).
En un programa de control de calidad en los servicios de mamografía, también es considerado fundamental la evaluación de la calidad de las imágenes clínicas (17). Para la evaluación de la calidad de las imágenes clínicas en mamografía existen dos protocolos, uno desarrollado por el Colegio Americano de Radiología
(ACR) y el otro por la Comisión Europea (18,19). En ambos casos, se incluyen criterios relacionados con el posicionamiento de las pacientes, con los parámetros de exposición y con las características específicas de la imagen. De igual forma, son considerados los dos tipos de proyecciones, cráneo caudal (CC) y medio lateral oblicua (MLO), los cuales son usados en los programas de tamización con mamografía (18,19).
El papel del médico radiólogo en mamografía es la detección y el análisis de anormalidades en la mama (20). Teniendo en cuenta que uno de los factores que influencia la lectura de las imágenes mamográficas es la percepción individual de cada observador, es decir, la subjetividad de los médicos radiólogos, el Colegio Americano de Radiología (ACR) en 1992 creó el sistema de informes y registro de datos de imagen de la mama (BI-RADS), que incluye una clasificación en categorías de 0 a 6 (anexo A). Su última actualización fue en el 2013, aunque en general se ha mantenido sin muchos cambios (21,22). El objetivo del sistema BI-RADS fue estandarizar y mejorar la calidad de los informes mamográficos, así como reducir la confusión en la interpretación del diagnóstico. Este sistema es universalmente aceptado por los médicos radiólogos y permite suministrar información acerca del riesgo de malignidad de las lesiones detectadas y facilitar el control posterior de las pacientes (21,22).
En Colombia, en el marco del Plan Decenal para el Control del Cáncer, el Ministerio de Salud y Protección Social y el Instituto Nacional de Cancerología ESE han promovido la implementación de programas de control de calidad para las instituciones prestadoras de servicios de mamografía en el país (23). Como parte de esto, se resalta la publicación de una guía para el control de calidad de equipos de mamografía analógica (24) y una para equipos de mamografía digital (25). Con base en estas guías se realizó un primer estudio en 39 instituciones prestadoras de servicios en mamografía, seleccionadas en seis ciudades de Colombia, con el fin de diagnosticar el estado de la calidad de los equipos de mamografía (26). Un segundo estudio realizado en 28 instituciones, permitió evaluar el impacto de los programas de control de calidad en mamografía, a partir de las visitas de seguimiento en los equipos previamente evaluados (27).
Como una iniciativa hacia el fortalecimiento de los programas de tamización con mamografía, se realizó en 11 instituciones de la ciudad de Bogotá, D. C., un estudio piloto para determinar la variación dependiente del observador en la lectura de las imágenes mamográficas. Lo anterior, a través del análisis de concordancia entre observadores, teniendo en cuenta las categorías finales del sistema BI-RADS. Esto se efectuó entre los médicos radiólogos de las instituciones participantes y dos médicos radiólogos expertos del Instituto Nacional de Cancerología ESE.
Materiales y Métodos
Diseño del estudio
En el marco del programa de detección temprana del cáncer de mama del Instituto Nacional de Cancerología ESE, en coordinación con el Ministerio de Salud y Protección Social, se realizó un estudio de corte transversal para evaluar la concordancia interobservador en la interpretación de las imágenes mamográficas entre diferentes radiólogos de centros de mamografía de Bogotá, D.C., y dos médicos radiólogos del Instituto Nacional de Cancerología ESE.
Universo del estudio y muestra
Se considera como universo del estudio el total de estudios mamográficos realizados en Bogotá, D. C., a mujeres en edad entre 50 y 69 años, en el período de julio de 2014. Se calculó un tamaño de muestra teniendo en cuenta que el número total de estudios mamográficos realizados en este período en centros mamográficos de la ciudad era desconocido. Además, se asumió un intervalo de confianza del 95%, un error del 10% y una proporción esperada de resultados concordantes del 70% (p=0,7). De esta manera, se obtuvo una muestra total de 323 exámenes mamográficos.
Colección de datos
Una vez se identificó el universo del estudio y se construyó el espacio muestral, se efectuó una búsqueda inicial por medio de las bases de datos del Registro Especial de Prestadores de Servicios de Salud (REPS) de las instituciones de Radiología e Imágenes Diagnósticas en Bogotá, D. C. Éstas instituciones fueron contactadas telefónicamente para conocer si dentro de sus servicios se incluía la mamografía. Los centros de mamografía fueron invitados a participar del estudio, a través de un comunicado escrito enviado a su dirección electrónica y dirección física. Además, se realizaron visitas presenciales para la presentación del proyecto.Finalmente, se recibió confirmación de 11 instituciones que aceptaron participar voluntariamente y que, además, contaban con tecnología digital directa (DR) o digital computarizada (CR). Lo anterior debido a la facilidad de este tipo de sistemas para transmitir las imágenes en red para su visualización.
Los 323 exámenes mamográficos de dos proyecciones (cráneo caudal y medio lateral oblicua) se seleccionaron de forma aleatoria y proporcional al volumen de mamografías de cada institución. Adicionalmente, la selección se realizó de forma estratificada, según la categorización BI-RADS, dado que los estudios mamográficos en todas las instituciones con categorías BI-RADS mayor o igual a 3 eran menos frecuentes que las demás categorías. Por lo tanto, se realizó la inclusión forzosa para BI-RADS mayor o igual a 3 y se seleccionó de manera aleatoria estudios con BIRADS menor o igual a 2 para que hicieran parte de la muestra final.
Para medir la concordancia en la categorización BIRADS de las imágenes mamográficas, se tuvieron en cuenta los diagnósticos emitidos por el médico radiólogo tratante en cada institución y dos médicos radiólogos expertos para una segunda lectura, éstos últimos fueron seleccionados por conveniencia del Instituto Nacional de Cancerología ESE.
Las imágenes digitales, una vez interpretadas por el médico radiólogo de la institución, fueron enviadas a los dos médicos radiólogos expertos quiénes en consenso de forma simultánea evaluaron las imágenes de manera independiente y ciega frente al reporte original del centro mamográfico y reportaron los resultados en un informe mamográfico de acuerdo con las diferentes categorías del sistema BI-RADS (21,22). Finalmente, este resultado fue comparado con los reportes BI-RADS de los radiólogos de cada una de las 11 instituciones, evaluando la concordancia entre las interpretaciones.
Análisis estadístico
Para estimar la concordancia entre los observadores se calcula el índice kappa, con un intervalo de confianza del 95%. El índice kappa refleja la fuerza de la concordancia entre dos observadores. La fuerza de la concordancia se considera pobre si es menor a 0,20, débil si está entre 0,21-0,40, moderada si está entre 0,41-0,60, buena si está entre 0,61-0,80 y muy buena si está entre 0,81-1,0.
Los análisis fueron realizados en el programa STATA 11,2 licenciado para el Instituto Nacional de Cancerología ESE.
Resultados
Para el análisis de concordancia entre el consenso establecido por los dos médicos radiólogos expertos, y los médicos radiólogos de los 11 centros mamográficos se consideraron 295 estudios de mamografía. Fueron excluidos 28 estudios de la muestra de 323, debido a que los dos radiólogos expertos consideraron que la calidad de la imagen no era adecuada para la lectura, en parte a la incorrecta visualización del tejido mamario, pliegues de la piel en la imagen o a la no reproducción nítida del músculo pectoral, criterios relacionados con posicionamiento de la paciente en el momento de adquisición de la imagen.
Los resultados se presentan en la Tabla 1, teniendo en cuenta las categorías BI-RADS de 0 a 4 debido a que no hubo reportes de las categorías 5 y 6. De la Tabla 1, se calcula la proporción de acuerdos (elementos de la diagonal) la cual fue de 162/295, equivalente a 54,9 %, y el índice kappa que fue de 0,21 (IC 95%: 0,14 - 0,28)
Tabla 1. Concordancia en la interpretación de estudios mamográficos entre médicos radiólogos expertos del Instituto Nacional de Cancerología y los médicos radiólogos de 11 centros de mamografía de Bogotá, D. C. |
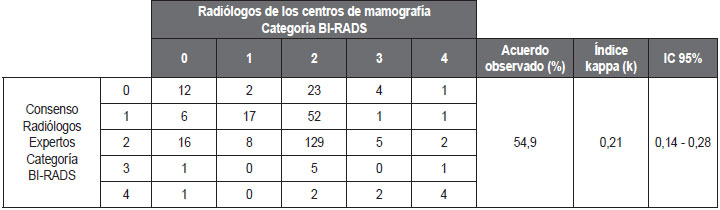 |
Debido a la similitud en el manejo y conducta a seguir en las pacientes de los programas de tamización de cáncer de mama en Colombia, se agrupan las categorías BI-RADS 1 y 2, y nuevamente se realiza el análisis de concordancia entre los radiólogos expertos y los médicos radiólogos de los centros de mamografía. Los resultados se presentan en la Tabla 2. Allí se calcula la proporción de acuerdos, la cual fue de 222/295, equivalente a 75,3 %, y el índice kappa que fue de 0,26 (95 % IC: 0,17 – 0,34).
Discusión
Este estudio permitió determinar la variabilidad dependiente del observador entre médicos radiólogos de programas de tamización de cáncer de mama en 11 centros de mamografía de Bogotá, D. C., y dos médicos radiólogos expertos. Se obtuvo una fuerza de concordancia débil en la categorización final BI-RADS. Al agrupar las categorías BI-RADS 1 y 2, se obtuvo un aumento importante en la proporción de acuerdos al 75,2 %. Sin embargo, el índice kappa sólo aumentó a 0,26, lo que corresponde nuevamente a una fuerza de concordancia débil.
A partir de la introducción del sistema BI-RADS en los reportes mamográficos, se han desarrollado otras investigaciones que muestran diferentes resultados (28-31). Sin embargo, es importante resaltar que los estudios han sido realizados en diversos contextos que
incluyen mamografías diagnósticas y de tamización, diferentes estadios de la enfermedad, el tamaño de muestra, el número de los radiólogos participantes y el tiempo de experiencia de los mismos (28-31).
En un estudio realizado en el Instituto Nacional de Cancerología de la ciudad de México, en una muestra aleatoria de 29 radiólogos y 80 estudios mamográficos de mamografía diagnóstica y de tamización, la fuerza de concordancia fue también débil cuando se tomaron cinco categorías BI-RADS (entre 1 y 5), con un índice kappa de 0,24. Sin embargo, al agrupar los resultados en BI-RADS 1-3 y 4-5 el índice se incrementó a 0,46 (28). Es de resaltar que en este estudio no tuvieron en cuenta la categoría BI-RADS 0.
En otro estudio en Estados Unidos, cinco radiólogos del Hospital de Rhode Island, evaluaron retrospectivamente lesiones en 91 mujeres, en un rango de edad de 28 a 85 años, que se sometieron a una biopsia guiada por imágenes. Cada observador describió cada lesión con la terminología BI-RADS y se le asigna una categoría final de BI-RADS de 2-5, incluyendo las subcategorías BI-RADS 4a, 4b y 4c. En la evaluación de la categoría final BI-RADS el índice kappa fue de 0,28 (29). Adicionalmente, en la escuela de medicina de la Universidad de Maryland, cinco experimentados radiólogos, no entrenados específicamente en BI-RADS, evaluaron 103 estudios de tamización con mamografía.
Tabla 2. Concordancia en la interpretación de estudios mamográficos agrupando las categorías BI-RADS 1 y 2, entre médicos radiólogos expertos del Instituto Nacional de Cancerología y los médicos radiólogos de 11 centros de mamografía de Bogotá, D. C. |
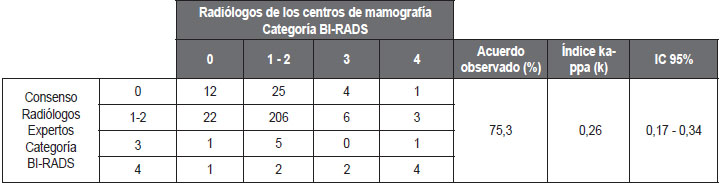 |
Anexo A Categorías BI-RADS en la evaluación de imágenes mamográficas (21, 22) |
 |
En el análisis de concordancia en la lectura para la categoría BI-RADS final de 0 a 5 obtuvieron un índice kappa de 0,37 (30). De forma similar, en un estudio en Cataluña, España, 21 radiólogos de programas de tamización de cáncer de mama evaluaron 100 estudios mamográficos usando la categorización BI-RADS. En este caso el índice kappa para la concordancia en la lectura también fue de 0,37 (31).
Lo anterior, junto con los resultados del presente estudio, indican que aunque existe un sistema estandarizado para el reporte mamográfico, hay una alta variabilidad dependiente del observador en el momento de la interpretación de las imágenes mamográficas con el sistema de categorías BI-RADS. Las razones que explican esta variabilidad podrían estar relacionadas con la calidad de las imágenes clínicas, la calidad de los equipos y, con la formación y experiencia de los médicos radiólogos (32,33). Algunas investigaciones muestran que en un programa de tamización con mamografía, entre el 30 y el 70 % de los cánceres diagnosticados sólo fueron detectados en una revisión retrospectiva, ya que en el momento de la interpretación inicial fueron diagnosticados como normales (34-36).
Desde la implementación del sistema BI-RADS en Colombia, hacia finales de los años noventa (37), no se encuentran estudios de concordancia que evalúen la variabilidad en la interpretación de las imágenes mamográficas entre médicos radiólogos. Por esta razón, esta investigación representa una primera aproximación para valorar la concordancia en el diagnóstico de las lesiones mamarias por parte de los médicos radiólogos del país.
Teniendo en cuenta que algunos estudios han generado controversia respecto a los programas de tamización con mamografía porque han incrementado la evidencia acerca de los riesgos que conlleva la práctica, que incluyen falsos positivos, falsos negativos, sobrediagnóstico y la exposición a la radiación (38-42), es necesario implementar en el país acciones continuas que permitan mejorar la calidad y eficiencia en las instituciones prestadoras de servicios de mamografía. Para esto se debe articular a los programas de control de calidad de los equipos (26,27), un segundo componente que permita evaluar la calidad de las imágenes clínicas y la interpretación de los médicos radiólogos de los centros mamográficos. De igual forma, es importante generar una cultura de educación continua y cursos de actualización en la estandarización de los reportes mamográficos para los radiólogos (43), así como cursos de control de calidad de los servicios mamográficos, dirigidos a tecnólogos, radiólogos, físicos médicos, ingenieros biomédicos y personal del área administrativa de las instituciones prestadoras de servicios de salud en el país.
Por otro lado, se recomienda implementar sistemas de doble lectura para mejorar los resultados del diagnóstico del cáncer de mama en los programas de tamización con mamografía (44). En los últimos años, han surgido nuevas opciones de lectura mamográfica para las tecnologías digitales como la incorporación de los sistemas de lectura asistida por computador (CAD, por sus siglas en inglés). Estos sistemas permiten aumentar el rendimiento en la lectura, produciendo un aumento de la sensibilidad de la mamografía (34-36).
Las limitaciones de este estudio en particular incluyen el hecho de que los estudios mamográficos examinados por los radiólogos expertos tenían una baja proporción en la categoría BI-RADS 4, y no había reportes en las categorías 5 y 6.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiación
El estudio contó con la financiación del Ministerio de Salud y Protección Social, y del Instituto Nacional de Cancerología ESE.
Referencias
1. International Agency for Research on Cancer [Internet]. Lyon: GLOBOCAN 2012: Estimated cancer incidence, mortality and prevalence worldwide in 2012, 2012. [Consultado julio 11 de 2015]. Disponible en: http://globocan.iarc.fr/Pages/fact_sheets_cancer.aspx
2. World Health Organization. Cancer control: Knowledge into action: WHO guide for effective programmes, Vol. 2. Geneva: World Health Organization, 2007.
3. Warner E. Breast-cancer screening. N Engl J Med. 2011; 365(11): 1025-32.
4. Chevarley F, White E. Recent trends in breast cancer mortality among white and black US women. Am J Public Health. 1997; 87(5):775-81.
5. Howe HL, Wingo PA, Thun MJ, Ries LA, Rosenberg HM, Feigal EG, et al. Annualreportto the nation on the status of cancer(1973 through 1998), featuring cancers with recent increasing trends. J Natl Cancer Inst. 2001; 93(11): 824-42.
6. Moss SM, Nyström L, Jonsson H, Paci E, Lynge E, Njor S, et al. The impact of mammographic screening on breast cancer mortality in Europe: a review of trend studies. J Med Screen. 2012; 19(1): 26-32.
7. Njor S, Nyström L, Moss S, Paci E, Broeders M, Segnan N, et al. Breast cancer mortality in mammographic screening in Europe: a review of incidence-based mortality studies. J Med Screen. 2012; 19(1): 33-41.
8. Diaz S, Piñeros M, Sanchez O. Detección temprana del cáncer de mama: aspectos críticos para un programa de tamizaje organizado en Colombia. Rev Colomb Cancerol. 2005; 9(3): 93-105.
9. Mettler FA, Upton AC, Kelsey CA, Ashby RN, Rosenberg RD, Linver MN. Benefits versus risks from mammography: a critical reassessment. Cancer. 1996; 77(5): 903-9.
10. Kerlikowske K, Grady D, Rubin SM, Sandrock C, Ernster VL. Efficacy of screening mammography: a meta-analysis. JAMA. 1995; 273(2): 149-54.
>11. Kalager M, Zelen M, Langmark F, Adami HO. Effect of screening mammography on breast-cancer mortality in Norway. N Engl J Med 2010; 363(13): 1203-10.
12. Gøtzsche, PC, Jørgensen, KJ. Screening for breast cancer with mammography. Cochrane Database Syst Rev. 2013; 6:1-71.
13. Bushberg JT, Seibert JA, Leidholdt EM, Boone JM. The essential physics of medical imaging. Philadelphia: Lippincott Williams & Wilkins, 2011.
14. International Atomic Energy Agency. Control de Calidad en Mamografía. Vienna: IAEA-TECDOC, 2006:1517.
15. International Atomic Energy Agency. Quality Assurance Programme for Screen Film Mammography. Vienna: IAEA Human Health Series, 2009:2.
16. International Atomic Energy Agency. Quality Assurance Programme for Digital Mammography. Vienna: IAEA Human Health Series, 2011:17.
17. Li Y, Poulos A, McLean D, Rickard M. A review of methods of clinical image quality evaluation in mammography. Eu J Rad. 2010; 74(3): 22-31.
18. Committee ACR. Mammography quality control manual. American College of Radiology; 1999.
19. European Commission. European Guidelines on Quality Criteria for Diagnostic Radiographic Images. EUR 16260; 1996.
20. Glazer GM, Ruiz-Wibbelsmann JA. The Invisible Radiologist. Radiology. 2011; 258(1): 18-22.
21. ACR BI-RADS breast imaging and reporting data system: breast imaging atlas. American College of Radiology, 2003.
22. Balleyguier C, Ayadi S, Van Nguyen K, Vanel D, Dromain C, Sigal R. BIRADS™ classification in mammography. Eu J Rad. 2007; 61(2):192-4.
23. República de Colombia, Ministerio de la Salud y Protección Social, Instituto Nacional de Cancerología. Plan Decenal para el control del Cáncer en Colombia, 20122021. Bogotá, DC; Instituto Nacional de Cancerología ESE, 2013.
24. Arciniegas M, Poveda C. Control de calidad para los servicios de mamografía analógica. Bogotá, DC: Instituto Nacional de Cancerología ESE, 2011.
25. Alejo-Martínez H. Control de calidad para los servicios de mamografía digital. Bogotá, DC: Instituto Nacional de Cancerología ESE, 2013.
26. Alejo-Martínez H, Wiesner-Ceballos C, Arciniegas-Álvarez MA, Poveda-Suárez CA, Puerto-Jiménez DN, Ardila-HernándezIT, et al. La calidad de la mamografía en Colombia: análisis de un estudio piloto. An Radiol Mex. 2013; 12(3): 164-74.
27. Alejo-Martínez H, Salazar-Hurtado EJ, Poveda-Suárez CA, Puerto-Jiménez DN, Ramírez-Campos F, RoldánSánchez OI. Impacto del programa de aseguramiento de la calidad de las mamografías en Colombia. An Radiol Mex. 2014; 13(4):369-83.
28. Torres-Mejía G, Villaseñor-Navarro Y, Yunes-Díaz E, Ángeles-Llerenas A, Martínez-Montañez OG, LazcanoPonce E. Validez y reproducibilidad de la interpretación de la mamografía por radiólogos mexicanos, mediante el sistema BI-RADS. Rev Invest Clin. 2011; 63(2): 124-34.
29. Lazarus E, Mainiero MB, Schepps B, Koelliker SL, Livingston LS. BI-RADS lexicon for US and mammography: interobserver variability and positive predictive value 1. Radiology, 2006; 239(2): 385-91.
30. Berg WA, Campassi C, Langenberg P, Sexton MJ. Breast Imaging Reporting and Data System: inter-and intraobserver variability in feature analysis and final assessment. AJR. 2000; 174(6):1769-77.
31. Redondo A, Comas M, Macia F, Ferrer F, Murta-Nascimento C, Maristany MT, et al. Inter-and intraradiologist variability in the BI-RADS assessment and breast density categories for screening mammograms. Br J Radiol. 2012; 85(1019): 1465-70.
32. Beam CA, Layde PM, Sullivan DC. Variability in the interpretation of screening mammograms by US radiologists. Findings from a national sample. Arch Intern Med. 1996; 156: 209-13.
33. Beam C, Conant E, Sickles E. Association of volume and volume-independent factors with accuracy in screening mammogram interpretation. J Natl Cancer Inst. 2003; 95: 282-90.
34. Warren Burhenne LJ, Wood SA, D’Orsi CJ, Feig SA, Kopans DB, O’Shaughnessy K, et al. Potential contribution of computer-aided detection to the sensitivity of screening mammography. Radiology. 2000; 215(2): 554-62.
35. Birdwell RL, Ikeda DM, O’Shaughnessy KF, Sickles EA. Mammographic Characteristics of 115 Missed Cancers Later Detected with Screening Mammography and the Potential Utility of Computer-aided Detection. Radiology. 2001; 219(1): 192-202.
36. Brem RF, Baum J, Lechner M, Kaplan S, Souders S, Naul LG, et al. Improvement in sensitivity of screening mammography with computer-aided detection: a multiinstitutional trial. AJR. 2003; 181(3): 687-93.
37. Moreno L, Romero J. El informe mamográfico: el sistema BI-RADS. Rev Col Radiol. 1999; 10 (2): 552-8.
38. Hofvind S, Ponti A, Patnick J, Ascunce N, Njor S, Broeders M, et al. False-positive results in mammographic screening for breast cancer in Europe: a literature review and survey of service screening programmes. J Med Screen. 2012; 19(Suppl 1):57-66.
39. Puliti D, Duffy SW, Miccinesi G, De Koning H, Lynge E, Zappa M, et al. Overdiagnosis in mammographic screening for breast cancer in Europe: a literature review. J Med Screen. 2012; 19(Suppl 1):42-56.
40. Miller AB, Wall C, Baines CJ, Sun P, To T, Narod SA. Twenty five year follow-up for breast cancer incidence and mortality of the Canadian National Breast Screening Study: randomised screening trial. BMJ. 2014; 348: g366.
41. Nelson, H. D., O’Meara, E. S., Kerlikowske, K., Balch, S., & Miglioretti, D. (2016). Factors associated with rates of false-positive and false-negative results from digital mammography screening: an analysis of registry data. Ann Intern Med. 2016; 164(4): 226-35.
42. Lauby-Secretan B, Scoccianti C, Loomis D, Benbrahim-Tallaa L, Bouvard V, Bianchini F, et al. Breastcancer screening—viewpoint of the IARC Working Group. N Engl J Med. 2015; 372(24): 2353-8.
43. Poveda CA. Sistema BIRADS: descifrando el informe mamográfico. Repert med cir. 2010; 19(1): 18-27.
44. Katalinic A, Bartel C, Raspe H, Schreer I. Beyond mammography screening: quality assurance in breast cancer diagnosis (The QuaMaDi Project). Br J Cancer. 2007; 96(1): 157-61.
Recibido:24 de julio de 2017
Aceptado: 20 de febrero de 2018
Correspondencia: Harley Alejo Martínez • halejo@cancer.gov.co