Educación en diálisis peritoneal crónica en los programs de posgrado de Nefrología en Latinoamérica.
Roberto D’Achiardi Rey1, Alejandra Molano Triviño2, Jorge Echeverri Sarmiento3, Ángela Rivera Flórez4, Mauricio Sanabria Arenas5
Resumen
Introducción: Diversos factores pueden influir en la preferencia del uso de hemodiálisis crónica (HDC) sobre diálisis peritoneal crónica (DPC) como terapia de enfermedad renal crónica en pacientes estado 5 en programas de diálisis crónica (ERC5D) en diversos países del mundo. Objetivos: Determinar si la falta de educación adecuada y suficiente en DPC en algunos programas de postgrado de nefrología, es la causa principal por la cual los nefrólogos prefieren utilizar HDC, la terapia mejor conocida. Material y Métodos: Se analizó el programa de entrenamiento en DPC que reciben los estudiantes de postgrado de nefrología en diversos países de Centro y Suramérica. La información se obtuvo con base en la respuesta a una encuesta que se envió a uno o más nefrólogos de cada país, entre febrero 1 y julio 31 de 2011, dirigida a quienes trabajan en el medio académico y conocen, dirigen o pertenecen a programas de postgrado de nefrología. Resultados: 114 programas de postgrado de Nefrología existen en Latinoamérica en la actualidad. Se encuentra una clara variedad en el periodo de entrenamiento en diálisis peritoneal crónica, de acuerdo con cada programa y en cada país. El volumen de pacientes en diálisis peritoneal crónica varía entre 25 y más de 280, con lo cual es claro que el entrenamiento y la experiencia adquirida en el manejo de pacientes con DPC es diferente. Discusión: El entrenamiento insuficiente en DPC podría traer como consecuencia que el nefrólogo al momento de escoger una terapia se decida por la mejor conocida, y esta podría ser una de las razones por la cual la DPC sea menos utilizada en muchas partes del mundo. La unificación de programas de entrenamiento podría favorecer un mayor conocimiento de la terapia, pudiéndose utilizar así en forma más balanceada.
Palabras clave: Diálisis peritoneal crónica, hemodiálisis crónica, programas de postgrado, nefrología, Latinoamérica
Chronic peritoneal dialysis training in Latin American Nephrology Post graduate programs
Abstract
Introduction: Several factors may influence the preferential use of chronic hemodialysis (CHD) over chronic peritoneal dialysis (CKD) as a therapy for stage 5 chronic kidney disease patients in chronic dialysis (5DCKD) programs in several countries around the world. Objectives: To determine if a lack of adequate chronic peritoneal dialysis (CPD) education in some nephrology postgraduate programs is the main reason why nephrologists prefer to use HDC, the best known therapy. Material and Methods: We analyzed the CPD training program received by nephrology postgraduate students in several countries of Central and South America. The obtained information was based on a survey that was sent to one or more nephrologists from each country between February 1 and July 31, 2011, addressed to those who work in the academic environment and who know, direct or belong to nephrology postgraduate programs. Results: 114 postgraduate nephrology programs exist in Latin America today. A clear variation is found in CPD training period, according to each program and country. The volume of patients on CPD varies from 25 to more than 280, thus making clear that training and experience gained in care of patients with CPD is unbalanced. Discussion: Insufficient DPC training may end-up in nephrologists choosing the best known therapy, being this way one of the reasons why DPC is less often used in many parts of the world. Unification of training programs could favor a better knowledge of this therapy, being then able to use it in a more balanced way.
Keywords: Chronic peritoneal dialysis, chronic hemodialysis, postgraduate programs, nephrology, Latin America.
_______________________
1. MD, FACP. Nefrólogo Fundación Clínica Shaio, Fundación Cardioinfantil, Unidad Renal RTS - Cardioinfantil. Profesor Titular de Medicina U. de la Sabana, Profesor de Cátedra de Nefrología, U. Javeriana, Profesor de Medicina U. Militar Nueva Granada y U. Juan N Corpas, Bogotá, Colombia.
2. MD. Jefe del Servicio de Nefrología, Fundación Cardioinfantil. Docente del Programa de Postgrado de Nefrología, Universidad del Rosario. Directora Médica, Unidad Renal Baxter Cardioinfantil. Bogotá, Colombia.
3. MD. Profesor de Medicina Universidad Militar Nueva Granada. Jefe del Servicio de Nefrología Hospital Militar Central y Unidad
Renal RTS HMC. Coordinador del Programa de Postgrado de Nefrología, U. Militar Nueva Granada. Bogotá, Colombia.
4. MD. Internista - Nefróloga. Directora Médica RTS Colombia, Bogotá, Colombia.
5. MD. Internista - Nefrólogo, Jefe de Investigación, RTS Colombia, Bogotá. Colombia.
_______________________
Introducción
La población mundial de pacientes con enfermedad renal crónica (ERC) y en consecuencia, el número de pacientes con ERC estado 5 en programas de diálisis crónica (ERC5D) que recibe terapias de reemplazo renal crónico (TRRC), bien sea diálisis o trasplante renal, ha aumentado en forma considerable a través de los años.
En 2008 recibían diálisis peritoneal crónica (DPC) 196.000 pacientes en 130 países del mundo, correspondiente al 11 % de la población mundial de TRRC (1) y hemodiálisis crónica (HDC) cerca de 1.550.000 pacientes (1).
En Latinoamérica (LA) según el Registro Latinoamericano de Diálisis y Trasplante de 2.008 (2), se estimó que en la región recibían DPC y HDC 254.961 pacientes y 65.824 tenían trasplante renal funcionante. De los pacientes en TRRC, 74,18% recibían HDC y 25,82% DPC, distribuidos en 2.155 centros de diálisis, o sea, es notoria la menor cantidad de pacientes en diálisis crónica que recibe DPC.
Diversos factores pueden influir en la preferencia del uso de HDC sobre DPC como terapia de ERC5D en diversos países del mundo. Khawar (3) considera importante la falta de educación y de entrenamiento adecuado y suficiente de los nefrólogos en DPC, según Parker (4) hay entrenamiento insuficiente en DP y también Berns (5) identificó que se requiere mejor entrenamiento del nefrólogo en formación en todas las modalidades de diálisis en casa, y hace notar que más del 25 % de estudiantes de postgrado de nefrología considera que requieren más entrenamiento en DP (5).
Una conclusión que se puede inferir de los conceptos anteriores, es que un factor importante en la falta de mayor uso de DPC en la población de pacientes con ERC5D, podría ser la falta de educación adecuada y suficiente en DPC en algunos programas de postgrado de nefrología, por la cual los nefrólogos prefieren utilizar HDC, la terapia mejor conocida.
La DPC en varios países de Europa, Norteamérica y Latinoamérica, se realiza solo en 10 a 20% de la población en DC, e incluso en algunos países no se utiliza (1).
En Latinoamérica en 2007, con excepción de México y Colombia, la penetración en DPC fue inferior al 10 %, e incluso inexistente en muchos países (1).
En Colombia en el año 2010 recibían DC 19.549 pacientes, 6.115 en DPC (46%) y 13.385 HDC (54%). (6). En España, donde anualmente cerca de 6.000 pacientes con ERC5 reciben TRRC, sólo 20 % se encuentran en DPC (7,8). Los estudiantes de postgrado de nefrología, dentro de los cerca de 30 meses de entrenamiento, solo rotan por DPC durante dos meses, lo cual consideran insuficiente, y en alto porcentaje no se consideran bien entrenados en esta modalidad de terapia.(9).
Esta investigación busca analizar dentro del marco de la educación en nefrología en LA, la situación actual de entrenamiento en DPC en los diversos países, dentro del contexto histórico de la iniciación de DP aguda y crónica, y con base en la información anterior, la Sociedad Latinoamericana de Nefrología e Hipertensión Arterial y la Sociedad Latinoamericana de Diálisis Peritoneal, podrían establecer recomendaciones para un entrenamiento adecuado y suficiente en DPC, que permita al nefrólogo tener igual experiencia y capacidad para ofrecer cualquiera de las modalidades de DC, las cuales podrían presentarse a las facultades de medicina y hospitales de latinoamericanos con programa de entrenamiento en nefrología, con la meta de estandarizar un programa que sea aplicado en los diversos países.
Materiales y Métodos
Se analizó el programa de entrenamiento en DPC que reciben los estudiantes (residentes, cursantes) de posgrado (postítulo, carrera) de nefrología, en diversos países de Latinoamérica: Centro y Suramérica. No se incluyeron en esta revisión las Islas del Caribe.
La información se obtuvo con base en la respuesta a una encuesta (Tabla1), que se envió a uno o más nefrólogos de cada país de LA, entre febrero 1 y julio 31 de 2011, dirigida a quienes trabajan en el medio académico y conocen, dirigen o pertenecen a programas de postgrado de nefrología.
En la encuesta, se solicitó información sobre el servicio o departamento de nefrología y el programa de entrenamiento en la especialidad que dirigía o al cual pertenecía el entrevistado, y a su vez, sobre la información general de otros postgrados a nivel nacional a la cual tuviera acceso.
Se solicitó información al encuestado sobre los siguientes puntos (Tabla 1):
- Número de cupos semestrales o anuales para estudiantes de postgrado de nefrología.
- Número de médicos que realizan la especialidad y el número de meses de entrenamiento en DPC.
- Descripción básica del programa de entrenamiento.
- Información sobre el número de pacientes en HDC y DPC.
- Distribución de los pacientes con ERC5 entre diálisis peritoneal ambulatoria continua (DPAC) y diálisis peritoneal automatizada (DPA).
- El número de catéteres peritoneales en que el residente asiste a su colocación o coloca bajo supervisión.
- Si existe programa de diálisis peritoneal aguda (DPA) en la institución y el número aproximado de pacientes.
- Si rotan por otras instituciones hospitalarias como parte de su posgrado.
- Si el residente sigue los pacientes de DPC durante todo el posgrado, o al menos durante 1,5 años.
- Información general sobre los postgrados de nefrología de cada país, para establecer el número de programas de entrenamiento que existen en LA, así como el contexto histórico del comienzo de la diálisis crónica en cada país.
La mayoría de los nefrólogos respondió la encuesta, y en algunos países no se logró establecer contacto para obtener la información, en cuyo caso se reenvió la encuesta entre febrero 1 y junio 30 de 2012.
Con base en el análisis de la información recibida, se estableció la descripción de las características generales del entrenamiento en DPC en cada país, del centro de posgrado del nefrólogo que respondió la encuesta y de la información a nivel general y nacional que aportó, y se estableció la situación actual del entrenamiento en DPC en los programas de postgrado de nefrología en LA.
|
| Tabla 1. Encuesta a los nefrólogos latinoamericanos |
Entre febrero 1 y julio 31 de 2012, una vez analizada la información, se envió el texto elaborado de cada país a los nefrólogos que habían respondido la encuesta, para su revisión y aprobación, para que lo modificaran de ser necesario le agregaran lo que consideraran pertinente.
Resultados
Se revisa y analiza a información obtenida en cada uno de los países que respondieron la encuesta.
Centroamérica
En Centroamérica se obtuvo información de México y Guatemala. Se conoce que en Costa Rica, El Salvador y Panamá hay programas de entrenamiento en nefrología, no así en Nicaragua ni Honduras, hasta junio de 2012.
Guatemala
La DPC se inició con la tecnología usada en los años 1960 y 1970, con base en la implantación de catéteres rígidos transitorios en pacientes con insuficiencia renal aguda (IRA) y en algunos con ERC. El primer paciente en DPC fue reportado en 1978 por el Dr. Justo Galicia. En octubre de 1989 se inició el primer programa de DPC en el Instituto Guatemalteco de Seguridad Social. A nivel de las instituciones del estado la DPC se inició en el Hospital General San Juan de Dios, más en población pediárica. En 1997 se pudo ofrecer DPC a los pacientes no cubiertos por la seguridad social, a través de la Fundación Unidad Nacional de Atención al Enfermo Renal Crónico (UNAERC), cuyo primer director fue el Dr. Carlos Bethancourt, con participación de los doctores Leonel de Gandarias y Luis Arroyo, con crecimiento constante del programa para una población actual cercana a 1.800 pacientes en DPC, mientras el programa del seguro social tenía sólo 347. Sólo una parte muy pequeña de la población recibe APD (5 pacientes), pues el estado no subsidia esta modalidad de terapia. En 2008 recibían DPC 1.757 pacientes en Guatemala (1).
En la actualidad hay 2 programas de posgrado en nefrología en Guatemala en el Centro de estudios de posgrado de la Universidad de San Carlos y en el Seguro Social, además del programa de Nefrología Pediátrica en el Hospital Roosevelt.
El posgrado de la Universidad de San Carlos con el Hospital Universitario San Juan de Dios, tiene programa de residencia de nefrología de 3 años de duración y la rotación por DPC es de 4 meses. El hospital sede del postgrado no tiene programa de DPC, dado que está a cargo del gobierno, una entidad aparte del hospital escuela. Los residentes rotan por un centro de diálisis del gobierno y una unidad de Baxter y por aparte, cada residente puede hacer una rotación autofinanciada fuera del país. El programa de postgrado tiene 6 cupos autorizados para residentes y en 2011 tenían 7 en entrenamiento. Colocan cerca de 12 catéteres de DP, bajo supervisión del nefrólogo o del residente de último año. Los residentes siguen los pacientes de diálisis durante los 2 años de entrenamiento. En enero de 2012, se inició el Postgrado de nefrología de adultos del Seguro Social, con 3 residentes.
México
Desde el punto de vista geográfico pertenece a Norteamérica, pero culturalmente pertenece más a Latinoamérica.
En México, como en la mayoría de países de LA, se empleó durante los años 1960 la DPA en el manejo de IRA, con tecnología de la época, con catéteres rígidos y solución de diálisis en botellas de vidrio. La HDC se utilizaba como puente para quienes iban a recibir trasplante renal. En los comienzos de la DPC estuvo el Dr. Alejandro Treviño Becerra, en 1977 se colocó el primer catéter de Tenckhoff, e influyó en las mejoras tecnológicas que favorecieron el desarrollo de la DPC en México. (10)
En 1993, el 93 % de los pacientes en DC en México recibían DPC que en 2007 correspondían al 25 % de la población de 100.000 pacientes en DPC alrededor del mundo (10). En 2008 recibían DPC 41.089 pacientes en México. (1)
La Universidad Nacional Autónoma de México (UNAM) estableció el Plan Único de Especializaciones Médicas (PUEM) en nefrología, programa con los contenidos teóricos de la especialidad (11), que deben cumplirse en los diversos centros de estudios de postgrado en nefrología, siendo opcional para cada centro como lo implementa, dentro de su programa específico de entrenamiento.
Existen 14 programas de posgrado de nefrología en 4 ciudades:
En México D.F.: Centro Médico Nacional La Raza, IMSS., Centro Médico Nacional Siglo XXI, IMSS, Centro Médico Nacional XX Noviembre, ISSSTE., Hospital Juárez, Hospital Militar, Instituto Nacional de Cardiología Ignacio Chávez y el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán.
En Guadalajara: Hospital Civil de Guadalajara, Hospital Regional Valentín Gómez Farías, ISSSTE y Centro Médico Nacional de Occidente, IMSS., Hospital de Especialidades y el Hospital de Pediatría del Centro Médico Nacional de Occidente, IMSS.
En Monterrey: Hospital de Especialidades #25, IMSS y Hospital Universitario Dr. José E. González
En San Luis Potosí: Hospital Central Dr. Ignacio Morones Prieto.
Para ingresar al programa se requieren 2 años de entrenamiento previo en medicina interna. La duración del entrenamiento en nefrología es de 3 años y no hay límite en el número de residentes que puedan ingresar. Las unidades hospitalarias requieren cumplir con requisitos especiales. El programa académico es uniforme.
En el Hospital Civil de Guadalajara – Secretaría de Salud (SS), la duración del programa es de 3 años. La Secretaría de Salud autoriza 2 becas por año y adicionalmente, el Consejo Nacional de Ciencia y Tecnología (CONACYT) otorga 1 a 2 becas anuales. El número de residentes en 2011 era de 10 y la rotación por DPC es de 3 meses por año, o sea 9 meses durante su entrenamiento. El número de catéteres peritoneales colocados en 3 años es cercano a 200. Alrededor del 80% de los catéteres son colocados por técnica percutánea por los residentes de nefrología y los restantes quirúrgicamente. El residente realiza seguimiento a los pacientes en DPC durante los 3 años de entrenamiento en la especialidad.
El número de pacientes en DPC en 2011 era de 210: 200 en CAPD, 10 en APD y 62 en HDC.
Suramérica
Se obtuvo información de los nefrólogos consultados en la mayoría de los países. No se solicitó información a las Guayanas.
Argentina
La DP se inició en Argentina en 1960 como DPA en pacientes con IRA, con la tecnología usada por la época. Hacia finales de 1978 se colocó el primer catéter para CAPD en Buenos Aires en un programa dirigido por el Dr. Alberto Locatelli. Al principio se usaron materiales producidos localmente y en 1980 se inició con tecnología Travenol (10). Luego se desarrollaron varios programas de DPC (11).
En 2008, Argentina tenía cerca de 952 pacientes prevalentes en DPC (1), volumen que no ha excedido el 5 - 6 % de la población prevalente de DC (11).
En Argentina hay 524 centros de diálisis, la mayoría periféricos, 200 en Buenos Aires, que según el registro 2008 de la Sociedad Argentina de Nefrología, tratan cerca de 27.000 pacientes con TRRC. Recibe DPC solo el 3,4 % de la población con ERC (12), ó sea, cerca de 1.000 pacientes. La mayoría de centros no tiene programa de DPC. La población de adultos mayores de 60 años en DPC en 2008 era de 2%.
Hay 6 centros de carrera (posgrado) en 3 ciudades de Argentina, distribuidos así: Buenos Aires: Universidad de Buenos Aires (UBA) y Universidad Católica Argentina. En Córdoba: Universidad Católica de Córdoba y Universidad Nacional de Córdoba y en Rosario: Universidad Nacional y el Instituto Italiano Universitario.
En el centro de entrenamiento de la Facultad de Medicina de la UBA en el Hospital de Clínicas José de San Martín, creado en 1993, la carrera fue reglamentada en 1988 y se inició en 1993, siendo precedido por el Curso Superior de Nefrología, auspiciado por la UBA, con sede en la VII Cátedra de Medicina, en el Hospital de Clínicas, de la cual fue profesor titular el Dr. Víctor Raúl Miatello, desde 1976 hasta 1992.
El Hospital Italiano de Buenos Aires tiene sede de posgrado en nefrología, con entrenamiento de 2 años de duración. Los servicios de nefrología con sistema de residencia que potencialmente podrían enviar sus residentes a cursar la carrera, son auditados previamente por un comité AD HOC de la Facultad de Medicina de la UBA, pero no son universitarios. El único servicio de nefrología de carácter universitario de la UBA, es el del Hospital de Clínicas (Sede central de la carrera).
Los programas de residencia de nefrología son post básicos, exigen haber realizado residencia de medicina interna de duración variable entre 1 y 3 años. La duración de los estudios de postgrado de nefrología varía entre 2 y 3 años, y depende del programa específico de residencia del servicio de nefrología de cada hospital y no de la carrera ni de la universidad. La carrera (especialización) dura 2 años y se cursa durante los últimos 2 años de residencia, con duración variable (3 o 4 años).
La rotación por DP es de 3 meses, y depende del programa de cada residencia. La carrera no maneja pacientes en DPC, los cuales pertenecen a los servicios de nefrología. La mayoría de los servicios de nefrología que son subsedes, como también la sede central, tienen un número variable de pacientes, que oscilan entre 10 y 30 por unidad; si alguna no cuenta con todas las rotaciones, los residentes rotan en otro servicio durante un tiempo aproximado de 3 meses.
El centro de entrenamiento de la Facultad de Medicina de la UBA en el Hospital de Clínicas José de San Martín tiene 6 a 8 subsedes de entrenamiento, con 12 a 15 cursantes por año. Como requisito deben tener entrenamiento previo de 1 a 3 años en medicina interna. El cirujano coloca los catéteres de DP. La rotación del residente por DPC es de 3 meses y el seguimiento de los pacientes lo hacen durante todo el año.
Bolivia
El Dr. Silvestre Arze reportó en la página web del Centro Médico Quirúrgico Boliviano Belga, que en 1982 se colocó el primer catéter de Tenckhoff, y se inició DPC intermitente, seguida de CAPD (11). Para 2008 se atendían en Bolivia 175 pacientes prevalentes en DPC (1).
Hay un centro de entrenamiento en nefrología en La Paz, de la Universidad Mayor de San Andrés y el Hospital Obrero No 1, Caja Nacional, con base en el programa de la Comisión Nacional de Integración Docente, Asistencial e Investigación, Subcomisión de Posgrado y Residencia Médica. Es requisito ser especialista en medicina interna; en su defecto los residentes deben hacer 2 años de medicina interna y luego 3 de nefrología, el quinto año lo realizan en el Instituto Nacional del Clínicas Médicas y Nutrición Salvador Zubirán en México DF. En la actualidad hay 5 residentes que rotan por DP el cuarto año y durante seis meses. Los catéteres peritoneales los coloca el cirujano. Hay 22 pacientes en DPI. Desde 2010 se viene trabajando en la organización de programas de DPC en La Paz, Cochabamba y Santacruz, y se inició con 2 pacientes en DPCA, mientras que mas de 250 pacientes reciben DPI institucionalizada, 2 a 3 veces por semana.
Brasil
La diálisis peritoneal en IRA, fue la modalidad inicial de DP en Brasil, con sistema abierto, catéteres rígidos, botellas plásticas semirrígidas y cambios manuales (11). La CAPD la introdujo en Brasil el Dr. Miguel Riella en 1980, así como la colocación percutánea del catéter de Tenckhoff (13). La DPA se inició en 1989 (14). En Brasil, en el año 2008 tenían 9.226 pacientes prevalentes en DPC (1).
La Sociedad Brasileña de Nefrología estableció un programa de contenidos de residencia en nefrología (15), que da los lineamientos teóricos y prácticos, para los 51 programas de posgrado. Se requiere entrenamiento previo de 2 años en clínicas médicas (medicina interna). En la actualidad hay 131 residentes de nefrología, con duración de la especialidad de 2 años. De los 51 posgrados, 27 no tienen programa de DPC. La carga horaria en HDC y DPC es del 15 %.
El centro de entrenamiento del Instituto de Rim do Paraná, Santa Casa de Curitiba y la Pontifícia Universidade Católica do Paraná, entrenan 2 residentes, la duración del posgrado es de 2 años, con 4 meses de entrenamiento en DPC. La población en DPC es de 130 pacientes. El número de catéteres a cuya colocación asiste el residente es de 10 y a su vez coloca 10. Se hace seguimiento de pacientes hospitalizados de DPC, durante los 2 años de entrenamiento.
Chile
El desarrollo de la DP en Chile se remonta a los años 1960, cuando se realizó la primera DP en IRA. En el Hospital Naval Almirante Neff se inició DP en IRA y ERC. En forma casi simultánea se inició el programa del Hospital Salvador y del Hospital Clínico de la Universidad de Chile, más en mujeres con IRA post aborto (16,17), con la técnica habitual para la época, que se aplicó a gran número de pacientes con IRA y a cuatro con ERC (18). En los 1980 el Dr. Roberto García Ortiz comenzó el primer programa de DPC (19) con catéter de Tenckhoff en el Hospital Naval en Valparaíso, en la modalidad de diálisis peritoneal crónica intermitente, para lo cual los pacientes se hospitalizaban 3 veces a la semana y se practicaban la DP por 12 horas alcanzando un volumen de 46 pacientes (20), e igualmente inició CAPD en un pequeño número de pacientes.
Chile tenía 640 pacientes prevalentes en DPC en 2008 (1) y 810 en 2011.
Hay 5 programas de postítulo (posgrado) de nefrología en Chile: el de la Universidad Austral de Valdivia en Valdivia y cuatro en Santiago en la Pontificia Universidad Católica de Chile y la Universidad de Chile en 3 sedes: el Hospital Salvador, el Hospital José Joaquín Aguirre y el Hospital Calvo Mackenna.
En cada programa de nefrología, el número de residentes del posgrado es de 2 a 3 por año y requieren tener como mínimo 3 años de entrenamiento previo en medicina interna o pediatría (20).
En la Universidad Austral de Valdivia la duración del posgrado es de 2 años, en 2011 tenía 4 residentes para los cuatro cupos asignados en los 2 años. El número de pacientes en DPC es de 25, de estos 80 % en CAPD. Asisten a la colocación de 6 catéteres por año, y durante todo el tiempo de entrenamiento atienden en forma constante pacientes en DPC.
Colombia
En Colombia la DP se inició en el Hospital Militar Central de Bogotá en la modalidad de DPA, con la tecnología de uso regular en la época: catéter rígido, soluciones de diálisis en frasco de vidrio y luego en bolsas plásticas, por el Dr. José María Mora en 1962 (21). Fue precedido por algunas diálisis que realizó el Dr. Jaime Borrero en Medellín, con tecnología nacional, incluida la fabricación del catéter y de la soluciones, con lo cual, como el menciona, se salvaron algunas vidas (21,22). La CAPD se inició en marzo de 1981 por el grupo del Dr. Jaime Borrero en Medellín, seguido por dos grupos en Bogotá, de los Drs. Eduardo Carrizosa en el Hospital Universitario San José y Roberto D´Achiardi en el Hospital Universitario San Ignacio, en 1982. Luego vino la difusión y utilización de la CAPD en varias ciudades del país, teniendo en 1992 un total de 38 programas de DPC que ofrecían atención a 520 pacientes (22). La APD se introdujo al país en 1994.
En 2008 en Colombia la población de pacientes prevalentes en DPC era de 6.478 (1). Se calcula, con base en una población de más de 46.294.841 habitantes en Colombia, que en la actualidad hay más de 22.500 pacientes en DC, de los cuales cerca del 40 % reciben DPC.
Gran parte del crecimiento de la población en TRRC en Colombia se debe al desarrollo y buenos resultados que se obtuvieron con la DPC.
Hay ocho programas de posgrado en nefrología en Colombia: Pontificia Universidad Javeriana, Universidad del Rosario, Universidad Militar Nueva Granada, Escuela de Medicina Juan N. Corpas y Fundación Universitaria de Ciencias de la Salud en Bogotá, Pontificia Universidad Bolivariana y Universidad de Antioquia en Medellín y Universidad del Valle en Cali. Hay dos programas de posgrado de nefrología pediátrica: en la Universidad del Bosque con la Fundación Cardioinfantil en Bogotá y en la Pontificia Universidad Bolivariana con el Hospital Pablo Tobón Uribe en Medellín.
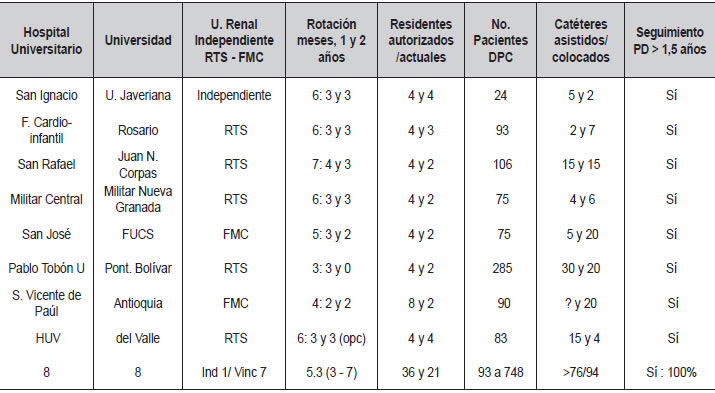
Se hizo el análisis individual de los parámetros básicos del entrenamiento en DPC, dentro de los programas de posgrado de nefrología en Colombia (Tabla 2).
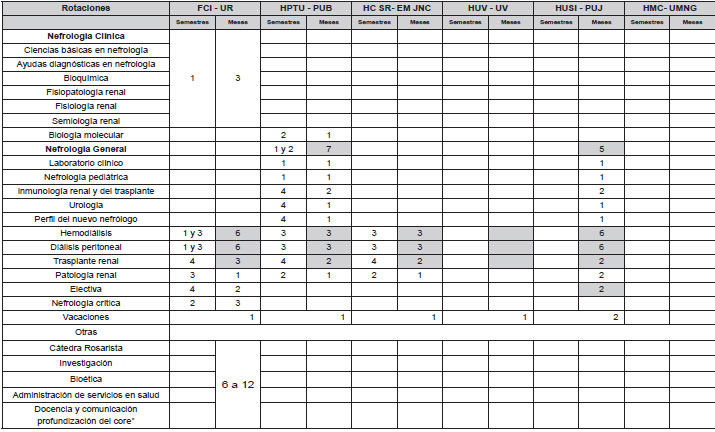
Es requisito para el posgrado de nefrología 3 años previos de especialidad en medicina interna. La duración de la especialidad de nefrología es de 2 años. Durante este periodo la rotación por DPC se realiza durante 3 a 6 meses, bien sea en el primer año de entrenamiento o durante los 2 años, según el centro de posgrado (Tabla 3).
Cuatro centros de posgrado tienen entrenamiento en DPC durante 6 meses, uno por seis meses con el segundo trimestre opcional, y uno por 7, 5 y 4 meses respectivamente, para un promedio de entrenamiento de 5,6 meses en DPC a nivel del país.
El número de estudiantes de posgrado es de 2 a 4 por año en cada centro. El número promedio de pacientes en DPC es de 93 (24 - 285) por centro.
|
| Tabla 2. Programas de entrenamiento de posgrado de nefrología en Colombia, con énfasis en DPC. |
El residente en entrenamiento coloca 11 (2 - 20) catéteres de DPC en promedio, y el seguimiento de los pacientes en DPC es igual o mayor a 1,5 años en todos los centros de posgrado; el estudiante participa de las actividades regulares del servicio en cuanto a DPC se refiere, en consulta externa, colocación y manejo de catéteres, manejo hospitalario y de urgencias, manejo de complicaciones, así como en las actividades académicas relacionadas.
En los posgrados de nefrología en Colombia, hay diferentes esquemas de entrenamiento en DPC, dentro de una relativa libertad de rotaciones (Tabla 3).
Ecuador
En 2008 los pacientes prevalentes en DPC eran 88 (1). Hay 2 centros de posgrado de Nefrología en Quito: en la Universidad San Francisco y en la Universidad Central del Ecuador.
El programa de la Universidad de San Francisco y Hospital Carlos Andrade Marín, tiene como prerequisito 2 años de especialidad en Medicina Interna. El número de residentes es de 2 por los 2 años, la rotación en DP es de 3 meses, asisten a la colocación de cerca de 24 catéteres de PD y colocan 10 en los 2 años. Tiene seguimiento de los pacientes en DPC por más de 1,5 años.
Paraguay
La DPC se inició en Paraguay en forma coincidente con el comienzo de la nefrología en los años 1970 y 1980. La DP fue utilizada en varios hospitales de Asunción con la técnica de uso en la época en el manejo de IRA y en algunos como DPC, pero la adquisición de riñones artificiales para hemodiálisis prácticamente erradicó la DP. La CAPD se inició finalmente en 2001 en el HCIPS de la Seguridad Social en población pediátrica y duró solo un año. En 2005 se inició un nuevo programa de CAPD en el Instituto de Previsión Social de Paraguay, por el grupo del Dr. Roger Ayala; en 2007 tenían 12 pacientes en CAPD y 700 en HDC y no disponían de APD. En 2008 tenían 13 pacientes prevalentes en DPC (1).
|
| Tabla 3: Especificaciones de los programas de posgrado de nefrología en Colombia. |
Hay dos posgrados: el de la Universidad Católica de Asunción con el Hospital Central del Instituto de Previsión Social del Paraguay, y el de la Universidad Nacional de Asunción con el Hospital de Clínicas.
En el programa de la Universidad Católica de Asunción, la duración de la especialidad en nefrología es de 3 años, con 7 residentes en este periodo, la rotación por DPC en segundo y tercer año de residencia es de 8 meses en total. Los residentes de segundo y tercer año dedican 4 meses de cada año a DPC, y el residente de segundo año lo hace en 2 periodos de rotación de 2 meses en exclusividad y el residente 3 dentro del manejo de diálisis en general. Los catéteres de DPC los coloca el cirujano.
En Paraguay solo hay un centro de DPCA en el Hospital Central del Instituto de Previsión Social del Paraguay, con 23 pacientes en DPCA, todos del interior del país.
El Ministerio de Salud en la actualidad exige cursos para formar técnicos en DPC, lo cual aún no está en curso.
|
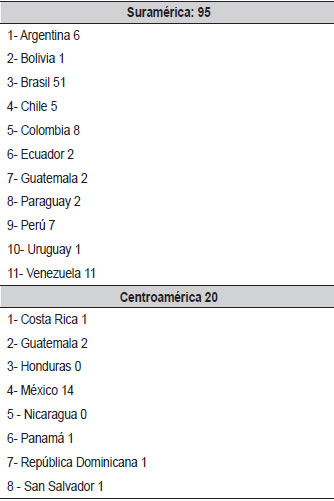
| Tabla 4. Número de posgrados de Nefrología en Latinoamérica |
Nota: agradecemos la información gentilmente suministrada por los siguientes nefrólogos y enfermeras a través de la respuesta de las encuestas y otra información solicitada:
Argentina: Miguel Nadal
Bolivia: Raúl Plata
Brasil: Roberto Pecoits Filho
Chile: Sergio Mezzano
Colombia: Alejandra Molano, Jorge Echeverri, Carlos Rosselli, Álvaro García, Mauricio Uribe, Paola García, Pedro Lopera, Andrés Mantilla, Martha Devia
Ecuador: Sandra Mendizábal, Karina Elizalde, Omaira Hurtado: omaira_hurtado@baxter.com
Guatemala: Jorge Luna, Vicente Sánchez
México: Guillermo García, Alfonso Ramos
Paraguay: Roger Ayala, Susana Marcos
Perú: Rosana Chaud
Uruguay: Laura Solá, Liliana Gadola,
Venezuela: Roberto Smith
Perú
La CAPD se inició en Perú con el programa del Dr. Alfredo Piazza Roberts en el Hospital Nacional Guillermo Almenara Irigoyen en 1981, seguido por varios centros que abrió la Seguridad Social. En 1983, 60 pacientes estaban en CAPD y en 2006: 653, o sea, 16 % de la población en DC. En 2008 recibían DPC 860 pacientes prevalentes (1). En la actualidad cerca de 1.200 pacientes reciben DPC, el 15 % de la población en diálisis.
En Perú hay 7 posgrados de nefrología, 4 en Lima: en la Universidad Cayetano Heredia, la Universidad Mayor de San Marcos, la Universidad Federico Villarreal y la Universidad San Martín de Porres, y los otros 3 en la Universidad de Chiclayo en Chiclayo, la Universidad Nacional San Agustín en Arequipa y la Universidad del Cuzco en Cuzco.
La duración de la especialidad varía de 3 a 4 años y no es prerequisito la especialidad en medicina interna, programa que se esta revisando en la actualidad. Si la residencia es de 3 ó 4 años, hacen 1 a 2 años de medicina Interna y siempre 2 de nefrología. El número de residentes 1 a 2 por año, en cada universidad, la rotación por DPC dura 3 y a veces 4 meses y el seguimiento de los pacientes en DPC se hace durante los 3 ó 4 años que dura la especialización.
Uruguay
El desarrollo de la DP en Uruguay está directamente relacionado con la creación del Fondo Nacional de Recursos, que financia la TRRC a todos los pacientes del país. En los años 1960 se hicieron procedimientos de DPA en niños, con la tecnología de la época, por los doctores Jorge Grunberg y Franklin de los Santos, la cual a partir de 1976 se realizó con más frecuencia en las unidades de cuidado intensivo. En 1983 se inició DPC en niños. Los primeros procedimientos en adultos se hicieron en 1957 en el Hospital de Clínicas por el Dr. Adrián Fernández, y fue hasta los años 1960 cuando en el mismo hospital se inició DPA con catéteres semirrígidos. En 1984 se inicio la CAPD en el Hospital Militar por el Dr. Nelson Caporale. En 1986 se abrió el primer centro de DPC para adultos en el Hospital de Clínicas. En septiembre de 2006 había 8 centros de atención en DPC, 6 de ellos en Montevideo, con 168 en DPC (10). En 2008 Uruguay tenía 227 pacientes en DPC (1), con prevalencia de 653 por millón de habitantes (1). En la actualidad hay 8 programas de DP y uno pediátrico.
En Uruguay hay una Escuela de Graduados en la Universidad de la República y de ella depende el único departamento de nefrología para la formación y certificación de los postgrados de nefrología, el Centro de Nefrología del Hospital de Clínicas, Facultad de Medicina, en Montevideo.
Al posgrado de nefrología se ingresa bien sea como estudiante de la especialidad no rentado, o como residente rentado (que cobra sueldo a la vez que realiza la especialización), seleccionados mediante concurso habilitante.
Existen cupos de residentes en el Hospital de Clínicas y en otros hospitales públicos y privados, la Asociación Española, Casa de Galicia, CASMU, Hospital Maciel y Hospital Pasteur; que son unidades docentes asociadas al Centro de Nefrología del Hospital de Clínicas, donde pueden realizar las prácticas en la mayoría de los semestres, con excepción del semestre de trasplante renal que cursan en el Hospital de Clínicas.
Los ateneos clínicos, de anatomía patológica, los seminarios de patología y las pruebas semestrales teóricas y clínicas, se rinden en el Centro de Nefrología, único centro habilitado para expedir el certificado de la especialidad.
No se requiere para ingreso la especialidad de medicina interna, la especialidad de nefrología dura 3 años, uno de nefrología general y luego 6 meses de rotación por cada área de IRA, DP, hemodiálisis y trasplante renal.
El semestre de diálisis peritoneal solo se cursa en el Hospital de Clínicas, CASMU y el Hospital Maciel, y los residentes de otras unidades asociadas que no disponen de DPC, lo cursan en el Hospital de Clínicas. Las Unidades de DP de ambos hospitales reciben pasantes de diversos países, tanto médicos como enfermeras.
El Hospital de Clínicas no requiere la especialidad de medicina Interna, para ingreso a la especialidad. La duración de la especialidad es de 3 años, el número de residentes 3 por año y la rotación por DPC de 6 meses.
El residente asiste a la colocación de 6 catéteres por año en promedio, no coloca directamente los catéteres, y hace seguimiento de los pacientes de DP ambulatorios e internos durante los 6 meses que dura la rotación. Durante todo el curso realiza guardia semanal de nefrología, en las que asiste a las consultas de urgencias y manejo hospitalario de DPC.
En el año 2009 se realizó un curso de 9 meses de duración en DP para nefrólogos recibidos, organizado por el Grupo de DP de la Sociedad Uruguaya de Nefrología, del cual participaron 30 nefrólogos. El curso teórico práctico y las rotaciones clínicas se cumplieron en diversas unidades de DP del Uruguay: CASMU, Hospital de Clínicas y Hospital Maciel. El número de pacientes en DPC por unidad en Uruguay de de 30 a 50.
Venezuela
La DP comenzó en Venezuela a comienzos de los años 1960 para manejo de la IRA, con la tecnología de la época, e igual se inició DPI e igualmente y se intentó DC con varios cambios de tecnología, siendo los resultados insatisfactorios. A finales de 1979 se inicio DPC con 2 pacientes en el Hospital Militar de Caracas y en 1980 comenzaron en forma simultánea el Hospital Miguel Pereza Carreño y el Instituto Venezolano de los Seguros Sociales. A principios de 1983, la DPC se extendió al resto del país y 60 % de pacientes en DC se colocaron en DPC. Por esa época cerca del 16 % de la población de DC (< 1.000 pacientes), recibía DPC, y después del año 2000, cerca del 20 % de la población de DC utilizaba esta modalidad. Para el año 2008, Venezuela tenía 2.140 pacientes en DPC, para una prevalencia de DPC de 82,2 por millón de población (1). En Venezuela hay cerca de 10.500 pacientes en HDC y 2.100 en DPC.
Hay 11 centros de posgrado en Venezuela, 4 de estos en Caracas en programa con la Universidad Central de Venezuela: 1 en el Hospital Miguel Pérez Carreño, 1 en el Hospital Universitario de Caracas y 2 en hospitales no universitarios, con aval del Colegio Médico, y los del Hospital Militar y el Hospital Domingo Luciani. En otras ciudades de Venezuela hay 7 programas: Universidad del Zulia en Maracaibo, Universidad de los Andes en Mérida, Universidad de Oriente en Bolívar, Universidad Centroccidental en Barquisimeto, Universidad del Oriente en Barcelona, Universidad de Carabobo en Valencia y Universidad Francisco de Miranda en Coro.
El programa de la Universidad Central de Venezuela con el Hospital Miguel Pérez Carreño, tiene duración de 3 años, el número de residentes es de 2 por año, en el 2011 y 6 en el Hospital Universitario de Caracas, con duración de la rotación en DP de 6 meses en los 3 años, tiene 125 pacientes en DPC y los catéteres los coloca el nefrólogo o el cirujano.
Discusión
De acuerdo con la información obtenida, hay en la actualidad 114 programas de posgrado de Nefrología en Latinoamérica (Tabla 4), unos con base en universidades y otros que incluso se desarrollan en hospitales y pueden ser refrendados por una universidad. Se encuentra una clara variedad en el periodo de entrenamiento en diálisis peritoneal crónica, de acuerdo con cada programa y en cada país, con un periodo que varía entre 3 y 6 meses, hay centros de posgrado donde el residente coloca hasta 10 catéteres durante su entrenamiento, y otros donde no coloca ninguno, e incluso no asiste a la colocación de los mismos durante su periodo de entrenamiento. El volumen de pacientes en diálisis peritoneal crónica varía entre 25 y más de 280, con lo cual es claro que el entrenamiento y la experiencia adquirida en el manejo de pacientes con DPC es diferente, y permite suponer que no se adquiera la experiencia suficiente en el manejo de estos pacientes y se prefiera usar en el futuro la terapia convencional, o sea HDC. En la mayoría de posgrados, el contacto y manejo de los pacientes en DPC no se limita al periodo de entrenamiento, y se ven posteriormente por complicaciones y en urgencias o durante hospitalización. Según lo anterior, el entrenamiento insuficiente en DPC podría traer como consecuencia que el nefrólogo al momento de escoger una terapia se decida por la mejor conocida, y esta podría ser una de las razones por la cual la DPC sea menos utilizada en muchas partes del mundo. Finalmente, la unificación de programas de entrenamiento en nefrología, podría favorecer que se tenga un mayor conocimiento de la terapia y se pueda utilizar en forma más regular alrededor del mundo.
Referencias
1. Jain AK, Blake P, Cordy P, Garga AX. Global trends in rates of peritoneal Dialysis. J Am Soc Nephrol 2012; 23 (3): 533 – 544. doi: 10.1,
2. Cusumano AM, García – García G, Gonzalez Bedat MC, Marinovich S, Lugon J et al. Latin American Dialysis and Transplant Registry: 2008.Prevalence and incidence of End Stage Renal Disease and corre- lation with socioeconomic indexes. Kidney Int suppl (2011), 2013 May 3(2) 153-156 .PMID 250 18980.
3. Khawar O, Kalantar-Zadeh K, Lo WK, Johnson D, Mehrotra R. Is the declining use of long term peritoneal dialysis justified by outcome data? Clin J Am Soc Nephrol 2007; 2: 1317 – 1328. Outcomes based education. Am j Kidney Dis 2010; 132 – 142.
4. Parker MG. Nephrology training in the 21st century: Toward outcomes - bases education. Am J Kidney Dis 2010; 56: 132 – 142
5. Berns JS. A survey based evaluation of self perceived competency after nephrology fellowship training. Clin J Am Soc Nephrol. 2010; 5: 490 – 496.
6. Cuenta de Alto Costo. Situación de la Enfermedad Renal Crónica en Colombia 2010. Editorial Impremedios - Optigraft, Noviembre 2011, PP. 62-63
7. Grupo de apoyo al desarrollo de la Diálisis Peritoneal en España: GADDPE. Situación actual de la Diálisis Peritoneal en la formación MIR de Nefrología. Acceso en www.senefro.org.
8. ORDEN SCO7264/2008, 1 de septiembre, por la que se aprueba y publica el programa formativo de la especialidad de nefrología.BOE del 15 de septiembre de 2008.
9. Quereda C., por la Comisión de la Especialidad de Nefrología. Algunos aspectos de la formación de especialistas en Nefrología en España. Nefrología
2008; 28: 263 – 271.
10. Plan único de especialidades médicas PUEM, en nefrología. Universidad Nacional Autónoma de México. Coordinación editorial D. Bernardo Pintos A. Plan de estudios aprobado por el Consejo Universitario el 21 de Abril de 1.994. Cuarta edición, Ciudad de México, Abril 2011
11. Riella MC, Locatelli AJ. History of Peritoneal Dialysis in Latin America. Perit Dial Int. 2007 ; 27: 322 – 327
12. Lobo J, Schargorodsky J, Quiroga MA, Hendel I.
Argentina. A nationwide study. Peritoneal Dialysis International 2011 31 (1)19-26.doi 10.3747/pdi
2009.0018.
13. Riella MLJ, Doris D, Emed LS. Dialise peritoneal ambulatorial continua (CAPD): experiencia preliminary, Jornal Brasileiro Nefrología 1982; 4: 45 -52.
14. Riella M. Ponto de vista histórico. Jornal Brasileiro
Nefrología, 1994; 16: 117 - 118.
15. Programa de Residencia Médica em Nefrología.
Sociedade Brasileira de Nefrologia. OF/07004/2010
Sao Paulo12 may 2010
16. Katz E, Acchiardo S, Lomnitz E. Diálisis peritoneal.
Rev Med Chile 1965; 93: 22 –26.
17. Torretti J, Silva P, Soto I, del Pozzo L, Ramos L. Diálisis peritoneal intermitente: experiencia preliminar. Rev Med Chile 1965; 93:327 - 335.
18. Katz E, Acchiardo S. Experiencia en diálisis peritoneal en el tratamiento de la insuficiencia renal aguda y crónica. Rev Med Chile 1966; 94: 555 – 559.
19. Garcia-Ortiz R, Gómez M, Olea C. Peritoneodiálisis crónica intermitente: seis años de experiencia. Rev Med Chile 1989: 117: 984 – 990.
20. Ardiles LG, Polete H, Ortiz M, Elgueta S, Cusumano AM, Vukusich A, Mezzano S. The Health System in Chile, the Nephrologist Perspective. J Nephrol 2011;
24: 149 – 154.
21. Echeverri J, Vargas JG, D´Achiardi R, La Nefrología en el Hospital Militar Central de Bogotá: 50 años. Revista MED, 2012; 19(2) 130-147.
22. D’Achiardi R, Mora JM, La nefrología en Colombia, pasado, presente y futuro. En Perspectivas en Nefrología, C López y H Altahona, editores; Editorial Ex Libris, Primera edición, 2000 PP. 1 - 24.
Recibido: Agosto 8, 2017
Aceptado: Agosto 20, 2017
Correspondencia:
rodachi@gmail.com